I sykehusplanlegging benyttes begrepene driftsmodell og løsningskonsepter. Driftsmodellen angir hvordan de ulike funksjonene, som akuttmottak, poliklinikker og sengeområder, organiseres og driftes. Byggets utforming og de fysiske løsningene med plassering av funksjoner omtales som løsningskonsepter. Valgt driftsmodell påvirker i stor grad mulighetene for plassering og utforming innenfor løsningskonseptene.
Planleggings- og byggeprosessen for sykehus er komplekse og langvarige, og det kan være vanskelig å opprettholde den opprinnelige visjonen for driftsmodell og løsningskonsepter. For å sikre vellykket ibruktakelse anbefales derfor parallelle organisasjonsutviklingsprosjekt gjennom planleggings- og byggefasen. Dette bidrar til å håndtere nødvendige endringer og tilpasning, slik at sykehusets kapasitet og kvalitet opprettholdes og videreutvikles.
Driftsmodeller#
Valg av driftsmodell skal gjøres tidlig i planleggingsfasen, uavhengig av om prosjektet gjelder nytt bygg, utvidelse eller intern omrokkering. Valg av driftsmodell vil sett rammer for aktuelle løsningskonsepter og videre planlegging.
Vanlige driftsmodeller for akuttmottak inkluderer:
- Selvstendige avdelinger - desentralisert modell: Mottaksfunksjonen er delt i flere selvstendige enheter eller avdelinger, hver med eget lederskap, bemanning og budsjettansvar.
- Sentermodell med enhetlig ledelse - sentralisert modell: Akuttberedskapen og mottaksfunksjonen samles i en enhet under felles ledelse med ledelsesgruppe på tvers av avdelinger.
Valg av driftsmodell baseres på sykehusets størrelse, pasientgrunnlag, ressurser og strategiske mål. Begge modeller kan være hensiktsmessige, men må vurderes ut fra sykehusets helhetlige organisering samt effektivitet, kvalitet og pasientsikkerhet i denne konteksten. En klar driftsmodell legger føringer for organisasjon, arbeidsprosesser og fysiske fasiliteter i akuttmottaket.
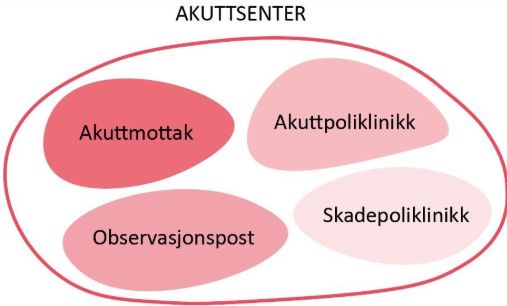
Løsningskonsepter#
Byggets utforming og de fysiske løsninger omtales som løsningskonsepter. Løsningskonsepter for akuttberedskapen i sykehus kan inkludere:
- Akuttpoliklinikk
- Skadepoliklinikk
- Observasjonspost /avklaringsenhet / korttidspost
- Utredningsenhet
- Samlokalisering kommunal legevakt og akuttmottak
Ofte vil akuttberedskapen og mottaksfunksjonen omfatte flere løsningskonsepter. Definisjon, innhold og drift varierer, og større sykehus vil vanligvis etablere flere løsningskonsepter for effektiv håndtering av pasientstrømmen til og fra akuttmottaket. I det følgende beskrives hvilke løsningskonsepter som må inkluderes i planleggingen, og hvilke løsningskonsepter som kan inkluderes i planleggingen.
Løsningskonsepter som bør inkluderes i planlegging#
Effektiv pasientflyt i akuttmottak avhenger i stor grad av rask og presis diagnostisering samt vurdering av pasientens helsetilstand. To sentrale elementer som inngår i dette, og som derfor må integreres i planleggingsfasen, er bildediagnostikk og laboratorietjenester. Disse funksjonene er avgjørende for å sikre riktig og effektiv behandling, og deres plassering og tilgjengelighet i forhold til akuttmottaket må derfor nøye vurderes for å understøtte helhetlig pasientforløp.
Bildediagnostikk i akuttmottak#
Bildediagnostiske modaliteter som røntgen, CT og ultralyd utgjør sentrale verktøy for rask diagnostisering av akuttpasienten. Plasseringen av disse modalitetene avhenger av sykehusets størrelse og driftsmodell:
- Store og mellomstore sykehus planlegger ofte med bildemodaliteter i akuttmottaket
- Ved mindre sykehus er det hensiktsmessig å plassere bildediagnostikkenheten nært akuttmottaket for å sikre tett samarbeid og rask tilgang
Tidlige avklaringer bør omfatte hvilke bildemodaliteter som skal være tilgjengelige i akuttmottaket, driftsmodeller for personalet til bildediagnostikk på kveld, natt og helg, samt akseptabel fysisk nærhet ved plassering utenfor akuttmottaket—både horisontalt og vertikalt.
CT bør plasseres i umiddelbar nærhet av traumerom/akuttstue, mens røntgen kan organiseres som takhengt røntgenapparat i traumerommet eller som mobilt utstyr lagret i bildediagnostikkenheten, hver løsning med sine fordeler og ulemper. Ultralydapparater på hjul blir stadig mer tilgjengelige og kommer også i håndholdte varianter. Ultralydapparater krever plass for ladning og lagring. Noen sykehus velger å ha dedikerte rom for ultralydundersøkelser.
Ved nærhet til eller integrasjon av bildemodaliteter i akuttmottaket skal det også tilrettelegges for granskningsrom. Ofte er det flere faggrupper og spesialister involvert i vurderingene av en akuttpasient, slik at det må være plass til flere rundt granskningsskjermene.
Bildediagnostikk benyttes ofte også til elektiv drift i form av planlagte timeavtaler på CT og røntgen. Ventesoner for elektive pasienter lokaliseres slik at de er skjermet fra akuttdriften, samtidig som det sikres tilstrekkelig oppsyn. Pasienter som ikke tilhører akuttmottaket bør ha adskilt adkomst til dette arealet, for ikke å forstyrre driften i akuttmottaket.
Tema som bør drøftes
Tema som må vurderes og besluttes tidlig:
- Hvilke modaliteter skal være i akuttmottaket?
- Hvilken driftsmodell velges for kveld, natt og helg?
- Dersom ikke bildemodaliteter i akuttmottaket – hva er akseptabel nærhet, - vertikalt /horisontalt?
Laboratorietjenester i akuttmottaket#
Tilgang til laboratorietjenester er avgjørende for rask og presis diagnostisering, noe som har direkte betydning for oppstart av tilpasset behandling i akuttmottaket. Akuttmottakene har mulighet til å utføre enkle laboratorieanalyser på stedet, som gir umiddelbare svar for tidskritiske beslutninger.
De fleste prøver og mer komplekse analyser sendes imidlertid til sykehusets sentrale laboratorium for videre behandling. Transport av prøver foregår vanligvis via rørpostanlegg, som benytter trykkluft til å frakte prøver i tynne rør til analyserommet, men i enkelte tilfeller kan transporten også skje manuelt. Effektiv og sikker prøvetransport er nødvendig for å opprettholde kvalitet, sporbarhet og kortest mulig svartid.
Sykehusets laboratorier følger strenge krav til kvalitet, kompetanse og sporbarhet, og resultater av laboratorieundersøkelser lastes fortløpende opp i pasientens elektroniske journal. Laboratorietjenester omfatter et bredt spekter av fagområder som medisinsk biokjemi, immunologi, mikrobiologi og transfusjonsmedisin, og skal tilpasses det kliniske behovet i akuttmottaket.
Det er nødvendig at laboratorietjenestene involveres i planlegging av akuttmottak og deres arbeidsprosesser for å sikre god flyt av prøver/blodprodukter, kort responstid, kvalitet og trygghet i pasientbehandlingen.
Tema som bør drøftes
- Hvem tar blodprøver?
- Er det behov for et areal for prøvetaking av pasienter på venterom som ikke har fått eller skal ha plass på rom?
- Hvor analyseres prøvene som er tatt i akuttmottaket?
- Hvordan skal prøver transporteres?
- Blod til akuttmottaket – hvordan transporteres det?
- Driftsmodell for kveld, natt og helg
Løsningskonsepter som kan inkluderes#
I tilknytning til akuttmottaket kan flere løsningskonsepter og funksjonsområder etableres for å støtte hverandre som kapasitetsutjevnende enheter, og med dette sikre effektiv pasienthåndtering og optimal pasientflyt.
Ved å integrere flere løsningskonsepter kan opphopning og ventetid reduseres, noe som avlaster akuttmottaket under perioder med høyt pasientvolum. Dette bidrar til en mer effektiv utnyttelse av både fysiske fasiliteter og bemanningsressurser.
I de påfølgende underkapitlene gis en detaljert beskrivelse av de ulike løsningskonseptene og funksjonene som kan etableres i tilknytning til akuttmottaket.
Akuttpoliklinikk#
En akuttpoliklinikk ivaretar pasienter med medisinske tilstander som ikke krever akutt behandling eller innleggelse, men som kan vente med undersøkelse og behandling og bli satt opp på timeavtale innenfor ca. ett døgn. Akuttpoliklinikken håndterer et bredt spekter av fagområder og kan være lokalisert i eller i nærheten av akuttmottaket. Alternativt håndteres poliklinisk øyeblikkelig hjelp ved ordinære poliklinikker i deres åpningstid.
Pasienter blir henvist fra fastlege, legevakt eller Akutt Medisinsk Kommunikasjonssentral (AMK). Det kan også være pasienter som har vært i akuttmottaket og trenger helsehjelp i spesialisthelsetjenesten, men der hastegraden tilsier at de ikke er i behov av akutt tilsyn/ behandling. Akuttpoliklinikken bidrar til effektiv pasientflyt, slik at akuttmottaket kan prioritere de pasienter med de tilstandene som haster mest.
Hva gjøres på en akuttpoliklinikk:
- Diagnostikk: Utfører nødvendige undersøkelser, som røntgen, blodprøver eller kliniske vurderinger.
- Behandling: Behandler akutte tilstander som mindre alvorlige skader, infeksjoner, eller andre problemstillinger.
- Avklaring: Beslutninger om videre oppfølging, enten ved hjemsendelse, henvisning til fastlege eller spesialist eller innleggelse på sykehus.
Erfaringsmessig benyttes akuttpoliklinikk til pasienter med eksempelvis til pasienter med mistanke om dyp venetromboser, subakutte magesmerter, subakutt tungpust, lavrisiko brystsmerter og stabilt atrieflimmer, TIA-pasienter, synkope, diverse nevrologi og ortopedi.
Flere sykehus har utviklet egne pasientforløp for poliklinisk akuttbehandling. Ved St. Olavs hospital håndteres mindre alvorlige akuttpasienter i en akuttpoliklinikk som fysisk befinner seg utenfor selve akuttmottaket. Fastleger kan via samhandlings-/konfereringstelefon avtale time samme dag eller neste dag, noe som reduserer ventetid for pasienten og avlaster akuttmottaket. Ved andre sykehus skjer overføring til akuttpoliklinikk først etter vurdering i akuttmottaket. Undersøkelse gjennomføres da samme dag eller innen 1–2 dager.
I vurdering av plassering av akuttpoliklinikk i akuttmottak, er det avgjørende at pasientstrømmen organiseres slik at den ikke ledes gjennom kjernen av akuttmottaket, da dette vil virke forstyrrende på drift og kan utfordre pasientsikkerheten. Henvendelsespunkt og logistikk for denne funksjonen bør derfor planlegges slik at man unngår at pasienter og pårørende må bevege seg i de mest sårbare områdene i akuttmottaket, samtidig som nærhet opprettholdes for effektiv ressursbruk og faglig samhandling. Det kan også vurderes om disse pasientene skal ha eget venteareal.
Skadepoliklinikk#
En skadepoliklinikk behandler akutte skader som krever rask vurdering og behandling, men som ikke nødvendigvis trenger innleggelse på sykehus. Skadepoliklinikker håndterer typisk følgende typer skader:
- Brudd og forstuing
- Kutt og sår
- Brannskader
- Andre akutte skader
Nærhet mellom akuttmottak og skadepoliklinikk kan gi økt gjensidig tilgang på ressurser i form av personell, rom og utstyr. Dette må vurderes opp mot sykehuset størrelse og funksjon. Noen sykehus foretrekker å samlokalisere skadepoliklinikk med ortopedisk poliklinikk da det er samme behov for spesialrom (f.eks. gipserom med avtrekk), utstyr til diagnostikk og behandling (f.eks. C-bue) og kompetanse (ortopedi, småkirurgi). Om dette er en hensiktsmessig løsning avhenger imidlertid av avstand og driftsmodell.
Listen under er faktorer som bør drøftes, vurderes og vektes ved plassering av skadepoliklinikk i forhold til akuttmottak og andre poliklinikker.
- Sambruk av utstyr
- Sambruk av rom
- Sambruk av støttefunksjoner
- Sambruk av personell
- Kompetanse
- Drift på ubekvem tid/kostnad bemanning
- Buffer i beredskapssituasjoner
I vurdering av plassering av skadepoliklikk i akuttmottak, er det avgjørende at pasientstrømmen til og fra skadepoliklinikk og bildediagnostikk organiseres slik at den ikke ledes gjennom kjernen av akuttmottaket, da dette vil virke forstyrrende på drift og kan utfordre pasientsikkerheten. Henvendelsespunkt og logistikk for denne funksjonen bør derfor planlegges slik at pasienter og pårørende kan bevege seg mellom poliklinikk og bildediagnostikk uten å krysse de mest sårbare områdene i akuttmottaket, samtidig som nærhet opprettholdes for effektiv ressursbruk og faglig samhandling. Det kan også vurderes om disse pasientene skal ha eget venteareal.
Observasjonspost/avklaringsenhet/korttidspost#
Observasjonsposter er etablert ved flere norske sykehus som et alternativ til innleggelse på sengepost.
Formålet med observasjonsposter er å muliggjøre rask diagnostikk og behandling for pasienter som ellers ville blitt innlagt på annen avdeling. Oppholdstiden er normalt kortere enn i sengepost, og hovedmålet er at pasientene kan utskrives direkte herfra. Ved enkelte sykehus fungerer de som en forlengelse av akuttmottaket. Dersom tilstanden krever et høyere behandlingsnivå, overføres pasienten til medisinsk eller kirurgisk sengepost.
Erfaring viser at observasjonsplasser ofte benyttes til pasienter med tilstander som synkope, uspesifikke magesmerter, commotio, hodepine, svimmelhet og røykeksponering. Flere store sykehus bruker også observasjonsposter til utvidet diagnostisering – særlig for pasienter med komplekse og sammensatte tilstander, hvor det ofte er uklart hvilken fagspesifikk avdeling som er mest hensiktsmessig.
Observasjonsposter utgjør ingen homogen struktur. De varierer i størrelse, funksjon og driftskonsept, avhengig av sykehusets kapasitet og organisering. Enkelte enheter er små og rettet mot spesifikke tilstander, mens andre er større avdelinger som håndterer et bredt spekter av både kirurgiske og indremedisinske pasienter.
Drøftingstemaer ved valg av driftsmodell
For å sikre optimal funksjon av observasjonsposter bør følgende vurderes:
- Driftsmodell: Hva skal målet med opprettelse av enheten være? Hva skal være balansen mellom diagnostikk/behandling i observasjonsenhet versus sengeområder? Hvordan organiseres ledelse og bemanning?
- Kriterier for innleggelse: Hvilke pasientgrupper skal inkluderes?
- Liggetid: Hvilke begrensninger legges til liggetid?
Utredningsenhet#
I tillegg til observasjonspost/ avklaringsenhet/ korttidspost kan det vurderes en egen utredningsenhet for pasienter med komplekse og sammensatte tilstander. Mengden kunnskap innen de enkelte medisinske fagfeltene øker, og sengeområdene blir stadig mer spesialiserte. For pasienter med komplekse og sammensatte tilstander vil det kunne være uklart hvilken fagspesifikk sengeavdeling som er mest egnet til å ivareta pasientens samlede helseutfordringer, noe som understreker behovet for en tverrfaglig utredningsenhet.
Ved Haukeland Universitetssykehus har det blitt etablert en utredningsenhet med to mottaksenheter som har mer generell kompetanse. Her kan pasientene ligge til utredning i opptil 72 timer, noe som gir tid til å avklare komplekse problemstillinger før eventuell innleggelse i en spesialisert sengepost. Utredningsenheten består av tre enheter:
- Rusakutt (lukket enhet)
- Utredningsenhet med kirurgisk/medisinsk profil
- Utredningsenhet med infeksjons/medisinsk profil
Ved denne modellen unngår man å legge pasienter med uklare diagnoser inn på avdelinger der kompetansen kan være for spesifikk til å kunne utrede pasienten bredt nok. Utredningsenheten gir rom for en bredere kompetansetilnærming, og legger til rette for en tverrfaglig vurdering av sykdomsbildet. Dette sikrer både bedre ressursutnyttelse og effektiv behandling, da personalet på slike enheter har generell kompetanse som favner bredt. Modellen fremmer samarbeid mellom ulike fagområder og optimaliserer pasientflyten, samtidig som den reduserer risikoen for feilplassering av pasienter i for spesialiserte sengeposter.
Drøftingstemaer ved valg av driftsmodell
For å sikre optimal funksjon av utredningsenhet bør følgende vurderes:
- Driftsmodell: Hva skal være balansen mellom diagnostikk/behandling i mottaksområdet versus sengeområder? Hvordan organiseres ledelse og bemanning?
- Kriterier for innleggelse: Hvilke pasientgrupper skal inkluderes?
- Liggetid: Begrensninger i liggetiden?
Nærhetsbehov til andre funksjoner#
Avklaring av akuttmottakets nærhetsbehov til øvrige funksjoner må defineres tidlig i prosjektfasen og integreres i den helhetlige funksjonsplanleggingen. Nærhetsbehovene varierer med sykehusets størrelse, lokale prioriteringer, bemannings- og behandlingskapasitet, og det bør gjøres en vurdering av hvilke behov som er mest kritiske.
Nærhetsvurderingene baseres på sentrale faktorer, slik som:
- Hastegrad
- Kritiske funksjoner som intensiv, operasjon og bildediagnostikk krever rask tilgang
- Volum
- Pasientflyt og ressursbruk påvirker hvor nært funksjoner bør lokaliseres
- Driftskonsept
- Vedtatte transportsløyfer må understøtte effektiv logistikk og pasientflyt
- Ansattflyt
- Kort gangavstand er spesielt viktig ved lav bemanning og ved behov for rask assistanse
- Beredskap
- Planlegging må inkludere håndtering av massetilstrømning og eskalering av beredskap, inkludert utnyttelse av omkringliggende areal
Nærhetsbehovet kan løses på ulike måter ved plassering:
- i et samlet rom eller en sal
- vegg i vegg med dør imellom
- i samme sone, etasje eller bygg
- innenfor samme helseforetak
Viktige funksjoner med særskilte nærhetskrav inkluderer:
- Operasjon: Kortest mulig transporttid til operasjonsstue reduserer komplikasjonsrisiko og øker overlevelsessjanser. Nærhet kan etableres horisontalt eller vertikalt, og nødheiser må kunne overstyres.
- Intensiv og overvåking: Rask og enkel tilgang til livreddende behandling er avgjørende. Nærhet vurderes i forhold til sykehusets størrelse og lokal organisering, med krav til akuttheiser ved behov for heistransport.
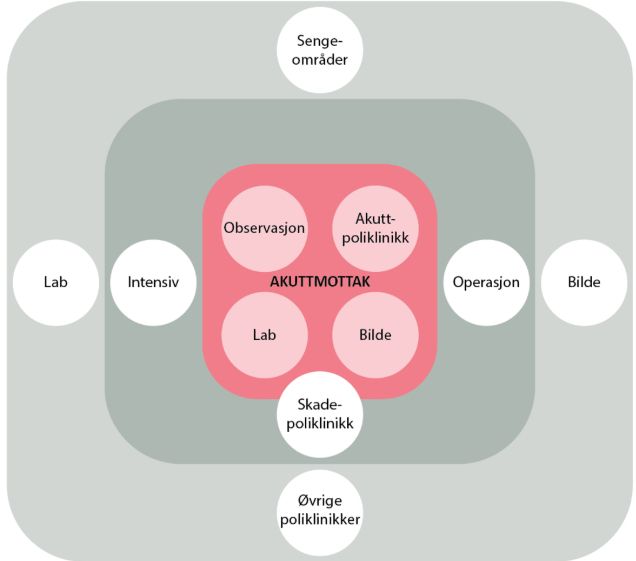
Varelogistikk#
Ved planlegging av støtterom for ulike varetyper må driftsmodellene og løsningskonseptene for de respektive forsyningsfunksjonene og varetypene/utstyret legges til grunn. Driftsmodeller og løsningskonsepter for forsyningsfunksjonene avklares i tidligfasen, og er beskrevet i kunnskapsgrunnlagene for varelogistikk,
Sykehusets logistikkløsninger må inngå som en sentral del av planleggingsprosessen i utviklingen av både driftsmodell og de fysiske løsninger i akuttmottaket. Effektiv ressursutnyttelse og bemanning samt god flyt for pasienter, ansatte og varer, forutsetter at forsyning av nødvendige varer i rett tid og mengde fungerer optimalt. Transportveier for vareflyt planlegges i sammenheng med øvrig trafikk, slik at kryssende linjer minimeres.
Akuttmottak har behov for rom og arealer til transport, håndtering og lagring av varetyper og utstyr som vises i tabellen under.
Tabell: Oversikt over håndtering og lagring av ulike varetyper i et akuttmottak
| Varetype | Rom |
|---|---|
Legemidler | Medisin (standardrom SR.096.00) |
Forbruksvarer, inklusive sterile medisinske forbruksvarer | Lager, rent (standardrom SR.087.34) |
Sterilt gjenbruksutstyr | Lager, rent (standardrom SR.087.34) |
Tøy (pasienttøy, sengetøy, håndklær) | Lager, tøy (standardrom SR.087.42) |
Pasientmat | Kjøkken, tekjøkken (standardrom SR.071.07) |
Pasientutstyr som bekken, urinflasker og vaskefat | Desinfeksjonsrom (ett-romløsning standardrom SR.02.800, 2-romsløsning standardrommene SR.028.01 og SR.028.02) |
Større utstyr som rullestoler, mobilt røntgenutstyr, ultralydapparat mm. | Oppstillingsplass (nisje) eller Lager, utstyr (standardrom SR.087.45) |
Medisin teknisk utstyr som transportmonitor, infusjonspumper, infusjonsstativ mm. | Lager, utstyr (standardrom SR.087.45) |
Senger og bårer | Oppstillingsplass senger, se kap. 8.2 |
Laboratorieprøver og leveranser av blod og legemidler | Avklare om rørpost og/eller enkeltrørsystem benyttes til interntransport av laboratorieprøver, blod og legemidler. Plassering av sende-mottaksstasjoner i akuttmottaket. |
Avfall | Avfallsrom (standardrom SR.010.00) |
Oppstilling transportvogner | Avklare behov for oppstillingsplasser for transportvogner (vareleveranser) i tilknytning til akuttmottak. Med automatisert vogntransport (AGV/AMR) må plassering av hente-leveringsstasjoner som benyttes for vareleveranser avklares. |
I kapitel 8, Anbefalinger for støtterom beskrives støtterommene for de ulike varetypene og utstyrskategoriene nærmere.
Temaet Varelogistikk kan du lese mer om i Kunnskapsbanken.