Utskriftsvennlig versjon
Sammendrag og anbefalinger
Dette dokumentet er et verktøy som skal bidra til kunnskapsbasert planlegging av poliklinikk- og dagområder, ved nybygg eller ved ombygging av eksisterende sykehus. Det sammenstiller forsknings- og erfaringsbasert kunnskap, presenterer eksempler på løsninger og gir anbefalinger der det er grunnlag for det.
I planlegging av sykehus er det anbefalt at alle prosjekter følger Veileder for tidligfasen i sykehusbyggprosjekter. Denne er inndelt i faser og beslutningspunkter, vist i figur 1.

Del 2 Hensikt
I del 1 beskrives dette dokumentet som et verktøy for kunnskapsbasert planlegging av sykehusprosjekter. Basert på politiske og juridiske føringer, forskning og erfaringer presenteres bygningsmessige alternativer for poliklinikker og dagområder, og hvilke fysiske løsninger som understøtter virksomheten best på kort og lang sikt.
Målgrupper er personer som er involverte i planlegging av poliklinikk og dagområder i nye prosjekt, ombygging eller påbygg, og kunnskapsgrunnlaget er avgrenset til poliklinikker og dagområder for voksne i somatiske sykehus.
I et metodekapittel beskrives kildene dette kunnskapsgrunnlaget bygger på, men også en kritisk vurdering av et evidensbasert kunnskapsbegrep innen arkitektur og design.
Del 3 Kunnskapsgrunnlag
Selve kunnskapsgrunnlaget er strukturert fra politiske og juridiske føringer med relevans for poliklinikker og dagområder i sykehus. Dette gjelder for eksempel Nasjonal helse- og sykehusplan som igjen er gjenspeilet i oppdragsdokumenter til helseforetakene, meldinger og andre styrende dokumenter fra Storting, Regjering og departementer. Videre er det en rekke lover og forskrifter som stiller krav og legger føringer for sykehus, og disse er kortfattet redegjort for.
Som en del av kunnskapsgrunnlaget beskrives dimensjonering og programmering av poliklinikker og dagområder basert på nasjonal framskrivingsmodell og erfaringsbaserte standarder. I tillegg omtales planprosessen iht. «Tidligfaseveileder for sykehusbyggprosjekter» med henblikk på hvilke drøftinger og beslutninger som fattes for poliklinikker og dagområder.
Kunnskapsoppsummeringen for poliklinikker og dagområder i sykehus følger et tradisjonelt evidenshierarkisk mønster fra retningslinjer og systematiske oversikter øverst til enkeltstudier nederst. Det er også vist til relevante veiledere, evalueringer, konsept- og designdokumenter som er vurdert som nyttig i planlegging av disse funksjonene i sykehus.
Del 4 Planlegging av poliklinikk- og dagområder
I del 3 blir summen av dette kunnskapsgrunnlaget anvendt i overordnet planlegging og utforming av poliklinikk- og dagområder som ett av flere funksjonsområder i et gitt sykehus. Dette innebærer dimensjonering av antall rom og plasser, plassering av arealene i bygget, nærhetsbehov til andre funksjoner, smittevern, logistikk og HMS.
Hvilke temaer som bør drøftes og avklares ved utforming av poliklinikk- og dagområder som driftsmodell, størrelse, plassering av støtterom, gangavstander og oversikt blir også presentert med anbefalinger og eksempler.
Når poliklinikkene og dagområdet er dimensjonert og utformet på overordnet nivå, blir beskrivelser, drøftinger og anbefalinger mer konkret rettet mot antall og utforming til standardrom og spesialrom, WC, medisinrom, arbeidsstasjoner, oppholdssoner og andre støtterom mv.
Til slutt vises eksempler på løsningskonsept av poliklinikk- og dagområder fra forskjellige sykehus i drift og sykehus under planlegging og bygging. Vedleggene inneholder utdyping av tema i dokumentet, samt flere eksempler på løsningskonsepter.
Anbefalinger for utforming av poliklinikk- og dagområder
Det er mange vurderinger og temaer som må ivaretas i planlegging av arealer for gode og effektive poliklinikk- og dagområder. Det anbefales at hele dokumentet gjennomgås for å tilegne seg tilstrekkelig kunnskap som underlag for utforming av funksjonsområdene.
Overordnet bør det avklares:
- Driftsmodell: Hvordan bør poliklinikk- og dagområdet organiseres og driftes for best mulig ansatt- og pasientflyt og logistikk? Skal det være:
- Klinisk sentermodell?
- Generelle poliklinikkområder?
- Løsningskonsept: Hvor skal enhetene ligge i sykehuset og hvordan bør rommene plasseres for å bygge opp under den valgte driftsmodellen? Temaer som må avklares:
- Hensiktsmessig gruppering og seksjonering av fagområder, funksjoner og arbeidsoppgaver?
- Vertikal eller horisontal modell?
- Eie- eller bruksrett til rommene?
Utforming av enhetene bør ivareta gode løsninger for bl.a.:
- Arbeidsflyt og trivsel for ansatte med oversikt og mulighet for samhandling
- Adkomst, veifinning, mottak og ventesoner for pasientene
- Logistikkfunksjoner
- HMS og smittevern
Det anbefales at det velges løsninger som legger til rette for fremtidige endringer innen fag, teknologi, organisasjon og driftsmodell. Dette omfatter:
- Fleksibilitet
- Kunne endre størrelse på enheten ved endret kapasitetsbehov
- Benytte ressursen mellom fagområder
- Mulighet for å kunne endre bruk av sengeområder til poliklinikk eller dagområde m.m.
- Generalitet
- Standardisere romstørrelser i størst mulig grad slik at rom kan brukes av flere fagområder og kan endre funksjon uten ombygging.
- Elastisitet
- Mulighet for fremtidig utvidelse eller reduksjon av arealer for poliklinikk- og dagområder i bygget.
HensiktInnledning
På ulike måter søker Sykehusbygg HF å oppfylle kravet til kunnskapsutvikling og kunnskapsdeling, standardisering og erfaringsoverføring. Kunnskapsgrunnlag og kunnskapsoppsummeringer for ulike funksjonsområder i sykehus blir utviklet for å skape et felles grunnlag som er systematisert og enkelt tilgjengelig for små og store byggeprosjekt. Dokumentet er utarbeidet av Sykehusbygg HF med grunnlag i publisert forskning, evaluerte prosjekter og prosjekter under planlegging nasjonalt og internasjonalt.
Kunnskapsgrunnlaget er ment å gi en beskrivelse av fremtidig behov knyttet til aktivitet, pasientflyt, effektiv drift, forskning, fagutvikling og samhandling med tjenester i og utenfor spesialisthelsetjenesten. Dokumentet skal også svare ut hvilke temaer som må drøftes og besluttes på ulike steg i planprosessen: Hvilke bygningsmessige alternativer finnes for poliklinikk og dagområder, og hvilke fysiske løsninger understøtter virksomheten best på kort og lang sikt?
Hensikt
Dokumentet er et verktøy som skal bidra til kunnskapsbasert planlegging. Det sammenstiller forskningsbasert og erfaringsbasert kunnskap, presenterer ulike konsepter og anbefaler løsninger, der det er hensiktsmessig. Det er et verktøy for de som deltar i planlegging av poliklinikk og dagområder med ansvar for nybygg, påbygg eller ombygging av eksisterende bygg.
Det er en ambisjon at kunnskapsgrunnlaget skal bidra til gode prosesser, høy kvalitet og redusert tidsbruk til planlegging av sykehus.
Kunnskapsgrunnlaget skal evalueres og oppdateres når endring i lov og forskrift tilsier det, etter innspill fra pågående prosjekter eller ved evaluering av nye byggeprosjekter, resultater fra ny forskning og innovasjon, samt ved større faglige og teknologiske endringer som påvirker funksjonsområdet eller bygget.
Målgrupper
Kunnskapsgrunnlaget er rettet til personer som er involvert i planlegging av poliklinikk- og dagområder i nye prosjekt, ombygging eller påbygg:
- Prosjektorganisasjon med prosjektledere og sykehusplanleggere
- Arkitekter, tekniske rådgivere og andre som deltar i planlegging og prosjektering
- Medarbeidere og ledere i HF/ RHF som deltar i medvirkningsprosess
- Brukerorganisasjoner (pasient og pårørende) som deltar i medvirkningsprosess
- Ansatte, tillitsvalgte og vernetjeneste som deltar i medvirkningsprosess
Avgrensning
Dokumentet beskriver i hovedsak poliklinikk- og dagområder for somatikk, men der det er en integrasjon mellom psykisk helsevern og rus, beskrives dette. Poliklinikk for psykisk helsevern er beskrevet i Kunnskapsbanken 2B og i Konceptprogram; Lokaler för psykiatri, kunskapsunderlag vid planering, 2018, utarbeidet av Chalmers i samarbeid med Sykehusbygg og Program før teknisk standard.
Dokumentet beskriver ikke funksjonen dagkirurgi, mens rom til småkirurgiske prosedyrer beskrives. Tekniske arealer er ikke beskrevet, her henvises til teknisk program i prosjekt, samt beskrivelser i Standardromskatalogen utarbeidet av Sykehusbygg HF.
Poliklinikk for barn er ikke berørt i dette dokumentet, men barn som pårørende er omtalt. Et eget kunnskapsgrunnlag for barn i sykehus er under utarbeidelse.
Materialvalg, møblering, belysning, dørmiljø m.m. er i liten grad omtalt i denne versjonen av hensyn til temaenes omfang, men omtales i Teknisk program, Formveileder for Sykehusbygg HF og i andre dokumenter.
HensiktHva er et poliklinikkområde
Poliklinikkområder er områder i somatiske sykehus, hvor man tar mot pasienter til undersøkelse, behandling og oppfølging. De fleste konsultasjoner er elektive, det vil si planlagte timeavtaler, og pasientene blir henvist til poliklinisk oppfølging etter sykehusinnleggelse eller via henvisning fra fastlege eller spesialist. En del av pasientene følges over tid til kontroller eller behandling. Innlagte pasienter blir også undersøkt og behandlet i en poliklinikk når dette ikke kan skje på sengeområdet (intern poliklinikk).
De fysiske arealer omfatter rom som undersøkelses- og behandlingsrom (UB-rom), arbeidsstasjoner og arbeidsrom til personale med diverse støtterom, hvilerom for pasienter etter prosedyrer, ekspedisjon med venterom og interne ventesoner. UB-rommene kan være av en standard størrelse og generelt utstyrt for mange fagområder, eller utformet og utstyrt for spesielle prosedyrer.
Konsultasjoner, undersøkelser og behandling ivaretas av flere faggrupper: Leger, sykepleiere, EKKO-teknikere, jordmødre, ernæringsfysiologer, fysioterapeuter, ergoterapeuter m.m. I tillegg er det merkantilt personale som bemanner ekspedisjoner, ivaretar registrering av pasientene, oppsett av timeavtaler, innkalling av pasienter, samt betaling. Renholdspersonale er også en viktig faggruppe i enheten både for det daglige renholdet, men også ved hendelser som krever ekstra rengjøring. I noen poliklinikker jobber det ufaglærte assistenter.
Åpningstider er i hovedsak dagtid i ukedagene mellom kl. 08.00 til kl. 15.30, enkelte poliklinikker har utvidet åpningstid til kl. 22.00. Mange sykehus har ettermiddags- og kveldspoliklinikker for å overholde tidsfrister og unngå ventelister. Rommene i poliklinikken er ofte lite i bruk utenom åpningstidene.
HensiktHva er et dagområde og dagbehandling
Dagområder er en betegnelse på områder i sykehus hvor pasienter kommer til behandlinger eller undersøkelser som krever kortvarig opphold og hvor pasientene kan reise hjem samme dag, eventuelt etter å ha blitt observert en kortere periode. Dagbehandling er mer tidkrevende enn polikliniske henvendelser. Dagområder omfatter dagplasser for dialyse, infusjonsbehandling, kjemoterapi og mindre kirurgiske inngrep, og kan være selvstendige enheter eller som dagplasser i en del av et poliklinikkområde.
Fysisk utforming av rommene avhenger av type behandling og undersøkelse som foretas. Dagområder som dialyse, infusjonsbehandling og kjemoterapi er ofte innredet som større behandlingsrom eller saler med plass til hvilestoler for å håndtere behandling av flere pasienter samtidig. I tillegg er det enerom for pasienter som av ulike grunner trenger skjerming.
Åpningstidene varierer fra kl. 07 – 08 frem til kl. 15 – 22. Dagområder for dialyse har aktivitet på lørdager. De øvrige arealene og rommene i et dagområde er lite i bruk utenom åpningstidene.
HensiktOrganisering og drift
Organisering og drift ved poliklinikk- og dagområder er en kompleks oppgave. Pasientbehandlingen utøves av mange fagpersoner fra ulike fagområder og avdelinger som skal koordineres og samhandle. God drift og organisering er kjennetegnet av man får til:
Rett innkalling til rett pasient til rett behandler og til rett type rom.
Ansvarsfordeling
På mange sykehus er ansvaret for faggruppene delt på flere ledere med egne arbeidsplaner for sine ansatte. Mange interessenter, krevende koordinering og manglende systemer for strukturert samarbeidskommunikasjon mellom seksjoner, avdelinger og støttefunksjoner kan vanskeliggjøre oppgaven med å oppnå effektiv ressursutnyttelse av areal, personell og utstyr.
Systemer for organisering
Organiseringen og planlegging av drift av poliklinikk- og dagområder gjøres i flere lag: timeavtaler til pasientene, arbeidsplaner for helsepersonellet (ofte egne for leger og egne for sykepleiere og andre fagpersoner) og fordeling av rommene. Planene ligger i hver sine systemer og er ofte ikke koplet opp mot hverandre.

Ved mange poliklinikker «eier» fagområdene et visst antall rom. Enkelte fagområder har ikke full drift alle ukens dager, mens andre fagområder er overbooket og stadig må lete etter ledig plass. Fra flere sykehus meldes fra om at helsepersonell må bruke tid på å lete seg frem til ledig rom. Det er utviklet noen bookingsystemer for romplanlegging, men det er få avdelinger som har tatt dem i bruk.
Romutnyttelse
I kapasitetsberegninger for nye sykehusprosjekter benyttes gjennomsnitt brukstid pr. rom. Sett ut fra antall poliklinikkrom som er registrert i norske sykehus opp mot aktivitetsgrader utnyttes poliklinikk kapasiteten ikke optimalt. Evalueringer viser at flere sykehus ikke oppnår planlagt utnyttelsesgrad, og at sykehuset erfarer å ha for liten kapasitet på antall rom. En årsak til dette kan være at sykehuset har planlagt med høy utnyttelsesgrad eller at poliklinikkene ligger spredt og at rommene dermed ikke kan utnyttes effektivt. Manglende verktøy for organisering kan også gjøre det vanskelig å utnytte kapasiteten.
Sjukehuset Nordmøre og Romsdal (SNR) planlegger med fleksibel bruk av poliklinikkrom. Poliklinikkrommene skal ha digitale skilt som oppdateres automatisk til hvem som skal bruke eller har booket rommet.
Timeavtaler som ikke benyttes
En av de store utfordringene sykehusene har ved poliklinikk- og dagområder er at mange pasienter ikke avbestiller eller ikke møter opp til avtalt time. Dette forårsaker «hull» i dagens program som ikke kan utnyttes. Pasientene som ikke har møtt må få ny timeavtale, - noe som øker ventelistene og som presser kapasiteten på poliklinikkrommene ytterligere.
KunnskapsgrunnlagFøringer
Lover, forskrifter og andre myndighetsvedtak utgjør rammene for spesialisthelsetjenesten, herunder helseforetaksloven, spesialisthelsetjenesteloven og pasient- og brukerrettighetsloven. Den nasjonale helsepolitikken og oppgavene til de regionale helseforetakene konkretiseres og utdypes i Nasjonal helse- og sykehusplan, oppdragsdokumenter og foretaksmøter i de regionale helseforetakene.
Sykehus med poliklinikk- og dagområder skal utformes på en måte som ivaretar rettighetene til pasienter, pårørende og ansatte. Spesialisthelsetjenesten skal følge gjeldende lovverk og forskrifter – listen under er ikke komplett, men flere referanser på aktuelle lover, forskrifter, veiledere m.m. finnes f.eks. her Lover og regler - Helsebiblioteket.
Lov om helseforetak beskriver bl.a. medvirkning fra konserntillitsvalgte og konsernverneombud, samt brukermedvirkning. Dette føringer for prosess og medvirkning i prosjekter.
Lov om spesialisthelsetjenesten beskriver sykehusenes forpliktelse til pasientbehandling, utdanning av helsepersonell, forskning og opplæring av pasienter og pårørende. Dette påvirker utforming og dimensjonering av poliklinikk- og dagområder slik at disse kan kombinere slike funksjoner.
Lov om helsepersonell beskriver helsepersonellets forpliktelser i sin arbeidsutøvelse, som dokumentasjonsarbeid og konfidensialitetskrav, som videre gir føringer for fysisk utforming av poliklinikk- og dagområder.
Pasient- og brukerrettighetsloven gir pasientperspektivet en sentral rolle i helse- og omsorgstjenestene. Perspektivet fra pasienten kan være grunnleggende annerledes enn for de som har som sin daglige arbeidsplass i arealene.
Arbeidsplassforskriften, veileder om Arbeidsmiljø i helseinstitusjoner, gir føringer som skal sikre arbeidstakernes sikkerhet, helse og velferd, hvilke rom (arealer) de skal ha tilgang til og utforming for å ivareta arbeidsmiljø, ergonomi m.m. Eksempler for en poliklinikk eller dagområde er plassforhold i undersøkelses- og behandlingsrommet, plass og tilgang på toalett, tilgang til pauserom, hjelpemidler, samt fysiske tiltak for å unngå smittefare.
Byggteknisk forskrift TEK17, stiller en rekke krav til visuell kvalitet, dagslys, universell utforming og tekniske krav til sikkerhet, miljø, helse og energi.
Lov om likestilling og forbud mot diskriminering (likestillings- og diskrimineringsloven), stiller krav til utforming for å fremme likestilling og hindre diskriminering.
Lov om vern mot smittsomme sykdommer (Smittevernloven), påvirker utforming av poliklinikk- og dagområder i stor grad og behandles i flere deler av dokumentet.
Nasjonal handlingsplan for et bedre smittevern – med mål om redusert helsetjenesteassosierte infeksjoner (HAI) 2019-2023 (HOD)
Fellesskapets sykehus – Styring, finansiering samhandling og ledelse – beskriver utfordringene med personell til helsesektoren og forslår tiltaksområder for en bærekraftig helse- og omsorgstjeneste for hele landet (NOU 2023: 8)
Styrende dokumenter
Nasjonale og regionale helsemyndigheter gir styrende dokumenter med relevans for planlegging av sykehus og poliklinikk- og dagområder. Politisk styrende dokumenter som Nasjonal helse- og sykehusplan er et sentralt dokument for all planlegging, organisering og utviklingen av helsetjenesten, og oppdateres hvert 4. år.
Tilsvarende utarbeides det utviklingsplaner for de regionale helseforetakene og deres helseforetak hvert 4. år. I Nasjonal helse- og sykehusplan 2020-2023beskrives det hvordan spesialisthelsetjenester kan flyttes nærmere pasientene gjennom:
- digitale innbyggertjenester
- digital hjemme oppfølging
- nettbasert behandling
- hjemmesykehus
- teknologi i prehospitale tjenester

Oppdragsdokumentene fra Helse- og omsorgsdepartementet (HOD) til RHF, og fra RHF til det enkelte HF gir årlige styringssignaler.
Helseregionene og de enkelte helseforetak har strategiske utviklingsplaner for den kliniske virksomheten som oppdateres hvert 4. år. Samhandling, oppgavedeling og sykehus som virker sammen i nettverk, skal være basis for utviklingsplanene. Det overordnede målet er å legge til rette for god og fremtidsrettet pasientbehandling og god bruk av ressurser.
Veiledere
Veiledere som bør legges til grunn for planlegging av poliklinikk- og dagområder er bl.a.:
Byggveileder for smittevern gir råd om hvilke prosesser og beslutninger som skal tas i de ulike faser for å ivareta hensynet til smittevern. Dokumentet er utarbeidet av Sykehusbygg HF i samarbeid med representanter fra smittevern miljøet i Norge. Som en del av byggveilederen ligger det også en kravmatrise for smittevern, sist oppdatert i 2022. Kravmatrisen kan være nyttig i utarbeidelse av funksjonskrav til rom.
Isoleringsveileder og Håndhygieneveileder (FHI) gir faglige anbefalinger og råd knyttet til temaene – begge med relevans for utforming av poliklinikk- og dagområder.
KunnskapsgrunnlagDimensjonering av poliklinikk- og dagområder
I dette kapitlet gjennomgås hvilke metoder, data og standarder som legges til grunn for dimensjonering av poliklinikk- og dagområder.
Framskriving av antall medisinske dagopphold og polikliniske konsultasjoner, og beregning av antall plasser og rom
For å dimensjonere poliklinikk- og dagområder for somatikk, benyttes blant annet framskriving av antall medisinske dagopphold og polikliniske konsultasjoner, og beregning av antall plasser og rom, som ett av flere verktøy til å identifisere et samlet arealbehov. For å framskrive antall medisinske dagopphold og polikliniske konsultasjoner, benyttes den nasjonale framskrivingsmodellen for somatikk. Videre beregnes antall plasser og rom basert på de framskrevne aktivitetene, med bestemte utnyttingsgrader. Deretter benyttes beregningen av antall plasser og rom sammen med bestemte arealnormer, for å identifisere et samlet arealbehov for funksjonen.
Utvikling av romprogram for poliklinikk
Som et utgangspunkt for planlegging av et funksjonsområde, brukes en gjennomsnittlig arealnorm tidlig i planleggingsfasen. Areal for poliklinikk og dagbehandling beregnes ved å sette arealnorm x antall poliklinikkrom eller dagplasser beregnet etter metoden over. Arealnormen settes ut fra erfaring, evalueringer og eventuelt særskilte lokale forhold, men det er prosjekteier, HF eller RHF, som beslutter arealnormen.
Til beregning brukes:
Areal for poliklinikker beregnes ved å sette arealnorm x antall UB-rom, for tiden henholdsvis 30 m2 for standard UB-rom og 45 m2 for spesial UB-rommene.
- For dagområder beregnes areal på bakgrunn av antall dagplasser. Standard på dagplass er 10 m2 eller 12 m2, men størrelse og plassering av UB-rommene samt utformingen på støtterom påvirker størrelsen på arealet (gjennomgås i Arealramme dagområder).
Senere i planleggingen vil man videreutvikle arealet avsatt til funksjonen gjennom å lage et romprogram som inneholder alle nødvendige rom til funksjonen. Arealstørrelsene på de ulike romtypene kan hentes fra . Det er stor variasjon mellom de ulike fagområdene i hvilke typer spesialrom de trenger. For fremtidig fleksibilitet kan det likevel være lurt å så langt som mulig benytte en generisk modulbasert oppbygging av romprogrammet. I tabellen nedenfor vises et eksempel på et romprogram for en poliklinikk med arealnorm på 30 m2 som kan benyttes som utgangspunkt.
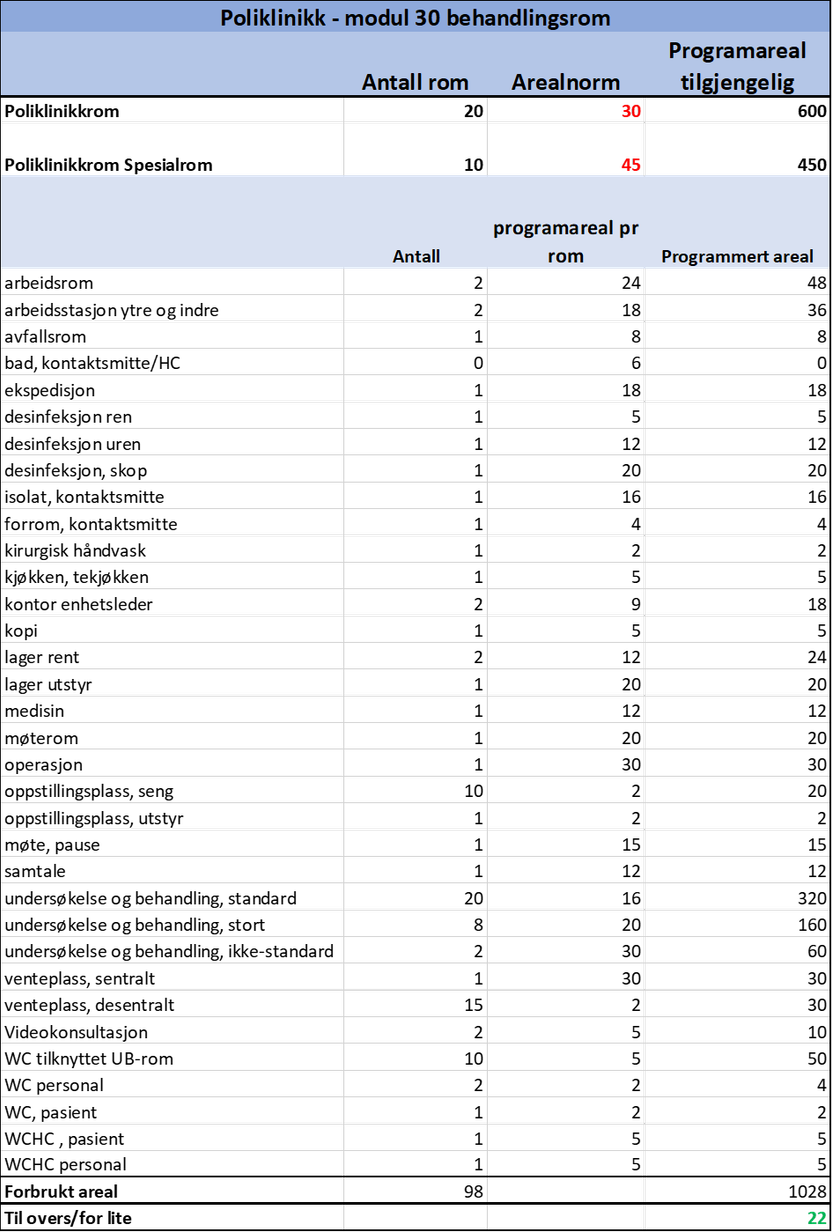
Arealnorm på 30 m2 per poliklinikkrom har vært brukt i flere år og har vist seg holdbar i mange prosjekter over tid. Ved små sykehus med færre poliklinikkrom, kan det være behov for en høyere arealnorm for å få dekket behovet for støtterom.
I forhold til dimensjoneringen er det utnyttelsesgraden, dvs. åpningstiden, som benyttes i framskrivingen som har størst betydning.
Evalueringer av Sykehuset Østfold Kalnes, NLSH Vesterålen og Kirkenes sykehus, viser at hvis planlagt åpningstid er høyere enn hva man greier å gjennomføre i praksis, medfører dette mangel på poliklinikkrom. Tilbakemeldinger tyder på at dette skyldes dels bemanning, men også at poliklinikkrom ikke kan brukes så mye på tvers som tenkt.
Beregning av arealer for dagområder
Arealrammen for et dagområde beregnes ut fra en erfaringsbasert arealnorm x antall framskrevne dagplasser. Arealnormen for en dagplass x antall framskrevne dagplasser skal dekke alle rom som er nødvendige for å drifte dagområdet. Her er det flere vurderinger og valg som påvirker arealet:
- Arbeidsbaser og arbeidsplasser – antall, størrelse og plassering?
- Dagplassene:
- Sal – størrelse og antall plasser?
- Skal det være plass til pårørende?
- Enerom?
- Smitterom?
- Støtterom – størrelse og plassering:
- Venteareal, medisinrom, desinfeksjonsrom, lager m.m.
- Kan det være noe sambruk med annen enhet?
Under vises et eksempel på et romprogram for to dagområder for infusjonsbehandling og kjemoterapi. Eksemplene viser at det enklere å komme innenfor arealrammen med flere dagplasser samlet, da en mindre enhet har behov for de samme støtterommene. Eksemplet med 10 dagplasser må ha en arealnorm på 25 m2 for å komme innenfor arealrammen.
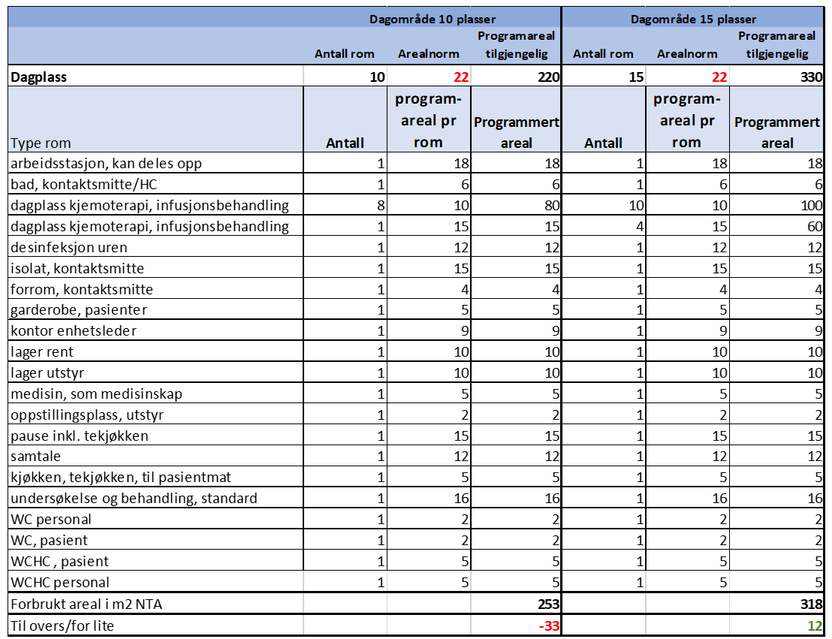
I eksemplene er det ikke lagt inn egen ekspedisjon, da henvendelser forutsettes samlet et annet sted i bygget. Tilsvarende gjelder venteareal.
Dersom dagområdet ligger nær andre funksjonsområder som poliklinikk eller sengeområde, vil det være mulig å sambruke areal som desinfeksjonsrom, pauserom, avfallsrom o.l.
KunnskapsgrunnlagUtviklingstrender
Det skjer store endringer i måten tjenestene tilbys, hvordan de brukes og hvordan prosedyrene utføres. Pasienter etterspør i større grad informasjon om egen helse og personlige risikofaktorer. Genetikk og bioteknologi er i rivende utvikling, og enkeltpersoner kan nå bestille avanserte genundersøkelser på internett. Brukere av helsetjenestene forventer både bedre kvalitet og økt innflytelse. Ny teknologi gir pasientene mulighet for mer ansvar og kontroll. I dette kapitlet vil det overordnet beskrives endringene som har størst betydning for poliklinikk og dagbehandling.
Endringer medisinske fagområder
En medisinske utviklingen innen de medisinske fagområder gjør at stadig flere og mer avanserte prosedyrer og behandlinger kan gjøres poliklinisk eller som dagbehandling, og at det dermed blir færre og kortere innleggelser. For eksempel var revmatologiske sykdommer tidligere noe man ble innlagt for, mens det i dag nesten utelukkende er poliklinisk oppfølging og dagbehandling. Liknende utvikling har man sett innenfor andre fagområder som diabetes, kreftbehandling, oppfølging etter hjerteinfarkt, kroniske tilstander, genetikk og tidlig diagnostisering.
Endring i det faglige tjenestetilbudet og økt etterspørsel kan om hverandre være pådrivere for forandring. Eksempelvis har behandling av hjerterytmeforstyrrelser økt noe som dels er aldersrelatert, men også er relatert til nye behandlingsmåter. Et annet eksempel er injeksjonsbehandling for aldersrelatert makuladegenerasjon. Dette er et forholdsvis nytt tilbud i mange sykehus som har krevd en stor økning i poliklinisk kapasitet innen øyefaget. Innføring av screening og pakkeforløp er også nye helsetjenester som påvirker poliklinisk aktivitet og kapasitet. For noen behandlingsformer som dialyse, ser man en endring fra hemodialyse utført i sykehus til hemodialyse og peritonealdialyse utført i hjemmet. Dette frigjør plass i dagområdene, og pasienten slipper å reise for å få behandling.
Mange sykehus har løst behovet for mer kapasitet i poliklinikker med å ta i bruk ledige sengerom eller kontorer til poliklinikk eller dagbehandlingsplasser. Dette har ført til at det er spredt poliklinisk aktivitet med mange destinasjoner i sykehuset – «det fragmenterte sykehus» - som fører til dårlig utnyttelse av personell, utstyr og rom. For noen er løsningen å gjennomføre en ompakking (omrokkering av funksjoner) for å samle poliklinikkene mer hensiktsmessig og gjennom dette få bedre ressursutnyttelse og bedre logistikk.
Tjenestetilbudet, samhandling og forløp
Det er en trend både nasjonalt og internasjonalt at man skal se helhetlig på tjenestetilbudene for å få mest mulig sammenhengende forløp for den enkelte pasient, og for å utnytte ressursene på en mest mulig effektiv måte. Det utarbeides flere definerte forløp (pakkeforløp) som setter krav til diagnostikk- og behandlingskapasiteten ved sykehusene, bl.a. styrt av tidsfrister. Korte tidsfrister innebærer mindre forutsigbarhet i kapasitetsbehov og derved behov for en margin i antallet rom.
I Forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten beskrives hvordan helsetjenestene skal tilbys nærmest mulig pasientene. For mange helseforetak med små sykehus eller store avstander, må deler av tjenestene desentraliseres. Noen steder løses det ved at spesialistene har delt tjenestested. Som eksempel reiser ØNH-spesialister ved NLSH i Bodø en dag ukentlig til NLSH i Vesterålen og har konsultasjoner der.
Det er en økt utbygging av samhandlingsarenaer som helsehus og distriktsmedisinske sentre (DMS) med felles helsetjenester fra primær- og spesialisthelsetjenesten. DMS Sør-Helgeland i Brønnøysund har en desentralisert spesialisthelsetjeneste med både fast ansatte spesialister, spesialister som ambulerer og digitale konsultasjoner med spesialister. 80 % av befolkningen i Brønnøysund området skal få sine polikliniske konsultasjoner ved DMS-et. Dette foregår ved at spesialister enten reiser til Brønnøysund eller at konsultasjonen utføres digitalt med pasienten i Brønnøysund og behandler f.eks. i Mo i Rana. Et ytterligere eksempel på et slikt samarbeid er fra kirurgisk poliklinikk på NLSH i Bodø som har etablert et samarbeid med fastlegekontorene for hjelp til vurdering av pasienter med brokk. Fastlegene kan kontakte gastrokirurgene, som virtuelt kan ta stilling til om det er behov for kirurgisk inngrep. Pasienten slipper et besøk på sykehuset for vurdering og avdelingen får redusert behovet for rom til konsultasjoner.

Operasjonsvirksomheten er også i endring: Stadig flere operasjoner blir dagkirurgiske, og flere dagkirurgiske inngrep kan gjøres på operasjonsstue på poliklinikk.
Forebygging og screening
Tidlig avdekking av sykdom samt flere og bedre behandlingsmuligheter medfører at pasientene lever lenger som igjen påvirker behovet for konsultasjoner, behandling og oppføling på poliklinikk- og dagområder. Forebygging og screening gir mulighet til å unngå sykdom, få tidlig diagnostisering og unngå ressurskrevende behandling for helsetjenesten. Dette kan påvirke behovet for døgnplasser og kan føre til økt aktivitet i poliklinikk- og dagområder.Eksempelvis startet Tarmkreftscreeningprogrammet i 2022. Tidlig oppdagelse av tarmkreft gjør at behandlingen blir lettere og mindre omfattende. Det gir færre senskader og mer livskvalitet. Disse pasienter må i etterkant følges opp med kontroller gjennom en årrekke som også kan påvirke behov for kapasitet på poliklinikkene. Tilbudet om tarmkreftscreening medfører økt behov for oppfølging med endoskopier. Koloskopikapasitet både i forhold til rom og utdannete leger er fra før under press i Norge.

Kompetanse og rekruttering
Rekruttering av nok kvalifisert helsepersonell er allerede en utfordring flere steder i landet som forventes å forverres i årene fremover. Poliklinikk- og dagområder er høyt spesialiserte funksjoner, hvor personalet har særlig kompetanse innen fagområdene. For å sikre pasientene gode helsetjenester er man helt avhengig av en lengre tidshorisont for å kunne planlegge for kontroller og oppfølging og manglende tilgang på helsepersonell fører bla. til at organisering og drift blir ekstra krevende. For små sykehus er tilgang til spesialisert helsepersonell særlig utfordrende.
Mangel på spesialister kan på noen områder løses med mer oppgaveglidning. Ved stort sett alle former for oppgaveglidning trengs det ofte en fysisk nærhet til ansvarlig lege eller sykepleier for å kunne samhandle om pasientbehandlingen. Et eksempel på det er fra Belfast, Nord Irland hvor arbeids-EKG gjøres av tekniker som er spesialisert i dette. Sykepleier med spesialkompetanse sjekker og konfererer med lege ved behov. Man kan også se for seg at ulike helsearbeidere med spesialkompetanse utfører diagnostikk og behandling desentralt via digital kommunikasjon med ansvarlig lege.
Helsearbeiderfaget må styrkes i takt med at helsefagarbeidere får en tydeligere plass og flere oppgaver i helse- og omsorgstjenestene. Pr. i dag er det få helsefagarbeidere, assistenter og personell med annen kompetanse som jobber på poliklinikker og dagområder og det kan bli aktuelt å ansette disse i større grad. De vil kunne overta oppgaver som kan frigjøre tid til helsepersonell med spesialkompetanse.
Ifølge Nasjonal helse- og sykehusplan 2020–2023 kjennetegnes vellykkede forbedringsprosjekter i poliklinikker blant annet ved at merkantile funksjoner styrkes. Det gir bedre planlegging av pasientstrømmer og frigir helsepersonellets tid til pasientrettet arbeid. Mer bruk av merkantilt personell krever mer kontorplass enten i poliklinikken, dagområdet eller desentralt i annen lokasjon.
Utforming og innredning av poliklinikk- og dagområder bør tilrettelegges for samarbeid og kompetanseutvikling og for å bruke personalet effektivt. Utviklingen med stadig nytt utstyr og derav endrede arbeidsprosesser krever at personalet gis opplæring for at kunne ta ut en gevinst i form av bedre og mer tilpasset pasientbehandling. Undervisningsrom i nærhet til avdelingen vil gjøre det enklere å få til jevnlig opplæring og kompetanseheving.
Å tiltrekke og beholde kompetanse blir stadig viktigere. Attraktive sykehus og avdelinger med gode arbeidsforhold som ligger til rette for trivsel kan bli et rekrutteringsaktivum for å tiltrekke og beholde nødvendig personell.
Teknologisk utvikling
Den medisinske utviklingen blir i stadig flere sammenhenger helt avhengig av teknologi og teknologiske løsninger, og teknologien blir en av de viktige muliggjørerne for å opprettholde gode og effektive helsetjenester. Teknologisk utvikling påvirker arbeidsprosesser og pasientforløp, noe som igjen fører til endring i funksjonelle behov med implikasjoner for utformingen av sykehusbygg. Generelle trender i teknologisk utvikling som forventes å ha betydning for planlegging av sykehus er beskrevet i Sykehusbyggs Teknologinotat
Det, at den teknologiske utviklingen går så raskt, er så kompleks og griper inn i så mange områder, gjør det vanskelig å forutsi hvordan vi skal jobbe bare et par år frem i tid.
I Nasjonal helse- og sykehusplan legges det føringer for at sykehusene skal legge til rette for mer bruk av teknologi og å vri ressursveksten mot teknologi og kompetanse. Den teknologiske utviklingen skal avhjelpe og løse flere behov: Den skal gi enklere tilgang til helsetjenestene, gi mer individuelt tilpasset behandling og oppfølging samt bidra til å styrke pasientens rolle og livskvalitet gjennom mer tilgjengelig informasjon. Teknologien gjør det mulig å flytte oppfølgingen nærmere pasienten og gir pasienter som bor i stor avstand til sykehuset bedre tilgang til tjenestene. Samtidig skal teknologien frigjøre tid og bidra til bedre beslutninger hos behandlerne, gjøre driften av helsevesenet mer lønnsomt og gi beslutningstakere bedre grunnlag for vedtak. Innføring av nye digitale løsninger medfører ofte endring i arbeidsprosessene og systemene på sykehusene.
Teknologi kan legge til rette for bedre informasjon og medbestemmelse fra pasientens side. En forberedt pasient er en stor fordel og et godt utgangspunkt for gode resultater. I Nasjonal Helse- og sykehusplan 2020-2023 er pasienten som aktiv deltaker i egen helse understreket. Et eksempel er app’en Min Forløbsassistent, som skal hjelpe pasienter med å ha oversikt og medvirke i eget behandlingsforløp – og slik understøtte et sømløst forløp gjennom operasjoner, polikliniske konsultasjoner og rehabilitering.

Teknologiløsninger for organising og drift samt enklere kommunikasjon mellom sykehus og pasient vil ha stort potensial for bedre utnyttelse av kapasiteten på poliklinikk- og dagområder. Eksempelvis når det gjelder bestilling og avbestilling av timeavtaler, så må pasientene fortsatt ringe inn i et begrenset tidsintervall, hvor det kan være lang ventetid for å komme gjennom. Utvikling av teknologiske løsninger som f.eks. kan gi pasientene mulighet for å bekrefte sin time eller enkelt kunne endre eller avbestille, vil kunne redusere antall timeavtaler der pasientene ikke møter opp.
Medisinsk teknisk utstyr
Det er en rivende utvikling på medisinsk teknisk utstyr som påvirker måten hele helsetjenesten drives på. Utstyret utvikles med bedre spesifikasjoner, blir mer tilgjengelig, mindre i størrelse og lettere å anvende som f.eks.:
- Utviklingen innen håndholdte EKKO-dopplere har kommet langt, og vil kunne gjøre at legen kan ta pasientnære EKKO-undersøkelser uten å måtte vente på time på poliklinikken – noe som kan frigjøre kapasitet. Koplet opp mot kunstig intelligens kan dette bli et viktig verktøy for beslutningsstøtte.
- Endoskop til engangsbruk blir stadig bedre. Bruken av disse gjør at man ikke trenger rengjøring i desinfeksjonsrom etter undersøkelsen. Det frigjør både kapasiteten på desinfeksjonsrommet og personell som må utføre vaskeprosedyren.
- Kapselendoskopi er en alternativ metode til koloskopi (undersøkelse av tynntarmen med skop). Kapselen har innebygget kamera, lyskilde, batteri og radiosender. Pasienten svelger kapselen, og kapselen forflyttes nedover i tarmen med de normale tarmbevegelsene. Foreløpig er metoden mest i bruk ved blødninger i tarmen med ukjent lokalisering.
Digital poliklinikk
Forskjellige former for digital kommunikasjon i pasientoppfølgingen øker i utbredelse og er et satsingsområde med solid forankring i Nasjonal helse- og sykehusplan. Hensikten er å redusere behovet for fremmøte ved å flytte tjenestene nærmere pasientene og få mer persontilpasset oppfølging.
COVID-19 pandemien ble det virkelig store spranget for å ta i bruk flere av de funksjoner den teknologiske utviklingen lenge har hatt muligheter for. Mange av hindrene som integrasjoner mellom digitale systemer ble prioritert og løst opp i på kort tid. Digitale konsultasjoner gikk hurtig opp til nær 40 % andel på flere sykehus, men for de fleste er dette nå tilbake til mellom 15 – 30 %.
Digital poliklinikk omfatter:
- Videokonsultasjon mellom pasient og spesialist
- Telefonkonsultasjon mellom pasient og spesialist
- Oppfølging av pasienter i hjemmesituasjon eller sammen med kommunale helse- og omsorgstjenesten – eksempelvis avansert hjemmesykehus til barn
- Konferering med spesialister eller mellom spesialist og fastlege, med eller uten pasienten til stede. Samtalen kan suppleres med bilder, videostrøm og kliniske parametere – som overføring av lydsignal fra elektronisk stetoskop
Medisinsk avstandsoppfølging
Det utvikles stadig mer teknologi for medisinsk avstandsoppfølging. Begrepet inkluderer elektroniske skjemaer og dagbøker, teknologi for hjemmemonitorering, sensorteknologi m.m. Utstyret gir muligheter for tettere og mer individuelt tilpasset oppfølging hvor pasientene kan delta aktivt i sin behandling samtidig som de skal oppleve økt mestring og livskvalitet. Teknologien kan bidra til at helsetjenestene oppleves som sammenhengende uavhengig av nivå og kan spare pasient og sykehus for unødvendige kontrolltimer.
På mange sykehus har personalet i poliklinikker ansvaret for denne typen oppfølging. Oppgavene knyttet til medisinsk avstandsoppfølging forutsetter en arbeidsplass for konsentrasjon, og muligheter for å kunne kontakte pasienter telefonisk hvor konfidensialiteten kan ivaretas.
Den virtuelle helsetjenesten flytter utredningen og behandlingen nærmere pasienten og det tilbys stadig flere løsninger for medisinsk avstandsoppfølging:
• Hjemmemonitorering av utstyr som pacemakere, søvnapné
• Digitale skjemaer til persontilpasset oppfølging for pasienter med kroniske tilstander som diabetes, IBD (irritabel tarm sykdom) og epilepsi
• Monitorering av atrieflimmer
Robotteknologi
I dag brukes robotteknologi i operasjonsstuer og i logistikksystemene med fordeling av varer, men man ser for seg at robotteknologi kan ha en betydelig rolle i fremtidens sykehus (Healthcare Information and Management Systems Society, HIMSS). Implementeringen av robotteknologi vil kreve god balanse mellom teknologi og menneskelig omsorg, men teknologien kan være en verdifull støtte for å forbedre effektiviteten og kvaliteten på helsetjenestene.
Anvendelsesområder som kan være relevante for poliklinikker er:
- Robotassistert endoskopi som vil gjøre prosedyren mer skånsom for pasienten
- Robotic telemedicine som er en kunstig intelligens som vil kunne kommunisere med pasienter. KI-drevne chatbots eller virtuelle assistenter kan hjelpe pasienter med å få svar på enkle spørsmål, gi informasjon om medisiner og behandlinger, samt sende påminnelser om avtaler og medisiner.
- Logistikk og ressursstyring til å administrer lagerbeholdning og sørge for at nødvendig utstyr er tilgjengelig.
- Desinfisering og hygiene: På flyplasser ser man robotter kjører rundt mellom mennesker og renholder gulv – det kan bli aktuelt i sykehus også.
Kunstig intelligens
Kunstig intelligens (KI) er for fullt på vei inn i helsesektoren. Ifølge Direktoratet for e-helse er dette en sektor med stort potensial til å utnytte mulighetene.KI kan bidra til å realisere pasientens helsetjeneste på en bærekraftig måte (Nasjonal helse og sykehusplan 2020 – 2023). KI vil innlemmes i flere systemer og i medisinsk teknisk utstyr der helsedata utnyttes bedre og raskere som hjelp til å treffe gode beslutninger om diagnoser og behandling. KI vil også kunne effektivisere løsninger for arealutnyttelse og logistikk.
På poliklinikk- og dagområder kan KI brukes til:
- Raskere og mer nøyaktig diagnose: KI kan hjelpe med å stille raskere og mer nøyaktige diagnoser ved å analysere pasientdata, som symptomer, medisinske bilder og laboratorieresultater. Dette kan bidra til å redusere ventetiden for pasienter og sikre at de får riktig behandling tidligere.
- Individuelle behandlingsplaner: Basert på pasientens helsehistorie og biologiske data kan KI bidra til å utvikle skreddersydde behandlingsplaner. Dette kan forbedre behandlingseffektiviteten og redusere risikoen for bivirkninger.
- Prediktiv analyse: Ved å analysere store mengder helsedata kan KI identifisere mønstre og trender som kan indikere risikofaktorer for ulike helseproblemer. Dette gir helsepersonell muligheten til å ta proaktive tiltak for å forhindre sykdomsutbrudd eller forverring av tilstander.
- Effektiv ressursallokering: KI kan hjelpe med å optimalisere ressursallokeringen ved å forutsi etterspørsel, planlegge timeavtaler og organisere arbeidsplaner for helsepersonell. Dette kan bidra til å redusere ventetider, unngå overbelastning og forbedre pasientopplevelsen.
- Automatisering av rutineoppgaver: KI kan ta over noen av de mer rutinemessige oppgavene i administrative arbeidsflyter, for eksempel pasientregistrering, fakturering og planlegging av oppfølging. Dette frigjør tid for helsepersonell til å fokusere på mer komplekse og pasientrettede oppgaver.
De etiske problemstillinger knyttet til implementering av KI sammenholdt med hvor raskt denne teknologien utvikler seg, vil være en stor utfordringene å kontrollere. Beskyttelse av pasientdata, åpenhet om hvordan KI-systemene tar beslutninger og sikring av at teknologien ikke erstatter menneskelig omsorg og skjønn, er kritiske faktorer. - Vi må sikre oss at KI faktisk forbedrer pasientomsorgen og ikke går på bekostning av kvalitet og etikk.
Endringer i poliklinisk aktivitet
Aktiviteten i poliklinikk- og dagområder har økt betydelig, og økningen av polikliniske konsultasjoner, dagbehandlinger og liggedager er høyere enn befolkningsutviklingen.

Årsakene til dette er sammensatte; nye tilbud og etterspørsel, tidlig diagnostisering og behandling og en dreining fra døgnopphold til polikliniske konsultasjoner og dagbehandling.
Oversikt over diagnosegrupper som har hatt størst prosentvis økning fra 2014 til 2019 vises i tabellen nedenfor.
| Diagnosegruppe (ICD10) | Prosentvis endring 2014 til 2019 |
|---|---|
| Sykdommer i nervesystemet (unntatt uspesifisert forbigående cerebralt iskemisk anfall) | 28,3 % |
| Symptomer, tegn, unormale kliniske funn og laboratoriefunn, ikke klassifisert annet sted | 27,8 % |
| Kjemoterapi | 25,4 % |
I Norge er det store forskjeller i forbruk av polikliniske konsultasjoner pr. 1000 innbyggere, og variasjon er i mange tilfeller knyttet til tilgjengelighet. Befolkningen som bor nært et sykehus har ofte et høyere forbruk enn de som har lang avstand.
Bedre tilgang for økt etterspørsel
Oppfølging av kroniske tilstander har tradisjonelt vært gjennom faste intervaller til kontroller. Utvikling i medisin og teknologi gjør det mulig med en mer persontilpasset ivaretakelse av pasienten. Ved bruk av digitale dagbøker og elektroniske skjemaer som koples opp mot sykehuset, vil skåring av ulike markører for helsetilstanden være indikator for når pasienten trenger time. Ulike modeller for brukerstyrte poliklinikker forventes å kunne bringe ned behovet for antall kontroller betraktelig. Systemene er på et tidlig stadium og helsepersonell bruker en del ressurser på oppfølging og sjekk av dataene som registreres inn av pasientene. Etter hvert vil bedre systemer og kunstig intelligens frigjøre helsepersonell, slik at dette vil kunne gi bedre tilgang til å kunne følge opp økt etterspørsel. En utvidet samhandling om oppfølgingen av pasienter med primærhelsetjenesten forventes også å bringe ned presset på poliklinikk- og dagområder.
KunnskapsgrunnlagMetode kunnskapsinnhenting
Til info: Henvisninger/informasjon vil bli lagt til referanser i dette området.
Funksjonsplanleggere, arkitekter, rådgivere, prosjektledere m.fl. møter økte krav til at beslutninger om løsninger og utforming av sykehusarealer er basert på forskning, og man kan få spørsmål om et konkret løsningsforslag er forskningsbasert og pålitelig.
Et sykehusbygg er en kompleks helhet med en rekke sammenvevde funksjoner og egenskaper. En utfordring i helse- og sykehusforskning er at mange ulike variabler kan virke inn på fenomenet eller området som skal undersøkes. Det er derfor vesentlig å kjenne til hva som har støtte i forskningen og i hvilken grad resultater eller funn er relevante for den aktuelle løsningen i bygget.
Kunnskapsgrunnlaget for planlegging av poliklinikk og dagområder er utarbeidet på bakgrunn av en metodikk som kombinerer flere kilder. Dette er forskningsbasert kunnskap, erfaringsbasert kunnskap og brukernes opplevelser. Disse er beskrevet nedenfor.
Forskningsbasert kunnskap
Forskningsbasert kunnskap er utviklet ved bruk av både kvantitative og kvalitative metoder. Kvantitativ metode brukes ved innsamling og analyse av kvantitative data (som oftest tall), finne årsak – virkning og måle effekt av tiltak. Kvantitative metoder kan for eksempel benyttes i forbindelse med undersøkelser av årsaker til fallulykker eller smittespredning, samt statistikk knyttet til gangavstander i sykehus.
Hensikten med kvalitativ forskning er å oppnå dybdekunnskap og helhetlig forståelse av spesifikke kontekster. Dette kan skje gjennom individuelle intervjuer, fokusgruppeintervju, dokumentstudier eller observasjon. Man får innsikt i erfaringer, for eksempel kunnskap om helsepersonell og pasienters synspunkt knyttet til plassering, utforming, ventearealer og logistikkløsninger i en poliklinikk eller dagområde.
Historisk sett har det vært diskusjoner om hva som gir pålitelig kunnskap. Dette har vært knyttet til bruk av kvalitative og kvantitative metoder, der kvantitative forskningsresultater ofte har blitt mer vektlagt enn de kvalitative. Ifølge Malterud (2021), trenger vi imidlertid ikke lenger omfattende argumenter for å legitimere bruken av kvalitative metoder, og i dag benyttes også gjerne en kombinasjon av metodene (Lappegaard 2017).
Å belyse virkeligheten ut fra ulike ståsteder bidrar til å styrke kunnskapsgrunnlaget. Når man skal samle og analysere data om komplekse forhold og mangfoldet i helsetjenesten, er det hensiktsmessig å kombinere flere metoder eller perspektiv (triangulering). Dette gjelder for eksempel hvordan innflytting i et nytt sykehus påvirker pasienter, personell og kostnader. I en studie ble blant annet statistikk (fall, medikamentfeil, infeksjoner, beleggsprosent, liggetid, bemanning mm.) benyttet sammen med observasjoner og intervju av pasienter og personell (Maben et al. 2015).
Kombinasjonen av flere metoder er også i samsvar med de regionale helseforetakenes rapport «Evaluering av sykehusbyggprosjekter» (2018), og metodene som benyttes i de forskningsbaserte evalueringsrapportene utarbeidet av Sykehusbygg HF. I tillegg hentes data fra ulike kilder, involverer flere forskere og flere teoretiske perspektiv (jf. Malterud 2021).
Kunnskapsbasert praksis
Kunnskapsbasert praksis er rettet mot praksis i helsetjenesten, og betyr å ta faglige avgjørelser basert på systematisk innhentet forskningsbasert kunnskap, erfaringsbasert kunnskap og pasientens (brukernes) ønsker og behov i en gitt situasjon (Helsebiblioteket 2021).
Formålet med Kunnskapsbasert praksis er å styrke beslutningsgrunnlaget og bevisstgjøre hvor kunnskapen hentes fra, dvs. reflektere over hvilke kunnskapskilder som ligger til grunn for handlinger og valg. Trinnene i kunnskapsbasert praksis er (kunnskapsbasertpraksis.no):
- Refleksjon over egen praksis
- Spørsmålsformulering
- Finne forskningsbasert kunnskap (litteratursøk)
- Kritisk vurdere forskningen (vurdere metode, resultat og overførbarhet)
- Anvende forskningsbasert kunnskap med erfaringsbasert kunnskap og brukerens behov
- Evaluere egen praksis
Evidensbasert design (EBD)
Evidensbasert design (EBD) er rettet mot utforming av sykehus og andre lokaler for behandling, pleie og omsorg. I rapporten fra Chalmers’ Centrum för vårdens arkitektur, «EBD 2020 – Evidensbaserad Design», fremheves betydningen av forskning og kunnskap om lokalenes effekt, og hvordan utforming av bygg og virksomhet (drift) påvirker hverandre.
EBD forstås som en kritisk og reflekterende prosess hvor beslutninger om utforming av lokaler er basert på den beste tilgjengelige kunnskapen i form av analyser (vitenskapelig kunnskap), erfaringer og brukernes opplevelser. Ifølge rapporten er det viktig å merke seg at aktører i en designprosess må veie forskningsresultater og dokumentert erfaring opp mot de lokale forholdene.
Kunnskapsbasert praksis og EBD benytter en metodikk med flere aspekter, forskningsbasert kunnskap, erfaringsbasert kunnskap, brukerkunnskap og kontekst. Dette kunnskapsgrunnlaget tar utgangspunkt i, og bygger på, denne metodikken, i tillegg til lover, forskrifter og styrende dokumenter.
Kilder
Kunnskapsgrunnlaget er sammensatt av et bredt utvalg av kilder presentert. Lov, forskrift og styrende dokumenter er presentert først, og forstått som politiske og juridiske føringer. Her er det en lang rekke pålegg og styringssignaler som direkte og indirekte påvirker sykehusbygging, og det er søkt å relatere disse til vårt hovedtema – planlegging og utforming av poliklinikk og dagområder i sykehus.
Som nevnt er det, fra ulike fagområder, et stort og voksende tilfang av publisert kunnskap som omhandler behandlingsmiljøer. Utvalg og fremstilling av dette materialet er i stor grad basert på systematiske kunnskapsoppsummeringer fra Centrum för vårdens arkitektur, Chalmers publisert i hhv. 2012 (EBD 1.0) og 2021 (EBD 2020).Disse er underlagt en protokoll fra SBU (Statens beredning för medicinsk och social utvärdering) med retningslinjer for systematiske litteraturstudier, og har definert følgende PICO:
- P (Populasjon, utvalg)
Voksne og barn i et behandlingsmiljø. Pårørende og personale. - I (Intervensjon)
Påvirkning av det fysiske miljøet på pasienter, pårørende og personale. - C (Kontrollgruppe)
Sjelden relevant ettersom alle typer studier (tverrsnitt, eksperiment og beskrivende) er inkludert. - O (Outcome, resultat)
Kvantitative og kvalitative resultat som knytter seg til det fysiske miljøet.
Tilsvarende har Sykehusbygg HF gjennomført litteratursøk rettet mot poliklinikk og dagområder i sykehus. Søket var avgrenset med tidslinje fra 2012 og nyere med unntak av en relevant studie publisert i 2008. Med definerte søkeord ga søket flere hundre treff som ble filtrert etter relevans ned 24 artikler som er analyserte.
Totalt er det oppsummert forskning fra 35 kilder, herav 24 er forskningsartikler i de ulike vitenskapelige databaser. I tillegg til artikler har det vært brukt 11 andre kunnskapskilder som rapporter, bøker og nettressurser.
Kunnskapsgrunnlaget viser i tillegg til relevante veiledere, referanseprosjekter, evalueringer av sykehus, konsept- og designdokumenter som omhandler planlegging av poliklinikk- og dagområder i sykehus.
Kunnskapsgrunnlaget som er beskrevet er gjenstand for drøftinger og anbefalinger videre. Kunnskapsoppsummering om poliklinikk og dagområder vil bli oppdatert og være tilgjengelig på Sykehusbygg HF sin hjemmeside, Kunnskapsbanken.
KunnskapsgrunnlagLitteraturoppsummering
Henvisninger/informasjon vil bli lagt til referanser i dette området.
Hovedpunktene under er hentet fra forskningsartikler publisert i ulike forskningsdatabaser som Science Direct, Pubmed, Sage Publications, Web of Science og andre. I tillegg er det benyttet enkelte rapporter og kilder med relevans for poliklinikk- og dagområder.
Aktiviteten – forskningsartikler og studier
Ulike studier og analyser viser at poliklinikk og dagaktivitet vil øke på verdensbasis i årene fremover. Blant faktorer som påvirker vekst i poliklinisk behandling nevnes: Nye behandlingsmåter, nye teknologiske løsninger som apper, virtuelt sykehus, og endringer i finansiering. Det hevdes at 25 % av alle polikliniske konsultasjoner vil foregå digitalt og at sykehus bør utformes for å håndtere slike behandlingsmetoder.
Hovedtemaer og resultater – forskningsartikler og studier
Plassering i bygget
Poliklinikk- og dagområder med høy aktivitet bør ligge i første etasje. En slik løsning forhindrer stor belastning på heisene. Enheter som har lav poliklinisk aktivitet eller områder der det er liten trafikk, kan eventuelt ligge i etasjene over.
Utforming av poliklinikkområdet
Utforming av poliklinikk etter «onstage/offstage» konsept, der det er adskilte soner for pasienter og ansatte har mange fordeler:
- bedre arbeidsflyt for personalet
- redusert gåavstand for ansatte og pasienter
- redusert ventetid for pasienter
- fremmer kommunikasjon mellom ansatte
- ansatte kan jobbe mer avskjermet fra publikum og pasienter
En studie viser at det kan være utfordringer med «onstage/offstage»konseptet ved at det ikke er så god oversikt over pasienter sammenlignet med løsninger der UB-rom er plassert langs en dobbelt korridor og arealer for ansatte er plassert i midtsonen.
Ifølge Internasjonale retningslinjer for helseinstitusjoner International (Health Facility Guidelines) kan poliklinikkene utformes med enkelkorridor løsning, dobbeltkorridor løsning og dobbeltkorridor løsning med sentralisert venteområde. Retningslinjene drøfter ikke fordeler eller ulemper med de ulike løsninger. I tillegg viser retningslinjene at poliklinikker kan planlegges etter tun konseptet, dvs. UB-rom, venteareal, ekspedisjoner og noen støtterom inngår i et poliklinikk-tun.
Ifølge Byggteknisk forskrift TEK17 og Arbeidstilsynet skal alle arbeidsplasser i hovedsak ha tilgang til dagslys og utsyn (Arbeidstilsynet). En forskningsstudie fra Danmark beskriver effekt av virtuelle vinduer i rom der det ikke er dagslys. Studien konkluderer med at virtuelle vinduer forbedrer opplevelsen av lys og inntrykk av rom blant ansatte.
To studier fra 2020 og 2021 viser at utforming av poliklinikk kan påvirke grad av samarbeid mellom ansatte. Resultatene fra den ene studien viser at ansatte opplevde høyere grad av samarbeid der flere arbeidsstasjoner var visuelt koblet sammen og ansatte kunne se hverandre. Den andre studien påpeker at oversikt over medarbeidere, pasienter, UB-rommene og poliklinikken generelt, samt nærhet mellom arbeidsstasjoner, fører til bedre kommunikasjon blant ansatte. I tillegg skaper dette en bedre oppfatning av hva som foregår i poliklinikk lokalene.
Utforming av UB-rommet
Flere studier fremhever nytte av å dele skjerm til PC og annen informasjon med pasienter. Resultatene fra disse studier viser at:
- Deling av skjerm bidrar til å forbedre mellommenneskelig kommunikasjon gjennom bedre informasjonsdeling.
- Ansatte prioriterer poliklinikkrom der det er mulig å dele skjerm med pasienten. Det gjør informasjon blir tilgjengelig og delt med pasienten og personalet blir mer oppmerksom på pasienten. Ansatte kan dokumentere og observere pasienten i samtidighet.
- Pasienter er mer bevisst på sin egen situasjon når de hadde mulighet å følge med dokumentering på PC skjerm.
- Å dele skjerm med pasienter forbedrer forståelsen mellom de involverte parter og prosesser rundt beslutningstaking
- I en rapport fra England påpekes det at all klinisk informasjon skal være tilgjengelig til både ansatt (lege eller sykepleier) og pasient før konsultasjon. Dette inkluderer notater, test resultater og annen grunnlag for beslutning.
- Innredning eller utforming av UB-rom er også et tema i forskningsartikler. UB-rom der det er mulighet å dele informasjonen fra PC med pasient, samt der legens arbeidsplass og undersøkelsesbenk var hensiktsmessig plassert for god kommunikasjon med øyekontakt, ansikt til ansikt, var anerkjent som de beste løsningene.
- Forfattere av en studie fra 2019 anbefaler å utforme endoskopiarealer i tre soner: sone 1: Arealer før endoskopi, sone 2: Prosedyrearealer og sone 3: Arealer etter utført prosedyre. Sone 1 kan bestå av inngangsparti, ekspedisjon, venteområde, rom til samtale og forberedelse av pasienter til prosedyrer. Sone 2 bør utformes ergonomisk for å redusere muskel- og skjelett belastninger blant ansatte. Det anbefales at endoskopirom har to dører inn til prosedyrerommet: den ene døren for utstyr og den andre for pasienttransport. Prosedyrerommet kan være inndelt i to soner: ren og uren sone. Sone 3 brukes for hvile etter endoskopi og for å forberede pasienten til utskriving. Forfatterne av studien anbefaler minst 1 hvileplass pr. endoskopirom og 1 pasientbad pr. 6 hvileplasser.
Utforming av dagområdet
- Det foreligger ingen tydelig konklusjon på hva er den beste løsningen for et dagområde – om det skal utformes med rektangulær form eller som L-form. Det er imidlertid observert at det er bedre kommunikasjon og sikkerhet i arealer med rektangulær form og arbeidsstasjon i midten.
- Noen studier konkluderer med at dagområder bør planlegges med både enerom og åpne saler med skjermingsmuligheter for kreftpasienter. Det er ulike behov hos kreftpasienter på ulike tidspunkter av behandlingsforløpet, noe som gjør at behovet for enerom eller åpne saler med skjermingsmuligheter kan variere. I en av studiene kommer det også frem at åpne saler med skjermingsmuligheter prioriteres av personell, mens pasienter som fikk behandlingen ofte og over lang tid, prioriterte enerom. Pasientene begrunnet prioriteringen av enerom med behov for privatliv, mer konfidensialitet, mindre støy og bedre hvilemuligheter. En del av pasientene prioriterte også åpne saler med muligheter for skjerming, fordi dette ga muligheter for å være mer sosial, og muligheter for å følge med på aktiviteter som foregår i området. Samtidig påpekte pasientene at det er bra at de kan skjermes fra andre hvis det er behov for dette. Derfor foreslås det å planlegge dagområder fleksibelt slik at pasienter skal kunne velge mellom å ha mer skjerming og når man ønsker å være mer sosial.
Pasientsikkerhet og kommunikasjon
- En studie fra 2021 konkluderer med at utformingen av arealer for dagbehandling har betydning for pasientsikkerhet og kommunikasjon mellom ansatte. Resultatene fra denne studien viser at det er viktig å ha god oversikt over pasienter slik at det er mulig å observere effekt av medisiner, bivirkninger samt følge med om infusjonen går som den skal.
- Flere studier har funnet at både fysisk og visuell avstand hindrer kommunikasjon mellom ansatte, men nærhet og visuell kontakt virker positivt og fremmer samarbeid og kommunikasjon. I tillegg påpeker samme studie at det å ha god oversikt over lokalene medfører at ansatte har bedre oppfatning om hva som foregår i lokalene.
- En studie fra 2017 fremhever viktigheten av utforming av arbeidsstasjoner og hensiktsmessig plassering av utstyr og forbruksvarer. Det å ha gode og store nok arbeidsstasjoner med gjennomtenkt plassering av utstyr og forbruksvarer har betydning for de oppgavene som gjennomføres av ansatte. Derimot lite plass på arbeidsstasjoner hindrer arbeidsflyten.
KunnskapsgrunnlagVeileder for tidligfasen i sykehusbyggprosjekter
I planlegging av sykehus skal alle prosjekter følge Veileder for tidligfasen i sykehusbyggprosjekter.
- Denne versjonen av kunnskapsgrunnlaget har benyttet 2017 versjon av Tidligfaseveileder .

Under beskrives kort de forskjellige fasene, sammenstilt med de prosesser og beslutninger som er relevante for poliklinikk- og dagområder. Beslutninger ved hver fase må vurderes helhetlig opp mot tidligere faser for å sikre sammenhengen mellom konkrete beslutninger og overordnet strategi.
Det er viktig å sette seg grundig inn i planprosessen – hva besluttes når– for å forstå hvilket detaljeringsnivå planlegging og medvirkning skal foregå på i de forskjellige faser. I de første faser (utviklingsplan, prosjektinnramming og konseptfase steg 1) er det strategiske beslutninger som fattes, detaljeringsnivået er lavt.
Under beskrives avklaringer og beslutninger i hht. Veileder for Tidligfasen i sykehusbyggprosjekter og med fokus på poliklinikk- og dagområder. Henvisning Sykehusbygg: Hvordan planlegge og bygge sykehus
Utviklingsplan
Beslutningspunkt: B1 - Beslutning om oppstart tidligfase
Utviklingsplan - avklaringer/beslutninger poliklinikk og dagområde
- Ingen
Prosjektinnramming
Beslutningspunkt : B2 - Beslutning om oppstart konseptfase
Prosjektinnramming- avklaringer/beslutninger poliklinikk og dagområde
- Ingen
Konseptfasen Steg 1
Beslutningspunkt : B3A - Beslutte valg av konsept som grunnlag for videre utdypning i steg 2.
| Konseptfasen Steg 1- avklaringer/beslutninger poliklinikk og dagområde | |
|---|---|
| 1 | Om det skal være samlokalisering av poliklinikker uavhengig av fagområde? |
| 2 | Om poliklinikk- og dagområder skal være samlokalisert? |
| 3 | Om alle dagområder skal være samlokalisert? |
| 4 | Hvordan enhetene skal organiseres og driftes |
| 5 | Horisontal eller vertikal nærhet til sengepost med samme fagområde? |
| 6 | Utnyttelsesgrad og effektiv driftstid i form av hvor lang åpningstid og hvor mange pasienter som skal tas innen åpningstiden. Dette påvirker antall undersøkelses- og behandlingsrom og antallet dagplasser. |
| 7 | Antall spesialrom og standard undersøkelses- og behandlingsrom som trengs ut fra framskrivinger |
| 8 | Nærhetsbehov til andre funksjoner |
| 9 | Skal poliklinikk- og dagområder være i et eget bygg eller ligge i sykehusbygget? |
| 10 | Driftsmodellen beskriver også logistikk for ansatte, pasienter og vareflyt. |
Konseptfasen Steg 2
Beslutningspunkt : B3 - Beslutning med godkjenning av valgt konsept og grunnlag for lånesøknad til HOD
| Konseptfasen Steg 2- avklaringer/beslutninger poliklinikk og dagområde | |
|---|---|
| 1 | Plassering av UB-rom og støtterom |
| 2 | Korridorløsninger |
| 3 | Ventesoner og kafeområde |
| 4 | Smittevern |
| Fleksibilitet for fremtidige endringer |
I steg 2 skjer det en utdyping av driftsmodell og det avklares hvilke prinsipper for person- og vareflyt som skal legges til grunn i planleggingen. Framskriving av kapasitet på antall rom kvalitetssikres, og det totale antallet rom fordeles på poliklinikkrom, spesialrom i poliklinikk og dagplasser av ulike slag som kjemoterapi, infusjonsplasser og dialyse. Ut fra valgt driftsmodell jobbes det med løsningskonsept – det vil si dimensjonering og plassering av poliklinikkene og dagområdene.
I skisseprosjektet plasseres alle funksjonsområder i bygget med ivaretakelse av nærhetskrav mellom funksjonsområder. Som en del av Hovedprogrammet skal det foreligge romprogram pr. funksjonsområde. Poliklinikk- og dagområdene er noen av funksjonsområdene i et sykehus.
Forprosjektfasen
Beslutningspunkt : B4 - Beslutning om gjennomføring av byggeprosjekt
Forprosjektfasen- avklaringer/beslutninger poliklinikk og dagområde
- Ingen
En mer detaljert beskrivelse av tidligfasen i sykehusprosjekter med beslutningspunktene B1- B4, finnes i Veileder for tidligfasen i sykehusbyggprosjekter, Veileder for Hovedprogram, og andre veiledere tilknyttet tidligfasen.
Planlegging og utformingInnledning
Arealene til poliklinikk- og dagområder skal legge til rette for gode pasientopplevelser, effektiv drift med optimal utnyttelse av ressurser samt gode arbeidsdager for de ansatte. I dette kapitlet gjennomgås temaer med vurderinger og avklaringer, som er sentrale for å skape funksjonelle enheter.
Planlegging og utformingInvolvering i planprosessen
Planlegging av gode arealer til poliklinikk- og dagområder krever inngående kunnskap – særlig hvor flere fagområder skal inn i samme arealer. Lov om helseforetak beskriver og legger føringer for prosess og medvirkning i prosjektene.
I en tidlig fase av et byggeprosjekt vil det være viktig med medvirkning i utvikling av tverrgående prinsipper og i avklaring av driftskonsepter for de enkelte delfunksjonene det skal planlegges med. Utover i prosjektet blir planleggingen og medvirkningen mer detaljert. Det er dermed behov for medvirkning på ulike nivå, som vil stille ulike krav til perspektiv og kunnskap hos de som medvirker
Å involvere ansatte i planleggingen og utformingen av poliklinikk- og dagområder har flere viktige fordeler. De ansatte som jobber i arealene, har innsikt og erfaring med de daglige utfordringer og behov knyttet til sine oppgaver. De kan bidra til å identifisere problemer og muligheter som ikke er åpenbare for de som planlegger på et overordnet nivå. Medvirkning fra ansatte kan være med på å gi innspill om fremtidige nye prosedyrer og ny teknologi som er relevant for prosjektet. Dette kan bidra til å forbedre kvaliteten på tjenestene.
Et annet viktig aspekt er, at ved bygging eller ombygging av poliklinikk- og dagområder blir det ofte planlagt for en annen organisering eller drift, nye måter å jobbe på og ny teknologi. Involvering og inkludering av de ansatte i planleggingsprosessen kan bidra til å få en sterkere tilknytning til endringene som planlegges og kan gi bedre forutsetninger for å sikre at arealene fungerer godt etter ibruktaking. Sykehusprosjekter strekker seg ofte over en lang periode – så involvering kan være med på å holde motivasjonen og engasjementet for prosessene over tid.
Gode prosesser med riktig nivå av involvering kan sikre effektive og bærekraftige løsninger og unngå kostbare feil og endringer underveis eller knyttet til senere endringer og tilpasninger. Ansattes deltakelse i planleggingen av poliklinikk- og dagområder kan bidra til mer vellykkede og effektive, ansatt- og pasientvennlige arbeidsmiljøer.
Byggene som ansatte jobber i, må være hensiktsmessig store og tilpasset pasientene og de ansattes behov. Uhensiktsmessig eller manglende areal går på bekostning av de ansattes produktivitet, fordi hver enkelt ansatt da får gjort mindre pasientbehandling. Det fører i neste omgang til at det trengs flere ansatte for å dekke samme behov for helsetjenester. Resultatet er høyere driftskostnader.
Planlegging og utformingDriftsmodeller og løsningskonsepter
I planlegging av sykehus benyttes begrepene driftsmodell og løsningskonsepter. Med driftsmodell menes hvordan de ulike funksjoner som poliklinikker, sengeområder etc. skal organiseres og driftes. Den valgte driftsmodellen vil ha betydning for hvordan bygget bør utformes. Byggets utforming og de fysiske løsninger omtales som løsningskonsept.
Driftsmodeller deles inn i:
- Klinisk sentermodell med enten vertikalt eller horisontalt løsningskonsept og
- Generelle poliklinikker. Modellene beskrives i neste kapittel.
Valg av driftsmodell bør gjøres så tidlig som mulig i planleggingsfasen av et prosjekt, uansett om det gjelder planlegging av nytt sykehus, utvidelse av eksisterende bygg eller ved omrokkeringer av funksjoner. Den valgte driftsmodellen legger føringer for bygget, dvs. at løsningskonseptet bør understøtte den valgte driftsmodellen. I tillegg til valgt driftsmodell bør løsningene legge til rette for:
- Hensiktsmessig gruppering og seksjonering etter funksjon og arbeidsoppgaver.
- Kontaktpunkt og arenaer for koordinering av driften og for utveksling av kompetanse og erfaring med f.eks. en form for baseområde i avdelingen.
- God visuell oversikt og kontakt mellom helsepersonell. Studier viser at visuell kontakt bidrar til mulighet for rask bistand og faglig trygghet på tvers av spesialiteter.
Prosessen med å planlegge og bygge sykehus går over en lang tidsperiode og det kan være krevende å holde fast og være lojal mot visjon og valgt driftsmodell. Parallelt med byggeplanene, bør det gå interne prosesser for organisasjonsutvikling i sykehuset både for å ivareta endringer i driften underveis samt for å få til en vellykket ibruktakelse av nytt bygg.
Klinisk sentermodell - driftsmodell 1
En klinisk sentermodell har nærhet mellom beslektede fagområder og tilhørende funksjonsområder. I en klinisk sentermodell kan beslektede fagområdene både være knyttet til hastegrad, alder, diagnosegrupper og/eller organ, med nærhet mellom poliklinikk, dag- og sengeområder. Det kan organiseres og løses på ulike måter avhengig av sykehusets størrelse og spesialiteter. Eksempler på ulike løsninger for klinisk sentermodell er: Kvinne-barn senter, kreftsenter, gastrosenter, nevrosenter og akuttsenter.

Driftsmodellen kan løses på ulike måter. Det kan være vertikal eller horisontal nærhet mellom funksjonsområdene, avhengig av størrelse på fagområdet og beslektede fagområder som kan eller bør ha nærhet.
Vertikalt løsningskonsept for klinisk sentermodell
I vertikale løsningskonsepter er poliklinikk- og dagområder for beslektede fag plassert vertikalt under sengeområde. Man samler beslektede fagområder i et felles poliklinikkområde for å oppnå god ressursutnyttelse av personell og rom. Undersøkelse- og behandlingsrom planlegges i hovedsak som generelle og standardiserte, og legger til rette for sambruk mellom fagområder. Arealene plasseres ofte i de laveste etasjene i sykehusbygningen, mens sengeområder plasseres i etasjene rett over, slik at det blir en vertikal nærhet mellom poliklinikk og sengeområde. Transporten imellom funksjonene foregår med heis eller via trapp.

Eksempler på vertikale driftsmodeller og løsningskonsepter:
Horisontalt løsningskonsept for klinisk sentermodell
I et horisontalt løsningskonsept er det nærhet mellom poliklinikk, dag- og sengeområder for ett eller flere beslektede fagområder, fortrinnsvis lokalisert i samme etasje. Avhengig av størrelsen på fagområdet, kan poliklinikk, dag- og sengeområder være plassert over flere etasjer i sykehusbygningen. Tanken er at horisontal nærhet med «alt på ett plan», legger til rette for korte gang- og transportavstander mellom funksjonsområdene for noen spesialiteter. Dette er spesielt hensiktsmessig, der det er få legeressurser eller andre spesialister.

En utfordring med en klinisk sentermodell er at aktiviteten i sykehusene stadig endres, og fagområdenes kapasitetsbehov (rombehov) øker som en følge av dette. Planlegging og bygging av sykehus tar lang tid, og forutsetningene i driftsmodellen kan ha endret seg betydelig i denne perioden.
Eksempel på horisontalt driftsmodell og løsningskonsept:
Generelle poliklinikkområder eller bygg – driftsmodell 2
I generelle poliklinikk- og dagområder er arealene fysisk atskilt fra sengeområdene. Dette er en driftsmodell som finnes i flere sykehus der poliklinisk virksomhet og døgnbehandling ikke har et sterkt nærhetsbehov. Modellen prioriterer nærheten mellom poliklinikkområder, uavhengig av fagområder, og generalitet i arealene høyt. Det samme gjelder for de andre funksjonene som dagområder og sengeområder.
Løsningskonsepter for generelle poliklinikkområder eller bygg
I løsningskonsept for driftsmodell 2 vil den polikliniske aktivitet eller dagbehandlingen være samlet ett sted i sykehuset, enten på bakkeplan i et bygg eller samlet i et eget bygg uavhengig av sengeområdene.
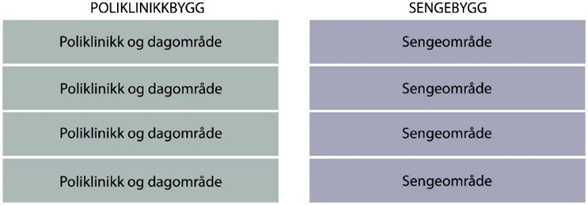
Konseptet benyttes i flere prosjekter, eksempelvis har Nytt Drammen sykehus egne poliklinikkbygg, mens mindre sykehus som f.eks. NLSH Vesterålen har samlet sin aktivitet for poliklinikk- og dagområde uavhengig av sengeområdene. Sykehuset Østfold Kalnes, NLSH Vesterålen, Kirkenes og A-fløya i UNN Tromsø har generelle poliklinikkområder på bakkeplan.
Evalueringer viser noen fordeler og noen ulemper med generelle poliklinikkarealer:
- Enhetens ledelse kan optimalisere drift og organisering samt effektiv kunne utnytte bruken av arealene og rommene.
- Støtterom som desinfeksjonsrom, møterom og lager kan benyttes på tvers av fagområdene i poliklinikkene.
- Det er noen utfordringer med å benytte generelle UB-rom på tvers av fagområder. Dette begrunnes blant annet med økt spesialisering, både når det gjelder utstyr og behov for fagspesifikk kompetanse.
Løsningskonsepter med flere driftsmodeller
Noen sykehus har varianter av driftsmodellene og løsningskonsepter:
- For små sykehus er det ofte hensiktsmessig å samle aktiviteten for effektiv drift.
- For store sykehus hvor f.eks. et nytt bygg skal tilpasses eksisterende bygg må man ofte gå for flere varianter av løsningskonsepter.
- Nærhetsbehov innenfor fagområder som barn, føde/barsel og rehabilitering er det flere sykehus som prioriterer. Dette begrunnes med, at man har få ansatte som skal dekke flere funksjonsområder og som har behov for korte avstander.
Akuttpoliklinikk og skadepoliklinikk
Et avklaringspunkt i planlegging av driftsmodell for poliklinikker er om akuttpasienter skal håndteres innenfor sykehusets poliklinikkområder, i akuttmottak eller i et separat akuttpoliklinisk areal. Det er fordeler og ulemper ved alle alternativer. Drøfting av akuttvirksomhet innenfor poliklinisk virksomhet er et tema som må diskuteres og besluttes i konseptfasen, da det har innvirkning på pasientflyt, areal, åpningstider og bemanning (kostnad).
En akuttpoliklinikk vil vanligvis inneholde akuttvirksomhet for de fleste fagområder, mens en skadepoliklinikk knyttes til ortopediske skader. Ved små sykehus kan en skadepoliklinikk omfatte både ortopediske og mindre småkirurgiske skader. Pasientene kan være henvist fra akuttmottak, legevakten eller fastleger.
Nærhet mellom poliklinikk, akuttmottak og skadepoliklinikk og akuttpoliklinikk gir økt gjensidig tilgang på ressurser i form av personell, rom og utstyr. Dette må vurderes opp mot sykehuset størrelse og funksjon, og hvilke forutsetninger som ligger til grunn i prosjektet. Noen sykehus av litt størrelse foretrekker å samlokalisere skadepoliklinikk med ortopedisk poliklinikk da det er samme behov for spesialrom (eks.: Gipsrom med avtrekk), utstyr til diagnostikk og behandling (eks.: C-bue) og kompetanse (ortopedi, småkirurgi).
Sykehuset Østfold Kalnes har plassert skadepoliklinikken i ortopedisk poliklinikk. I skisseprosjektet var det imidlertid planlagt at skadepoliklinikken skulle være samlokalisert med akuttmottaket i 2. etasje. Evalueringen viser at de ansatte ved skadepoliklinikken mente en slik at lokalisering i akuttmottaket vil legge bedre til rette for samarbeid spesielt på kvelds- og nattestid.
Både investerings- og driftskostnader vil henge sammen med åpningstid for skadepoliklinikk og akuttpoliklinikk. Listen under er faktorer som bør drøftes, vurderes og vektes ved plassering av skadepoliklinikk:
- Investerings- og driftskostnader – særlig kostnad bemanning på drift på ubekvem tid
- Sambruk av utstyr, rom, støttefunksjoner og personell
- Kompetanse, faglig kollegastøtte
- Buffer i beredskapssituasjoner
- Tilsvarende drøfting bør gjennomføres i vurdering av plassering av en akuttpoliklinikk.
Nærhetsbehov til andre funksjoner
Sykehus skal dekke et bredt spekter av fagområder og organisatoriske enheter. Ved planlegging av poliklinikk- og dagområder er nærhetsbehovet til andre sykehusfunksjoner vesentlige å få avklart. Plassering av funksjonene må legge til rette for gode behandlingslinjer, pasient- og ansattflyt. Fagområdene kan ha konkurrerende behov og prioriteringer både opp mot plassering i sykehuset, plassering ved siden av hverandre og opp mot andre funksjonsområder.
Tema som bør avklares opp mot nærhetsbehovene
- Hvordan planlegge byggets utforming for effektive pasientforløp?
- Hvordan få god ressursutnyttelse av helsepersonell – redusere gangavstander?
- Skal pasienten innom flere funksjoner under et besøk og bør disse ligge nært?
- Er det særlige hensyn til blodprøvetaking og bildediagnostikk?
- Skal det være samarbeid mellom poliklinikker og annen funksjon som for eksempel dagbehandling, skadepoliklinikk og akuttmottak?
Oppsummering driftsmodeller
For mindre sykehus og enkelte fagområder kan nærhet mellom poliklinikk, dagområde og sengeområde være optimal. Der det er knappe ressurser og helsepersonellet veksler mye mellom mottak, sengeområder, dagbehandling og poliklinikk gjennom sin arbeidsdag kan nærhet mellom funksjonene med korte gangavstander være tids- og ressursbesparende. Men nærhet kan også begrense muligheten for å endre på størrelsen av enhetene dersom behovet forandres. Spesielt om det ikke er flere like funksjoner med tilsvarende romtyper på samme plan. Endringer vil kunne kreve større grad av ombygging. Det kan gjøre at man tar i bruk arealer andre steder i sykehuset som fører til små fragmenterte enheter som er dyrere å drifte. For større fagområder og i større sykehus er det mer vanlig at personalet har dedikerte dager på poliklinikk eller dagområdet. Gangavstanden gjennom dagen er da av mindre betydning.
Sykehusbygg anbefaler at det så langt som mulig planlegges med at poliklinikk- og dagområder samlokaliseres for flere fagområder i større enheter. Det gir størst fleksibilitet når fagområdene kan vokse og krympe innenfor samme arealtype, det vil si at like funksjoner legges sammen. Da kan interne bytter mellom fag skje uten større ombygging. Det gir mulighet for sambruk av personell, rom og støttefunksjoner – noe som er ressursbesparende og arealaffektivt. Det er ikke klare indikasjoner på om man bør velge vertikal fremfor horisontal nærhet til døgnområder.
Planlegging og utformingByggets utforming
Ved planlegging av sykehus bør man tidlig i konseptfasen ta stilling til driftsmodell og vise i mulighetsstudiene, hvordan løsningskonseptene kan underbygge ønsket driftsmodell. Sykehusets størrelse har betydning for hvordan løsningskonseptene gir muligheter eller begrensninger for fleksibilitet, ressursutnyttelse og god drift. Byggets fotavtrykk i form av størrelse, bredde, lengde og dybde har betydning for mulige løsningskonsepter og valg av fysisk utforming påvirker, hvor effektivt personalet kan jobbe opp mot samhandling, gangavstander og oversikt over pasientene. Bygningsbredde og dybde har også betydning for dagslysforholdene inn i arealene.
Bygningstypologier
Dersom poliklinikk- og dagområder skilles fra resten av sykehusbygget, er det mulig å utvikle ulike bygningstypologier som har forskjellige kostnader – poliklinikkarealer er rimeligere å bygge enn sengeområder. Ved å legge alle funksjonsarealer i den samme bygningskroppen som resten av sykehuset, kan kostnaden for poliklinikkarealer bli høy. En atskillelse av poliklinikk- og dagområder fra sengeområder vil også kunne gi reduserte kostnader ved at det er enklere å skru ned energiforbruk på kveld, natt og helg på bygg eller fløyer som ikke er døgnåpne.
Smale bygg
Smal bygningskropp gjør at det må planlegges med enkelkorridorløsning. Poliklinikk- og dagområder i smale fløyer eller bygg med enkelkorridorløsning er vanlig for mange mindre sykehus. Smale bygg medfører lengre korridorer og dermed lengre gangavstander. Det kan gjøre arealene mer ressurskrevende å bemanne. Om enhetene er plassert på bakkeplan med vinduer kan det gi utfordringer med innsyn. Fordelene med denne løsningen er at det er god tilgang til dagslys i alle rommene og at arealene kan være lette og overskuelige å finne rundt i.
Dype, brede bygg
Dype, brede bygg gir mulighet for å utforme arealene med to korridorer – noe som har en rekke fordeler frem for enkelkorridorløsninger. Utformingen av enheter med dobbelkorridorer kan gjøres mer kompakt opp mot plasseringen av UB-rom og støtterom. Det gir kortere gangavstander som gir mer effektiv arbeidsflyt for helsepersonellet. Det er også lettere å legge til rette for kommunikasjon og samhandling – noe som ifølge studier forebygger feil og avvik. Dype, brede bygg gir også mulighet for en «onstage /offstage» løsning.
Utfordringen med dype, brede bygg er å oppfylle kravene fra arbeidstilsynet om dagslys på en tilfredsstillende måte, samt at det kan være vanskeligere for pasienter å orientere seg i arealet.
Korridorløsninger
Korridorenes funksjoner opp mot poliklinikk- og dagområder, er å styre pasientflyten fra sykehusinngangen til rett avdeling eller enhet samt å binde UB-rom og støtterom sammen. Byggets fotavtrykk med dybde og bredde angir om det kan planlegges med enkelkorridor eller dobbelkorridor. I enhetene spiller korridorenes utforming en sentral rolle i hvor høy grad arealene legger til rette for god pasientflyt og effektiv ansattflyt.

For pasientene bør utformingen av korridorene ha gode lysforhold og gi intuitiv retning og orientering. Angivelser og merking for henvendelsespunkter og ventesoner bør være godt skiltet. Markeringer kan brukes for å korte ned den visuelle og opplevde distansen.
I poliklinikkene oppholder helsepersonell seg ofte store deler av arbeidsdagen på UB-rom. Korridorene blir et av stedene, der man kan hente seg inn eller samhandle med kolleger. Korridorer som tilrettelegger for samhandling, handler om gode siktlinjer og fri passasje. Noen sykehus har lagt arbeidsbaser eller ekspedisjoner litt fremtrukket i korridorer. I evalueringen fra Sykehuset Østfold Kalnes opplever de ansatte, at ekspedisjoner i korridorer hindrer syn og trafikk i arealene ved at det oppstår køer og oppsamling av pasienter.
I dagområdene spiller korridorenes utforming en stor rolle opp mot effektivitet i arealene. Plassering av ekspedisjoner og andre henvendelsespunkter bør planlegges slik at det ikke sperrer for gjennomgang og arbeidsflyt.
I mange poliklinikk- og dagområder blir det plassert stoler og ventesoner i korridorene. Ventesoner bør utformes for å gi trygghet til pasientene og dette kan være utfordrende å få til i korridorer:
- For å unngå brudd på taushetsplikten bør dører inn til UB-rommene være godt isolert
- Ventesoner bør ikke ligge nært ekspedisjoner og arbeidsbaser, hvor ansatte skal snakke med andre pasienter og ha mulighet for å samhandle med kolleger
- Støy - både visuelt og hørbart - kan gjøre det vanskelig å skape en trygg ventesone i en åpen korridor
Fordeler og ulemper med enkel og dobbelkorridorløsning:
| Fordeler/ulemper | Dobbelkorridor/ flerkorridor | Enkelkorridor |
|---|---|---|
| Fordeler | Kort gangavstand mellom UB-rom og støtterom | God tilgang til dagslys |
| Fordeler | Støtterom tilgjengelig fra begge korridorer. | |
| Fordeler | Mulighet for on-stage off-stage driftsmodell | |
| Ulemper | Rom i midtkjernen får kun indirekte dagslys | Lengre gangavstand mellom UB-rom og støtterom |
| Ulemper | Kan gi mindre oversikt/samhandling mellom til UB-rom i begge korridorer |
Ut fra erfaringer og evalueringer er det ikke mulig å gi en entydig anbefaling om enkel- eller dobbelkorridor. Temaet krever mer analyse og forskning.
Dobbelkorridor
Sykehus bygget i perioden 1960 til 1990 har ofte dobbelkorridorløsning med UB-rom plassert på hver sin side ut mot fasade med støtterom i midtkjernen. Eksempler på eldre sykehus med dobbelkorridorer er: Sykehuset i Lillehammer, Hamar og Elverum, NLSH Bodø, Bærum sykehus, Vestre Viken HF, m.fl.
Også nyere sykehus er bygget med eller planlegges med dobbelkorridorer. Eksempler på dette er: Nye UNN Narvik, Nye Hammerfest, Nye Radiumhospitalet, Skien Sykehuset i Telemark mens i nytt poliklinikkbygg i NLSH Bodø er noen UB-rom, i hovedsak spesialrom, og støtterom plassert i midtkjernen.
Enkelkorridor
Noen nye prosjekter har valgt enkelkorridor løsning. Begrunnelsen for valg av enkelkorridor er tomtens beskaffenhet, dagslysbehov og gangavstander er faktorer av betydning. En annen faktor er kravet om lav brutto/netto-faktor. Areal kan reduseres f.eks. ved at antall og bredde på korridorer (bruttoareal) reduseres. Enkeltkorridorer kan legge begrensninger på utformingen av resten av sykehusets funksjoner.
Soneinndeling
Et forslag til planløsning i bygg med dobbeltkorridor er å vektlegge skille mellom personalområder og pasientaktivitet. Det betyr at en sone (område) tilrettelegges for pasienter. Dette er resepsjon/ekspedisjon, venteområde, UB-rom m.m. Den andre sonen er personalområder med arbeidsstasjoner, pauserom, kontor, samt areal for varetransport. Denne løsningen finnes i flere sykehus for å fremme samarbeid, redusere gangavstander, forbedre arbeidsflyt og pasientgjennomstrømning og understøttes av internasjonal forskning. I forskningen omtales disse to sonene som henholdsvis . En slik soneinndeling forutsetter dype bygg.
I Norge har f.eks. poliklinikkområdet i A-fløya, UNN Tromsø, en variant av denne soneinndelingen. A-fløya har tre poliklinikker som er samlokaliserte og som har lik utforming. Poliklinikkene har en felles ekspedisjon. De fleste UB-rommene er generelle og blir benyttet fleksibelt innenfor hver poliklinikk.
Planlegging og utformingTilpasningsdyktighet og brukskvalitet
Helsetjenesten er i kontinuerlig utvikling og forandring som følge av endrede behov, nye behandlingsmetoder og ny teknologi. Dette stiller krav til at bygget er funksjonelt til dagens behov og samtidig tilpasningsdyktig for å imøtekomme endringsbehovene i fremtiden. For å fremme kvalitet og effektivitet av helsetjenester i sykehus, må det planlegges med dynamiske, funksjonelle og tilpasningsdyktige sykehus. Dette er også konklusjonen i Forskningsprosjektet «Bygg og eiendom som strategisk virkemiddel for effektive helsetjenester» (2006–2010). .
Multiconsult benytter følgende definisjoner:
- Fleksibilitet: Frihet til planendring innen samme funksjon, dvs. til å reorganisere bruksarealet (unntatt bæresystem/kjerner). Dette bidrar til endring av arealegenskapene.
- Generalitet: Fleksibilitet samt frihet til endret funksjon, dvs. endrede krav til nyttelaster, brannsikring etc.
- Elastisitet: Mulighet for økning eller reduksjon av areal i horisontal retning (tilbygg) eller vertikal retning (påbygg).
Alle de tre begrepene gir konsekvenser for investeringskostnadene og må defineres tidlig i prosjektet av eier. Som eksempel vil det være ønskelig å programmere og bygge rom som gir mulighet til å kunne benyttes til flere formål ved behov – f.eks. kunne endre bruken av sengerom, poliklinikkrom, intensiv, overvåking m.m. Arealene bør ha en generell romstørrelse, oppfylle krav til brann, kunne tåle nyttelast for flere funksjoner og lett kunne tilpasses ved enkle grep. Erfaringene fra Koronapandemien peker nettopp på behovet for generelle romtyper som lett kan transformeres til ulike funksjoner.
I byggeprosjektene, som har et langsiktig perspektiv, legges det til rette for fleksibilitet blant annet på grunn av usikkerhet om fremtidig behov. Poliklinikkene og dagområdene bør henge sammen dynamisk og samtidig kunne endres organisatorisk når kapasitetsbehovet for hver enkelt pasientenhet eller fagområde endres. Enhetene bør planlegges med tanke på at hele eller deler av poliklinikken eller dagområdet kan endre funksjon til et sengeområde uten større ombygging.
For polikliniske konsultasjoner kan behovet øke som følge av ytterligere endring fra døgn til dag, opprettelse av nye tilbud (f.eks. screening og pakkeforløp) og endring i oppgavedeling mellom sykehus. Behovet kan også bli redusert gjennom endring i behandlingsforløpene, digitale konsultasjoner og pasientstyrt oppfølging. Det er derfor viktig å legge til rette for å kunne endre kapasiteten. Dette kan tilrettelegges på ulike måter:
Tiltak som øker kapasitet i poliklinikk:
- Øke utnyttelsesgraden, se kapittel Kunnskapsgrunnlag/ Framskriving og beregning av poliklinisk kapasitet og dagplasser
- Lette, flyttbare funksjoner i randsonen av poliklinikkene som kontorer eller undervisning
- Sengerom som kan endres til poliklinikkrom.
- Samle poliklinikkdrift mest mulig. Små fragmenterte poliklinikker rundt i sykehuset har ofte en høyere driftskostnad og rommene kan ikke utnyttes optimalt.
Tiltak som reduserer kapasitet i poliklinikk:
- Endre funksjonen av rommet – for eksempel poliklinikkrom til kontorer
Eksempler på nye prosjekter som planlegger med fleksibilitet, generalitet og elastisitet:
Materialvalg
Poliklinikk- og dagområder er områder hvor det daglig ferdes mange personer. Materialvalg på vegger, dører og inventar bør tåle høy bruk og belastning samt være vaskbart både med såpe og sprit. Om det skal plasseres løse stoler i korridorer kan det være en fordel at veggen har brystningspanel for å unngå slitasje og skade på veggen.
Tremateriale kan med fordel benyttes. Treet som materiale til bruk på sykehus støttes av forskning, på grunn av effekt av treverk på pasientens stressreduksjon og bidrag til helbredelse, ref. Chalmers. I norsk sammenheng kan også trematerialet forbindes med hjemmekoselige omgivelser eller bidra til normalisering av omgivelsene.
Planlegging og utformingUniversell utforming
Universell utforming betyr at i de fysiske forholdene , inkludert informasjons- og kommunikasjonsteknologi (IKT), kan benyttes av flest mulig, uavhengig av funksjonsnedsettelse. Andelen med redusert funksjonsevne av ulik art er større for gruppen pasienter i sykehus enn i en normalbefolkning i samfunnet.
Arbeidstilsynets krav til helseinstitusjonene:
«Tilgjengeligheten i helseinstitusjoner skal være enklest mulig for både ansatte og beboere i alle deler av bygningene. Dette betyr at bygningene må være tilgjengelig for rullestolbrukere, og være utformet slik at alle – uansett funksjonsevne – i størst mulig grad kan bevege seg fritt uten hjelp fra pleiepersonalet.»
Adkomstområder, bevegelsessoner, heiser, ventearealer, størrelse og form på UB-rom, toaletter mv. er typiske arealer som skal planlegges for universell utforming i tillegg til skilting, merking og lydsystemer.

Planlegging og utformingSmittevern
Helseinstitusjoner er pålagt å forebygge og begrense smitte . Poliklinikk- og dagområder er arealer hvor mange mennesker beveger og oppholder seg. Pasienter kan ha med seg smitte inn til sykehuset og de kan ha nedsatt immunforsvar og må skjermes mot smitte. Smittevern inkluderer også at ansatte som jobber i arealene skal beskyttes mot smitte.
Før etablering av romprogram og romliste (tidlig i planleggingsfasen, konseptfase steg 1), skal man analysere flyt av personer, pasienter og pårørende. Alle typer undersøkelser, behandlinger og prosedyrer – rene og urene – bør defineres. Analyse av pasientflyt legges til grunn for plassering av rom i forhold til hverandre. Plassering av rom med spesielle krav og med høyt forbruk av utstyr som skal rengjøres/desinfiseres bør vurderes opp mot hvordan smittevernhensyn best ivaretas – det gjelder for eksempel endoskopirom, operasjonsstuer, sputumrom (luftsmitte) m.m.
Temaer som bør avklares opp mot smittevern
- Hvordan redusere smitteagens inn i sykehus: Plassering av poliklinikk- og dagområder fra hovedinngang, heis, trapperom og andre funksjonsområder
- Vurdere etablering av kohorter i forbindelse med epidemier og pandemier
- Vurdere egne innganger og venteareal for pasienter med smitte eller nedsatt immunforsvar
- Vurdere størrelse på en driftsenhet ut fra et smittevernperspektiv
- Poliklinikkområder: Vurdere behov for kontaktsmitteisolat
- Dagområder: Vurder behov for enerom og isolat i dagområder
- Ekspedisjonsområder: Hvordan utforme arealet/arealene slik at pasienter og andre besøkende ikke står for tett
- Vente- og oppholdssoner: Utforming og møblering av ventesoner for å unngå for høy tetthet og fysisk nærhet mellom pasienter, pårørende og besøkende
- Tilgang og plassering av håndvask og spritdispensere for hånddesinfeksjon
- Tilgang og plassering av toaletter
- Materialvalg for møbler og inventar i venteareal som oppfyller krav om å kunne rengjøres og overflatedesinfiseres
- Definere hva som er akseptabel avstand mellom rom for endoskopiske prosedyrer og desinfeksjonsrom (unngå å bevege seg langt i avdelingen med urent utstyr)
Byggveileder for smittevern
Byggveileder for smittevern er utarbeidet av Sykehusbygg HF i samarbeid med representanter fra smittevern fra alle regioner.
For å ivareta smittevern i poliklinikk- og dagområder anbefaler Byggveileder for smittevern (år 2018) i konseptfase del II – konseptvalg og skisseprosjekt:
«Pasienter som skal til dagbehandling og poliklinisk behandling/utredning bør behandles i areal som er lett tilgjengelige og ikke plassert langt inne i sykehuset. Dette for å redusere risiko for spredning av smitteagens de kan ha med seg utenfra samt å unngå at behov for heiskapasitet påvirkes. I tillegg vil mange av disse pasientene være i hyppig kontakt med sykehuset og adkomsten til behandlingsarealene utenfra bør være enkel.»
Generelle anbefalinger – smittevern
Poliklinikk- og dagområder skal være lette å holde rene.
Her er noen eksempler på områder som er viktige ved utforming:
Anbefalinger smittevern
Poliklinikk- og dagområder skal være lette å holde rene. Her er noen eksempler på områder som er viktige ved utforming:
- Tilgang til håndvasker
- Tilgjengelighet øker bruken
- Håndvask uten overløp, berøringsfri
- Utforming av servant – unngå sprut
- Lite bruk øker faren for oppvekst av bakterier - Berøringspunkter bør reduseres ved å ha mest mulig berøringsfrie døråpnere, håndvask, sprit- og såpedispenser, vanndispensere og heis
- Materialer og overflater bør tåle desinfeksjonsmidler
- Unngå «smussfeller»
- Avslutte høye skap over himling eller med skrå topp
- Fendring
Mange av anbefalingene i andre kapitler er hentet fra Byggveileder, og gjentas ikke her.
Planlegging og utformingPasientsikkerhet og sikkerhet for ansatte
Sikkerhetsbegrepet har flere perspektiver: Pasientsikkerhet, sikkerhet for ansatte og sikkerhet i sykehus generelt.
Pasientsikkerhet
Kunnskapssenteret for helsetjenesten definerer pasientsikkerhet som: «reduksjon av risiko for unødig skade som følge av helsetjenestens ytelser til et akseptabelt minimum»,
mens veileder for helseforetakene i Helse Sør-Øst «Sikkerhet i sykehus» definerer pasientsikkerhet som: «vern mot unødig skade som følge av helsetjenestens ytelser eller mangel på ytelser.»
Pasientsikkerhetsbegrepet kan dekke både medisinske feil, uhell og avvik.I en videre forståelse kan pasientens sikkerhet sees i sammenheng med sikkerheten for ansatte og miljøet. Pasientsikkerhet og uønskede hendelser har hatt stor oppmerksomhet i mange år. I perioden 2014 – 2018 ble det gjennomført et nasjonalt pasientsikkerhetsprogram: «I trygge hender 24 – 7», for å øke pasientsikkerheten og redusere pasientskader gjennom ulike tiltak i helsetjenesten. Programmet var et oppdrag fra Helse- og omsorgsdepartementet (HOD) med tre hovedmål:
- Redusere pasientskader
- Bygge varige strukturer for pasientsikkerhet
- Forbedre pasientsikkerhetskulturen i helsetjenesten
Å ivareta god pasientsikkerhet i poliklinikk- og dagområder handler om å:
- Legge til rette for god kommunikasjon mellom pasient, pårørende og personell
- Legge til rette for god pasientbehandling
- Ivareta personvernet
- Forebygge smitte
Sikkerhet for ansatte
Når det gjelder sikkerhet for ansatte er det viktig at, det tilrettelegges for at ingen ansatte utsettes for helseskadelige faktorer gjennom sitt arbeid.
Helsesektoren er en utsatt sektor og flere typer uønskede handlinger kan ramme sykehus. Ifølge «Veileder for sikring av bygg og infrastruktur i sykehusprosjekter», er det et økende problem både nasjonalt og internasjonalt med hendelser som innbrudd, tyveri, trusler, grov vold og m.m.
Helsepersonell møter personer som kan være truende og voldelige, . Ca. hver fjerde sykepleier rapporterer at de har opplevd vold eller trusler om vold på jobb de siste 12 måneder En norsk studie publisert i 2014 viser at vold og trusler har størst betydning for legemeldt sykefravær hos helse- og sosialarbeidere .
Et av de viktigste tiltak for sikkerhet for ansatte er visuell kontakt.
Det er en økende andel pasienter med komplekse tilstander som trenger assistanse fra helsepersonell også i poliklinikk- og dagområder. Dette medfører at det kan være økt behov for støtteutstyr på fremtidens undersøkelses- og behandlingsrom for å redusere muskel- og skjelettplager hos ansatte. Dette er utstyr som kan bidra til å ivareta ergonomiske prinsipper i helsepersonalets arbeidshverdag. Eventuelt takmontert forflytningsutstyr bør planlegges i konseptfasen, og senest i forprosjektfasen.
Sikkerhet i sykehuset
I utgangspunktet er norske sykehus åpne og tilgjengelige for alle. I de senere årene har denne bevegelsesfriheten blitt noe innskrenket, men fremdeles er det stor grad av fri ferdsel. Helseforetak må ha en bevisst holdning til balansen mellom synlige og skjulte sikringstiltak, og hvilke signal dette eventuelt gir til publikum. Dette er nærmere omtalt i veilederen «Veileder for sikring av bygg og infrastruktur i sykehusprosjekter» .
Sikkerhet på poliklinikk- og dagområder
Poliklinikk– og dagområder bør planlegges slik at lokalene blir oversiktlige og med gode siktelinjer mellom ansatte, slik at de lett kan se hverandre, alarmere og raskt bistå hverandre dersom det oppstår truende situasjoner.
Soneinndeling kan være en mulig måte å sikre arealene bedre for ansatte i poliklinikk- og dagområder, se kapittel Planlegging og utforming/Byggets utforming.
Alarmer og annet sikkerhetsutstyr i poliklinikk- og dagområder bør planlegges i forprosjektfasen og være i samsvar med nasjonale retningslinjer, lovverk og forskrifter. Evaluering fra Kalnes viser at dette er en aktuell problemstilling .
Funksjonskrav til inneklima i form av romtemperatur, luftfuktighet osv., er beskrevet i Byggteknisk forskrift TEK17, krav fra Arbeidstilsynet og mer detaljert i Standardromskatalogen.
Planlegging og utformingPersonvern
Pasienter er i en sårbar situasjon og må utlevere intime opplysninger til helsepersonell for å få rett helsehjelp. Som grunnleggende prinsipper for personvern er det viktig at personopplysninger behandles på en måte slik at opplysningenes integritet og konfidensialitet beskyttes,
I poliklinikk- og dagområder er det henvendelser og konsultasjoner i tett program, og mange steder gir utformingen av arealet utfordringer med å få til en trygg skjerming av pasientens behov for personvern.
Taushetsplikten gjelder alt helsepersonell som yter helsehjelp definert i helsepersonelloven kapittel 5 § 21
«Helsepersonell skal hindre at andre får adgang eller kjennskap til opplysninger om folks legems- eller sykdomsforhold eller andre personlige forhold som de får vite om i egenskap av å være helsepersonell».
Loven korresponderer med pasient- og brukerrettighetsloven § 3-6, som omhandler pasienters rett til vern mot spredning av opplysninger .
Taushetsplikten gjelder også for utveksling av taushetsbelagt informasjon mellom helsepersonell, som kun kan skje når det er nødvendig for behandling og oppfølging av pasienten, dersom pasienten samtykker, eller hvor det foreligger annet rettslig grunnlag for å gi slik informasjon.
Evalueringer viser at de ansatte ofte erfarer utfordringer med å overholde taushetsplikten, blant annet i åpne ekspedisjoner, felleskontorer og i dagområder med dagplasser i sal. Ivaretakelse av personvernet bør vies stor oppmerksomhet i planleggingen av arealene til poliklinikk- og dagområder.
Noen forslag til løsninger:
Drøfting personvern
- Ekspedisjoner med lukket forrom til fortrolige samtaler
- Spesifikasjoner på vegger og dører som holder standard for lydisolering
- Ha tilgjengelige samtalerom
- Informasjon om å unngå konfidensielle temaer i åpne arealer
- Bruke «lydmaskering» i åpne områder som ekspedisjoner og dagplasser i sal. Lydmaskering er en teknologi som skal begrense taletydelighet i et areal ved å innføre bakgrunnsstøy. Løsningen er innført og evaluert på dagkirurgisk område i Bevegelsessenteret ved St. Olavs hospital.
- Fysisk skjerming av dagplasser i sal
«Lydmaskering» ved dagkirurgisk område i Bevegelsessenteret ved St. Olavs hospital .
Eksempler på utforming for lydskjerming:
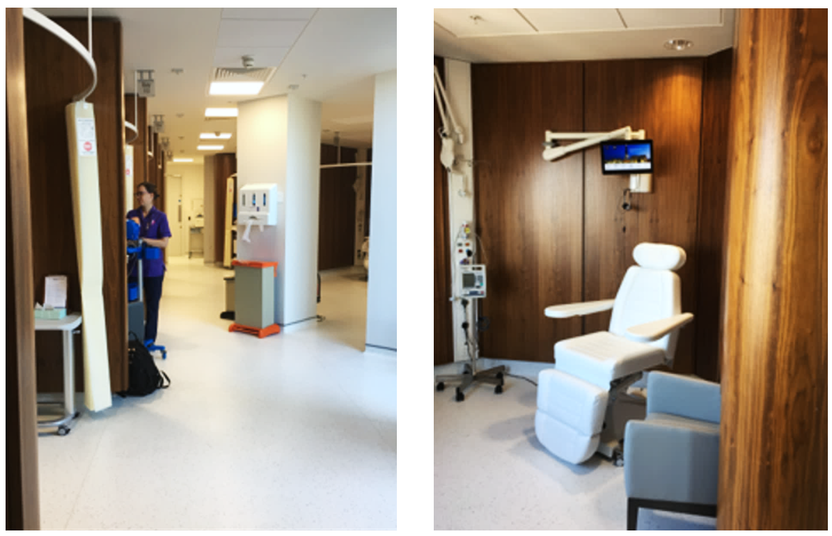
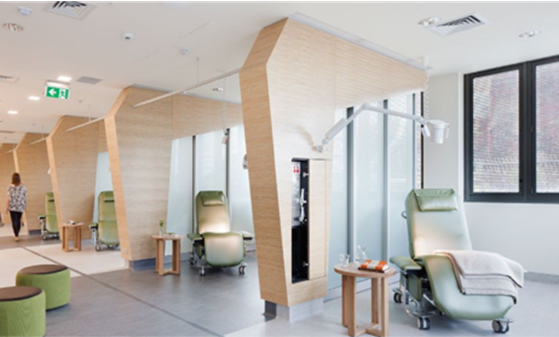
Planlegging og utformingVeifinning og skilting
Sykehus er store komplekse bygg, med en ofte komplisert bygningsstruktur. Pasienter til poliklinikk- og dagområder står for den største andelen brukere inn i bygget. For å gi pasientene en trygg opplevelse bør veifinning og skilting bidra til, at pasientene enkelt kan orientere seg og finne frem sin avtale.

Veifinning
Veifinning skal tilfredsstille krav til universell utforming, det vil si gi orienteringsmulighet for personer med nedsatt bevegelighet, syns- og orienteringshemning og hørselshemning. Det er flere måter å få til god veifinning:
- Byggets arkitektur med plasseringen av korridorer, heiser og trapper
- Gjennomlys og gode lysforhold samt visuelle knagger kan bidra til veifinning
- Kunstnerisk utsmykning kan tilføre omgivelsene orienteringspunkter
- Bruk av farger og materialer på vegger og gulv.
Bildene under viser bruk av fargekoder i poliklinikkområder på NLSH Bodø.

Skilting
Skilt bør være plassert godt synlig med et lett forståelig språk. Grafiske tegn eller figurer som underbygger teksten er en god løsning, som ikke krever ikke språkforståelse. Fargevalg på tekst og bakgrunn har betydning for lesbarhet.
Benevnelse på avdelinger bør være lik på skilt som i innkallingsbrev. Imidlertid er det en utfordring med skilting i sykehus generelt at avdelinger og funksjoner flytter på seg og/eller skifter navn, og det er vanskelig (kostbart) å oppdatere permanente skilt hyppig nok. Skilting kan med fordel gjøres digitalt.

Evalueringen av Kirkenes sykehus viste utfordringer med skilting. Det har ført til at det har vært vanskelig å finne frem i poliklinikken og ellers i sykehuset for pasienter og besøkende.
Skilting på dørene til UB-rommene bør matche fagområdet pasienten er innkalt til. Flere poliklinikker velger å ha utbyttbare skilt, i stedet for permanent skrift på dørene. Bruk av digitale skilt ved døren bør planlegges i nye sykehus.
Planlegging og utformingLogistikk
Planlegging av logistikk vil være viktig med hensyn til ressursbruk og særlig bemanning. Ved valg av driftsmodell og løsningskonsepter bør logistikken i sykehuset vurderes og planlegges tidlig i prosessen.
Varelogistikk
Forsyning av nødvendige varer i rett tid og mengde til poliklinikk- og dagområder er essensielt for at driften skal kunne fungere. Ulike konsept for vareforsyning har forskjellige konsekvenser for øvrige arealer i sykehuset og beslutning må derfor tas tidlig, helst i konseptfasen steg 1.
Poliklinikk- og dagområder har behov for transport og lagring av følgende varetyper:
- Legemidler
- Forbruksvarer, inkl. sterile medisinske forbruksvarer
- Sterilt sirkulasjonsgods, rent og urent
- Håndklær, tøy og sengetøy og ev. litt pasienttøy rent og urent
- Medisinsk teknisk utstyr (infusjonspumper, infusjonsstativ mm.)
- Mat til aktuelle dagområder
- Bårer, hvilestoler, senger
- Laboratorieprøver og blod
- Avfall
Legemiddelforsyning
De fleste poliklinikk- og dagområder har ikke utlevering av medisiner til pasienter. Legemidler som benyttes i både for poliklinikk- og dagområder er akuttmedisiner i beredskap, legemidler som inngår i prosedyren og beroligende/smertestillende m.m. for å gjennomføre prosedyren.
Dagområder har i tillegg dialysevæske, cytostatika og infusjonsmedisin tilpasset behandling, gitt som intravenøs behandling.
Tema til drøfting og avklaring logistikk
- Samarbeid mellom enheten og sykehusapoteket. Er det apotekstyrte lager hvor sykehusapoteket administrerer (basissortiment, bestilling, leveranse og oppfylling lager) legemiddellageret lokalt?
- Hvem har ansvar for medisinrommet? Farmasøyt? Sykepleiere på avdelingen?
- Omfang av unikt identifiserbare legemidler (endoser, produksjoner/tilberedninger) som leveres fra sykehusapoteket
- Hvor skal tilberedning av cytostatika til kjemoterapi og infusjoner foregå? Lokalt eller sentralt, f.eks. i Sykehusapoteket?
- Bruk av IKT-systemer i legemiddelhåndteringen i enhetene
- Lagerløsning i medisinrom, skap og hyller vs. lagerautomater (medisinkabinett) Medisinrom innenfor enheten eller medisinskap i arbeidsbase eller på UB-rom?
- Hvor lagres infusjonsvæsker og dialysevæsker?
Forsyning av forbruksvarer
I hovedsak blir enhetene forsynt med forbruksvarer fra sykehusets eller regionens sentrallager. Det kan være at enkelte sterile forbruksvarer blir levert fra sykehusenes sterilsentraler eller sterilforsyning.
Mange sykehus har organisert forsyning av forbruksvarer med «Aktiv forsyning», hvor sykehusets forsyningsavdeling i samarbeid med enhetene setter opp et definert basissortiment av forbruksvarer som skal lagres i poliklinikken eller dagområdet.
Forsyningsavdelingen er da ansvarlige for å ta opp bestilling, motta leveransene, og legge forbruksvarene på riktig plass. Forsyningsavdelingen dekker også avdelingenes behov for skaffevarer, varer som ikke inngår i definert basissortiment. Disse bestilles ved behov.
Evalueringer av A-fløya UNN Tromsø og NLSH Bodø viser at ansatte i poliklinikkene anser aktiv forsyning som et godt og pålitelig system.
Anbefaling forbruksvarer
Når det gjelder lagring av forbruksvarer i enhetene er anbefalingene fra Byggveileder Smittevern at sterile medisinske forbruksvarer lagres i lukkede skap med hyller eller trådkurver, mens andre typer forbruksvarer kan lagres i småvarereoler eller skap uten dører i avdelingslageret.
Tema til drøfting og avklaring - forsyning
- Er forsyning organisert som «Aktiv forsyning» med frekvente leveranser (en til flere ganger pr uke) fra sykehusets eller regionens sentrallager
- Lagring av forbruksvarer i poliklinikken eller dagområdet:
På avdelingslager i rent lager sammen med tøy for enheten. Sterile medisinske forbruksvarer i skap med dører, øvrige forbruksvarer i småvarereoler eller skap uten dører. - Hvem fyller på?
Matforsyning
På poliklinikker er det stort sett ikke matservering til pasienter. Pasienter til dagområder som f.eks. dialyse tilbringer ofte 5 timer i behandling, og bør tilbys servering mens behandlingen pågår. Det må avklares om ferdig tilberedt mat blir sendt fra sykehusets sentralkjøkken, avdelingen selv skal ha fasiliteter for å kunne tilberede mat ev. automat. Valg av løsning vil ha betydning for utforming og utstyrsbehov og eventuell lagerplass av tørrmat og kolonialvarer.
Evaluering av Sykehuset Østfold Kalnes og A-fløya UNN Tromsø viser at pasienter som oppholder seg i poliklinikken over lenger tid på grunn av flere undersøkelser, etterspør bedre tilgang på mat og drikke. I tillegg etterspørres mulighet til å kjøpe sunnere mat i kantine/kiosk o.l.
Tema til drøfting og avklaring - matforsyning
- Skal mat forsynes fra sentralkjøkken og/eller skal dagområdet ha et lite kjøkken for å tilby enkel matservering?
- Hvordan legge til rette for å tilby salg av sunnere mat og drikke?
Tøyforsyning
Poliklinikk- og dagområder har forbruk av håndklær, tøy og ev. sengetøy og pasienttøy rent og urent. Flere dagområder har også behov for et lager for sengetøy, dyner og puter.
De fleste sykehus har avtaler med eksternt vaskeri for leveranser av tøy. I avtalene med eksternt vaskeri er det regulert om vaskeriet leverer til en tøysentral i sykehuset, eller om vaskeriet pakker og leverer tøy til den enkelte avdeling.
Folkehelseinstituttet (FHI) anbefaler følgende krav til lagring av tekstiler (;
Anbefaling - tøyforsyning
«Avdelingene må ha tilstrekkelig lagerkapasitet for tekstiler og fasiliteter for mottak av rene tekstiler. Ferdigbehandlede rene tekstiler lagres tørt, slik at støv og annen forurensning ikke påvirker tekstilenes kvalitet. Tekstiler lagres i lukkede skap eller rom med lukket dør.»

Avfallshåndtering
I avfallsplanen og miljøregnskapene til sykehusene fremgår antall fraksjoner avfallet skal sorteres i. I et sykehus er det mange avfallsfraksjoner, f.eks. restavfall, plast, papp, papir, EE-avfall, smittefarlig avfall (flere delfraksjoner), matavfall m.fl. Oppsamling av de ulike fraksjonene skjer i utgangspunktet i avdelingens avfallsrom hvor avfallet hentes for transport til avfallssentralen for videre behandling og henting/forsendelse til den/de leverandørene sykehuset har avtale med. Interntransport av avfall kan for noen fraksjoner løses med avfallssug.
Tema til drøfting - avfallshåndtering
- Planlegges det med avfallssug, og hvor mange fraksjoner planlegges avfallssuget for. Det har betydning for behov for omfanget av fraksjoner som skal samles opp i avfallsrommet.
- Avfallssjakt for avfall til nederste plan og videre til avfallssentralen
- Antall fraksjoner i hvert rom der det skal være kildesortering
- Antall fraksjoner i avfallsrommet, og løsning (beholdere) for oppsamling.
- «Avfallsbøtter»/beholdere i ulike rom i sengeområdet hvor det produseres avfall.
- Hvor mange sengetun/senger deler på avfallsrom
Areal i rom hvor avfall produseres, og utforming av avfallsrommet vil avhenge av antall avfallsfraksjoner og bruk av søppelsug for en eller flere fraksjoner.
Mer informasjon om krav og anbefalinger til avfallshåndtering finner du på FHI sine sider.
Pasientflyt
Det er vanligvis et stort volum av pasienter til polikliniske og dagmedisinske avtaler og det er ikke ønskelig å få et stort antall personer langt inn i sykehuset eller oppover i etasjene. Stor trafikk inn i sykehuset får konsekvenser for heiskapasitet, gjennomgangstrafikk i andre funksjonsområder, og øker risiko for smittespredning.
Pasientflyten bestemmes av byggets fysiske utforming og plasseringen av funksjonene. Fagområder og behandlingsmetoder er i stadig endring og det gjør at man må endre hvordan helsetjenestene tilbys. Det kan bety at funksjoner må bytte plassering og pasientflyten må endres.
Gjennomgang av pasientflyten bør ligge til grunn for planlegging av arealene og bør vurderes tidlig i prosessen for å unngå omprosjektering eller ombygging.

Tema til drøfting og avklaring - pasientflyt
- Avstand fra hovedinngang til poliklinikk og dagområde?
- Avstand til blodprøvetaking og røntgen fra hovedinngang, poliklinikk og dagområder?
- Hvordan ivareta pasienter med funksjonsnedsettelse?
- Hvordan planlegge god flyt gjennom trapper og heishall?
- Hvor skal ventesoner plasseres?
- Hvordan skal smittevernet ivaretas?
- Hvordan ivareta fremtidige behov?
Adkomst og mottak
Pasienter til poliklinikk og dagområder står for en stor del av trafikken til og fra sykehuset, derfor bør uteområdene planlegges for god flyt. Pasientene ankommer sykehuset gående, i rullestol, seng, på båre, med offentlig transport, egen bil, taxi eller ambulanse. Pasientene har ulike helseutfordringer og flere har fysiske funksjonsnedsettelser, noe som forutsetter at sykehusets uteområde planlegges i henhold til krav om universell utforming, .
Rullestolbrukere bør kunne bevege seg i uteområdet uten assistanse og det bør legges vekt på god tilgang til parkering i tillegg til av- og påstigning av buss så nær inngangen som mulig.
Pasientene kan oppleve både bekymring og uro knyttet til undersøkelse og behandling i sykehus. Det å lett finne frem, gjør at pasienten føler seg velkommen og er med på få ned stressfølelsen, ifølge Chalmers, 2016. Evalueringer viser at veifinning bør være lett å forstå med tydelig skilting og siktlinjer. Dette gjelder både utearealene og inne i sykehuset.
Ved hovedinngangen bør det være felles innsjekkingsområde med ekspedisjon støttet av teknologiske løsninger. Her angis ventetiden til timeavtalen og ved oppstått forsinkelser kan pasienten få varsel på mobil.
Evalueringer viser at det er en forutsetning at de teknologiske løsningene for innsjekking, henvisning til venteområde og betaling fungerer ved innflytting;
- Nye A-fløya UNN Tromsø
- Kirkenes
- Kalnes
Plassering av poliklinikk- og dagområder kan med fordel ligge nært hovedinngangen for å unngå at pasientene beveger seg langt inn i sykehuset. Dette gir mindre press på heiser, trappeløp og gjennomgang i andre arealer, noe som også forebygger smittespredning.
Det bør legges til rette for at pasientene kan tilbringe ventetiden i andre oppholdssoner som for eksempel kantine eller kafé. Resultater fra evalueringer viser at pasienter som har lang reisevei, ofte kommer i god tid før det avtalte oppmøtet. I tillegg kommer det frem, at mange pasienter foretrekker å vente nært der de skal inn til behandling. Dette, samt pasientenes helsetilstand, bør hensyntas i planlegging av venteareal.
Nedenfor vises bilde av en åpen resepsjon med (lilla fargekoding) ved hovedinngangen i NLSH Bodø og en digital informasjonstavle som skifter skrift- og bakgrunnsfarge. Ifølge evalueringen av NLSH Bodø, er adkomsten oversiktlig, og det er lett tilgjengelige innsjekkingsautomater og venteplasser i resepsjonsområdet. Skilt viser vei videre inn i sykehuset til blant annet poliklinikker, sengeområder, samt til trappe- og heisområde for å komme til enhetene i etasjene over.

Anbefalinger - adkomst
- Uteområdet må være dimensjonert og tilrettelagt for antall pasienter som kommer til sykehusets poliklinikk- og dagområder for parkering, offentlig transport, taxi og ambulanse
- God adkomst med universell tilgjengelighet
- Tydelig veifinning. Bygningsmessige virkemidler og god skilting er viktig for å finne frem i sykehuset
- Teknologiske løsninger for innsjekking og henvisning til ventesone, samt betaling
- Resepsjon/ekspedisjon med tilgjengelig personale
- Venteareal nær hovedinngangen
Ansattflyt
Ansattflyten påvirkes av hvilket fagområde, behandlingsmetoder og prosedyrer det gjøres i arealene. Ansattflyten en av de viktigste faktorer å kartlegge og planlegge for at poliklinikk- og dagområder skal driftes effektivt. Temaer som påvirker ansattflyt og som bør drøftes:
- Utforming av arealene
Hvilken driftsmodell og hvilket løsningskonsept bygger opp under enhetens arbeidsprosesser og hvordan oppnå ansattflyten som ønskes? - Gangavstander
Om legespesialistene jobber mellom flere avdelinger i løpet av sin vakt, kan store avstander mellom avdelingene eller funksjonene gjøre at det går kostbar tid på gangavstander. Hvilken løsning passer for enheten? - Kommunikasjon og samhandling
På mange poliklinikker jobber helsepersonell store deler av sin arbeidsdag alene på et UB-rom. Studier viser at nærhet og tilgjengelighet mellom helsepersonell forebygger feil og avvik. Hvordan skal enheten utformes for å ligge til rette for kommunikasjon og samhandling og forebygge feil og avvik? - Digitale konsultasjoner
Hvordan skal arealene ivareta de ansatte om store deler av arbeidsdagen går med digitale konsultasjoner? - Oppgavedeling
Har enheten funksjoner som er avhengig av nærhet til eller samarbeid med annen faggruppe og bør rommene disse jobber i, ligge nær hverandre? - Opplæring og kompetanseheving omkring arbeidsprosesser
Utviklingen gjør at det stadig kommer nye behandlingsformer og ny teknologi . - Dette vil øke i årene fremover. For å oppnå en mer effektiv drift, må ansatte få en trygg opplæring. Hvor bør rom og arealer planlegges for dette?
Poliklinikk og dagområderInnledning
Poliklinikk- og dagområder omfatter avdelinger med mange fag og spesialiteter og det finnes ikke en fasit på hva som er gode arealer.
I dette kapitlet gjennomgås først ulike sykehus’ løsninger og konsepter opp mot arealer til poliklinikk- og dagområder.
- I drøftingsdelen gjennomgås evalueringer og oppsummerte erfaringer.
- Det presenteres anbefalinger og forslag til optimalisering av drift i enhetene.
- Sist i kapitlet belyses enheter til endoskopi og dialyseavdelinger, som er kostbare funksjoner i poliklinikk- og dagområder.
Poliklinikk og dagområderSjekkliste for planlegging av poliklinikk og dagområder
Poliklinikk- og dagområder omfatter avdelinger med mange fag og spesialiteter og det finnes ikke en fasit på hva som er gode arealer.
I dette kapitlet gjennomgås først ulike sykehus’ løsninger og konsepter opp mot arealer til poliklinikk- og dagområder.
- I drøftingsdelen gjennomgås evalueringer og oppsummerte erfaringer.
- Det presenteres anbefalinger og forslag til optimalisering av drift i enhetene.
- Sist i kapitlet belyses enheter til endoskopi og dialyseavdelinger, som er kostbare funksjoner i poliklinikk- og dagområder.
Drøfting - Sjekkliste for planlegging av poliklinikk- og dagområder
- Gjennomgå og kvalitetssikre framskrivingene
- Valg av driftsmodell som passer best for sykehuset
- Skal det være generelle eller fagspesifikke poliklinikker og dagområder?
- Skal det være samlokalisering med andre funksjoner som f.eks. sengeområder, laboratorier og bildediagnostikk?
- Ved omrokkering av funksjoner eller tilbygg på eksisterende bygningsmasse er det noe ved byggets utforming som må hensyntas ved valg av driftsmodell? - Hva er behovet for fleksibilitet, generalitet og elastisitet?
- Byggets utforming:
- Vurdere enkel- eller dobbelkorridorløsning: Valget får betydning for byggets lengde og bredde
- Vurdere antall og størrelse på gruppering av UB-rom
- Ved flere fagområder i samme poliklinikkavdeling bør plassering av de enkelte fagområder vurderes opp mot nærhet til støtterom, arbeidsstasjoner m.m. - Hvordan ivareta smittevern i arealene?
Bør enheten ha kontaktsmitteisolat? - Vurdere hvordan logistikkløsningene skal understøtte enhetene
- Hvordan skal utviklingen og fremtidige behov håndteres som nye arbeidsmetoder og ny teknologi?
- Valg av fysiske løsningskonsepter som bygger opp under valgt driftsmodell?
- UB-rom: Hvor mange standard og hvor mange med spesielle krav
- Støtterom: Plassering og antall
- For dagområder: Skjerming kontra åpne løsninger
Poliklinikk og dagområderEksempler fra ulike sykehus
I eksemplene nedenfor presenteres løsninger for hvordan ulike sykehus har løst plassering av poliklinikk- og dagområder. Noen av sykehusene er i drift, andre er under planlegging og bygging.
Poliklinikk og dagområderDrøfting av utforming
Evalueringer og oppsummerte erfaringer fra poliklinikk- og dagområder fra ulike sykehus er verdifull kunnskap til å belyse, hvordan driftsmodeller og løsningskonsepter fungerer og oppleves for pasienter og ansatte. Kunnskapen kan brukes til å treffe gode valg i planleggingen av nye bygg eller ombygging av eksisterende sykehus.
Tilpasningsdyktighet, brukskvalitet og fleksibilitet
Sykehusbygg skal fungere i mange år, og både internasjonale og nasjonale studier og analyser viser at poliklinikk- og dagaktivitet vil øke. Samtidig er dette de områdene i sykehus med størst usikkerhet omkring framskrivninger og behov. Usikkerhetene går på om hvor, hvordan og hvor ofte undersøkelse og behandling skal ivaretas fremover.
Usikkerheten om fremtidens behov for aktivitet, gjør at fleksibilitet blir en viktig faktor for å få et bygg som kan tilpasses endringer. Noen sykehus har valgt å legge inn områder i utkant av enhetene som brukes til kontorer. Ved økt behov kan kontorene gjøres om til UB-rom. En annen løsning er eksempel fra Nye SUS, som har valgt å lage sine sengerom og UB-rom i samme størrelse slik at man kan endre bruken ved behov.
Plassering og utforming av enhetene
Poliklinikk- og dagområder bør ligge i første etasje nær hovedinngang for å minske belastning på heisene og for å unngå smitte inn i sykehuset. Enheter med lav aktivitet kan ligge i etasjene over.
Arbeidseffektive arealer har betydning både for pasientsikkerhet og trivsel. Internasjonale retningslinjer konkluderer ikke om enkelt- eller dobbeltkorridorer er å foretrekke.
Soneinndeling med skille mellom personalområder og pasientaktiviteter har fordeler som bedre arbeidsflyt, reduserte gangavstander, redusert ventetid for pasienter samt bedre kommunikasjon mellom ansatte. En todelt inndeling der pasient- og personalsone er atskilt (jf. A-fløya, UNN Tromsø), kan gi mindre oversikt over pasienter sammenlignet med en løsning der UB-rom er plassert langs dobbelt korridorer og arealer for ansatte er i midtsonen.
Kravet om dagslys er en faktor som påvirker utforming og plassering av funksjoner og UB-rom i bygget.
Plassering av støtterom vil påvirke både oversikt og gangavstander. Alt som kan legge til rette for å redusere total gangdistanse pr. vakt er viktig for å øke tid for direkte pasientrettet arbeid. Derfor er plassering av alle former for arbeidsrom, lager, medisinrom, desinfeksjonsrom og oppholdsrom avgjørende for å oppnå reduserte gangavstander.
Ventearealer bør tilrettelegges flere steder: Nær hovedinngang, kantine/kafe, nær poliklinikk- og dagområder. Erfaringer og rapporter fra Covid-19 pandemien viser til at det bør være flere små ventesoner, fremfor store. Ventearealer skal utformes så det forebygges smitte mellom pasienter og må tilrettelegges slik at pasient kan ha med seg pårørende. Det bør tilrettelegges ventesoner for pasienter med særlige behov som barn, pasienter med nedsatt immunforsvar eller smitte. For barn bør det være lekeområder.
Materialvalg på gulv, vegger, dører og inventar bør hensynta et stort antall personer som ferdes i arealene.
Kommunikasjon og samhandling – pasientsikkerhet
Studier og evalueringer viser at utforming med fysisk nærhet, visuell kontakt og oversikt mellom ansatte ligger til rette for kommunikasjon og fremmer samarbeid. Det har betydning for pasientsikkerheten. Antall arbeidsstasjoner med gjennomtenkt plassering har betydning for oppgavene som gjennomføres av de ansatte. En studie fra 2017 viser at lite plass på arbeidsstasjoner hindrer arbeidsflyten.
Viktig om planlegging av arbeidsrom og møterom
Ved nedskalering av prosjekter hvor areal må minskes, har det ofte blitt tatt ned arealer til arbeidsrom og møterom for de ansatte. For å kompensere for manglende arbeidsplasser må man ta i bruk undersøkelses- og behandlingsrom til arbeids- og møterom etter innflytting. Konsekvensen blir dårligere arbeidsflyt og arbeidseffektivitet.
Nedskalering i prosjekter bør nøye gjennomgås og vurderes for å få til god arbeidsflyt for helsepersonellet.
Plassering av UB- og støtterom
Det er hensiktsmessig å plassere poliklinikk- og dagområder i 1. etasje nær hovedinngang. Ved planlegging bør man være oppmerksom på plassering og størrelser på vinduer for innsikt og skjerming fra uteområder. Jo mer generelt undersøkelses- og behandlingsrommet er innredet, desto mer fleksibelt er rommet for endringer i fremtiden.
UB-rommet bør ligge til rette for god kommunikasjon mellom pasient og behandler ansikt til ansikt. Studier viser også at deling av PC’skjerm bidrar til bedre kommunikasjon, at pasienter blir mer bevist sin egen situasjon samt at det blir bedre beslutningstaking.
I takt med den digitale utvikling bør digitale verktøy og virkemidler være med i planleggingen av UB-rom. Skal digitale konsultasjoner ha god kvalitet, må rommene være tilrettelagt med belysning og plassering. Det bør vurderes om det skal bygges egne rom for digitale konsultasjoner.
Desinfeksjonsrom bør være adskilt mellom urent og rent rom for å hindre smitte.
I en studie fra 2019 anbefales at prosedyrerom som endoskopirom bør utformes for å forebygge muskel- og skjelettplager blant ansatte.
Nok hvile- /observasjonsplasser har betydning for å kunne jobbe effektivt. En studie anbefaler 1 hvileplass pr. endoskopirom. Det er viktig å plassere rommet for god oversikt fra arbeidsbase med tilgjengelig personale.
Spesielt for dagområder
Noen studier viser at dagområder bør planlegges med både ensengsrom og åpne saler med skjermingsmuligheter. Ansatte foretrekker å jobbe i åpne saler med skjerming mellom pasientene. Pasienter har ulike behov: Noen foretrekker sal med skjerming for å kunne være sosial og følge med på aktiviteter. Pasienter som er i langvarig behandling, foretrekker enerom for hvile og privatliv.
Ved utforming av saler kommer det ikke frem noen tydelig konklusjon på om rektangulær eller L-form er foretrukket. Evaluering viser at rektangulær form med arbeidsstasjon i midten bedrer kommunikasjon og sikkerhet.
Poliklinikk og dagområderAnbefalinger for utforming
Arealer til poliklinikk- og dagområder varierer i størrelse, sammensetting av fagområder, plassering og nærhetsbehov m.m. Anbefalingene her baseres på studier, erfaringer og evalueringer, men må tilpasses hvert enkelt sykehus.
Anbefalinger utforming
- Store sykehus kan personalet være store deler av sin arbeidsdag på en funksjon og dermed kan poliklinikk- og dagområder ligge med avstand til andre funksjoner som sengeposter. Her anbefales generelle poliklinikker med flere fagområder samlet i større områder eller i egne bygg.
- Små sykehus eller små fagområder kan stor avstand mellom poliklinikk og sengeområde innenfor et fagområde, medføre at personell bruker uhensiktsmessig mye tid på forflytning. Her anbefales klinisk sentermodell med horisontalt eller vertikalt løsningskonsept.
- Plassering av poliklinikk- og dagområder nært inngangsparti er en fordel for å unngå stor trafikk og smitte inn i sykehuset. En modell med generelle poliklinikker på bakkeplan, eventuelt en vertikal sentermodell, gir de beste forutsetningene for god pasientlogistikk. Det gir redusert bruk av heis og redusert risiko for smitte lenger inn i sykehuset.
- Utforming som ligger til rette for god arbeidsflyt, redusert gangavstand for personale, redusert ventetid for pasienter og som fremmer kommunikasjon og samhandling mellom ansatte. Her skal det vurderes enkel- eller dobbelkorridorløsning samt om det skal være soneinndeling mellom pasienter og ansatte.
- Nærhet til blodprøvetaking og bildediagnostikk. Eventuelt til andre funksjoner
- Logistikkløsninger for varer, medisin, ev. mat, tøy avfall, pasient- og ansattflyt som bygger opp under valgt driftsmodell
- Samlokalisering av flere fagområder både i poliklinikk- og dagområdet gir effektiv arealutnyttelse og effektiv drift gjennom muligheter for sambruk av personale, støtterom som medisinrom, desinfeksjonsrom, lager, toalettområder, møterom, arbeidsstasjoner og hvile- og observasjonsplasser. Utover å spare areal, vil en slik løsning gi mulighet til å observere flere pasienter samtidig, og at standard UB-rom, videokonsultasjonsrom ol. kan brukes fleksibelt mellom flere fagområder.
- Fleksibilitet er viktig for poliklinikk- og dagområder fordi behovet innenfor de ulike fagområdene varierer og fremtidige behov er forbundet med høy grad av usikkerhet. Generelle poliklinikker horisontalt og vertikalt som kan romme ulike fagområder, gir en fleksibilitet og robusthet mot fremtidige behov. Et løsningskonsept med poliklinikk, dag- og sengeområder på samme plan vil ha mindre fleksibilitet ved endringer i behov.
- Utforming på dagområdet har betydning for pasientsikkerhet og kommunikasjon mellom ansatte. Det er observert at det er bedre kommunikasjon og sikkerhet i arealer med rektangulær form og arbeidsstasjon i midten. Det er viktig å ha god oversikt over pasienter slik at det er mulig å observere effekt av medisiner, bivirkninger samt følge med om infusjonen går som den skal
- Sal eller enerom: Dagområder bør planlegges med både enerom og åpne saler med skjermingsmuligheter. Åpne saler må innrettes med skjermingsmuligheter mellom pasientene, mens enerommene må plasseres slik at personalet enkelt kan observere pasienten
- Plassering av utstyr og varer: Gjennomtenkt plassering har stor betydning for hvor godt arbeidsoppgavene utføres.
Når man planlegger nytt bygg, bygger om eller omrokerer funksjoner, planlegges det gjerne for en annen driftsmodell enn eksisterende. For en vellykket innflytting og ibruktaking av nye arealer kan prosessen med fordel omfatte en OU-prosess som forbereder organisasjonen og de ansatte på endringene.
Poliklinikk og dagområderForslag til å optimalisere drift og kapasitet
I dette kapitlet beskrives forslag som kan bidra til å bedre drift og kapasitet for poliklinikk- og dagområder. Her er det særlig lagt vekt på at helsepersonell skal ha gode forutsigbare arbeidsdager med tilgang til UB-rom og arbeidsplasser samt at ansatte har forutsetninger for å lære seg ny teknologi i trygge rammer.
Drøft - Forslag til å optimalisere drift og kapasitet
Drift og organisering:
- Vurdere hva realistiske mål for utnyttelsesgraden av poliklinikkene og dagområdene er for sykehuset:
- Skal det være 6, 8 eller 10 timer utnyttelsesgrad?
- Hvilke tiltak bør gjøres for å oppnå ønsket utnyttelsesgrad?
- Effektiv drift av poliklinikk- og dagområder krever tett på ledelse med høy kunnskap om planlegging og logistikk. Særlig i store poliklinikker er dette viktig. Plassering av kontorer til administrasjon bør ligge nær de kliniske enhetene.
- For å oppnå gevinster av nye prosedyrer eller teknologi /digitale verktøy bør det være plass og settes av tid for trygg opplæring av medarbeiderne.
- Vurdere å behovsstyre tilgang og bruksrett av poliklinikkrommene til de enkelte fagområder med regelmessig gjennomgang, f.eks. årlig, av aktiviteten.
- Ved større endringer i driftsmodell bør det vurderes å gjennomføre en OU-prosess
- Sikre at kommunikasjon om endringer i virksomheten eller prosedyrer når ut til alle interessenter
- Vurdere utvidet åpningstid
- Vurdere ‘overbooking’ tilsvarende pasientavlyste timer
Digitale verktøy:
- Ta i bruk bookingsystem for planlegging og fordeling av UB-rommene med lett tilgang til oversikt for behandlerne.
- Sikre gode systemer for å informere og minne pasientene på timeavtaler
De fysiske rommene:
- Vurdere om UB-rommene skal innredes både til fysisk oppmøte og til telefon- /videokonsultasjoner:
- For små sykehus/mindre fagområder kan det være mest effektivt å ha en timebok med både oppmøtepasienter og digitale konsultasjoner.
- For store poliklinikker kan man enklere fylle hele dager med videokonsultasjoner, og her kan det være et rasjonale å bruke spesialinnredede kontorer til dette.
For å korte ned tiden per pasient, kan man ha flere polikliniske rom til rådighet, slik at prosedyrer kan gjennomføres med kort intervall mellom pasienter, og slik at det er rom til samtale med pasienter, brukere og pårørende slik at taushetsplikten og personvernet overholdes.
Behov for fremtiden
I tillegg til ovenstående forslag er det flere systemer som kunne utvikles for å få til en bedre utnyttelse og effektivitet av poliklinikker og dagområder:
- Få utviklet trygg digital kommunikasjon mellom helsesekretærer og pasienter om timeavtaler.
- Digital pasientstyrt timebooking for bestilling og avbestilling av timer
- Få utviklet integrasjon mellom systemene for pasientbehandling/timebøkene, arbeidsplanene for helsepersonellet og UB-rommene vil være en stor hjelp for å få oppnå bedre drift.
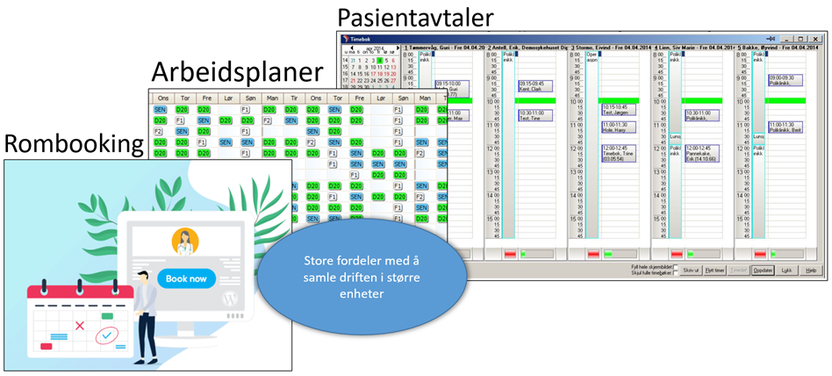
Poliklinikk og dagområderEndoskopienheter – utforming
Endoskopienhetene er kostbare arealer å bygge og innrede, så for å oppnå gode arbeidseffektive enheter bør planleggingen av disse områdene vies ekstra oppmerksomhet. Størrelse, plassering og utforming av endoskopienheter varierer i sykehus. Det samme gjelder hvordan man velger å organisere og drifte enhetene – i noen sykehus ligger endoskopienheter under kirurgisk poliklinikk mens andre i andre sykehus hører dette under medisinske poliklinikker. Det varierer også om endoskopirom for flere fagområder ligger samlet i arealene.
Drøft endoskopienheter utforming
Faktorer som må vurderes i planleggingsfasen for endoskopienheter er:
- Hvor mange endoskopirom det skal være?
- Skal endoskopirom for flere fagenheter plasseres samlet; eksempelvis om gastro- og bronkoskopirom skal ligge sammen?
- Hvordan skal støtterommene som desinfeksjon, lager og arbeidsbaser plasseres?
- Er det behov for å plassere andre ventilasjonskrevende rom nær endoskopirommene?
- Hvordan utlufting mellom pasienter håndteres?
- Hvordan utforme av pasientsoner som ekspedisjon og ventearealer med god tilgang til toalett opp mot gangavstander til selve endoskopirommene?
Utforming av selve endoskopirommene belyses i kapittel Undersøkelses- og behandlingsrom/UB-rom med spesielle krav.
Eksempler på utforming av endoskopienheter:
Poliklinikk og dagområderDialyseenheter – utforming
Planlegging av gode, arbeidseffektive dialyseenheter handler om innsikt i behov, ansatt- og pasientflyt opp mot en hensiktsmessig utforming av arealet. Dialyseenheter er relativt kostbare å bygge – spesielt på grunn av særlige krav til vannrenseanlegg og teknisk utstyr, så i planleggingsfasen bør flere viktige faktorer vurderes:
Drøft - dialyseenheter utforming
Kartlegging:
- Hvor mange pasienter forventes å besøke avdelingen daglig eller ukentlig og hvor mange dialysestasjoner trengs?
- Beskrive ønsket arbeids- og pasientflyt
- Hva er fremtidig vekst og hvilke endringer vil det medføre i behovet for dialysebehandling?
Dialyseenheten – romlayout og utforming:
- Vurder størrelse på sal/ saler med antall dagplasser til flere pasienter i behandling
- Vurder behovet for antall enerom og eventuelt behov for kontaktsmitterom samt plassering av disse
- Hvordan oppnå oversikt og enkel tilgang til dialysestasjonene for personalet, samtidig som personvernet og komforten til pasientene ivaretas?
- God belysning, ventilasjon og temperaturkontroll for å sikre et behagelig miljø
- Ta hensyn for tilgjengelighet for rullestolbrukere og andre spesielle behov
- Størrelse på dialysestasjonen skal ha tilstrekkelig plass for utstyr og at det er enkel tilgang til nødvendige forsyninger
- Tenk helsefremmende miljø som tilgang på dagslys og utsyn samt ulike tilbud for atspredelse som TV, internett, lesemateriale og mulighet for å bestille mat
- Vurder om det skal være plass for pårørende enten ved dialysestasjonen eller en egen ventesone
Støtterommene:
- Plassering av arbeidsstasjoner og arbeidsbaser som legger til rette for god arbeidsflyt, samhandling og kommunikasjon mellom helsepersonell
- Plassering og størrelse på medisinrom, lager, desinfeksjonsrom og tekniske rom som ivaretar arbeidseffektivitet i enheten
Framtidig vekst:
Hvordan planlegge avdelingen for å kunne håndtere framtidige endringer i behov – se kapittel Planlegging og utforming/Tilpasningsdyktighet og brukskvalitet.
Planlegging og utforming av dagplassene både enerom og sal utdypes i kapittel Undersøkelses- og behandlingsrom/Dagplasser.
Romtyper i poliklinikk og dagområderInnledning
Utformingen av undersøkelses- og behandlingsrom (UB-rom) skal legge til rette for at pasienten opplever konsultasjonen som trygg og ivaretakende. For helsepersonellet skal rommet ha gode arbeidsforhold og være attraktivt å jobbe i, ref. Chalmers 2018.
Kunnskapsgrunnlaget for UB-rommene bygger på lover, forskrifter og føringer samt evalueringer og erfaringer fra ulike prosjekter og kunnskapsgrunnlaget ligger til grunn for Standardromskatalogen.
Romtyper i poliklinikk og dagområderStandard UB-rom
Standard UB-rommene er romtypen det oftest finnes flest av i en poliklinikk. Rommet skal kunne benyttes på tvers av fagområder og kan ha en standardisert innredning og en basis utstyrsliste. Størrelsen og utformingen av UB-rommet bør tilpasses for at de fagområder som skal dele på rommet har plass nok.
Størrelse
I Standardromskatalogen er arealet angitt til 16 m2 og kan variere mellom 12 m2 – 18 m2.
Usikkerheten med hensyn til antall døgn- og dagpasienter gjør at prosjektene planlegger med flest mulige standard UB-rom for å kunne bruke rommene fleksibelt. Samtidig gjør den medisinske og teknologiske utviklingen at stadig flere funksjoner eller prosedyrer blir mer spesialiserte og trenger plass til spesialutstyr, noe som taler for at man ikke bare kan planlegge for mange standard UB-rom.
En annen måte å tenke fleksibilitet, kan være å gjøre sengerom og UB-rom like store. Da vil man enkelt kunne endre bruken mellom funksjonene. Det medfører at UB-rommene må opp i størrelse og kan føre til større avstander i korridorene – noe som har påvirkning på arbeidsflyten for helsepersonellet.
Innredning
Standard innredning på et poliklinikkrom er undersøkelsesbenk, skrivebord og stoler til fire personer (behandler, pasient, pårørende og tolk), håndvask, eventuelt skap med forbruksvarer.

Skal UB-rommet benyttes av flere fagområder, kan det være behov for skap eller traller for fagspesifikt utstyr. Trallene må ha en egnet oppstillingsplass i poliklinikkområdet.
UB-rommet skal ha universell utforming og det er viktig å hensynta ergonomi. Rommets geometriske form kan gi begrensninger opp mot plassering av utstyr som feks. tilgang til undersøkelsesbenk fra begge sider.
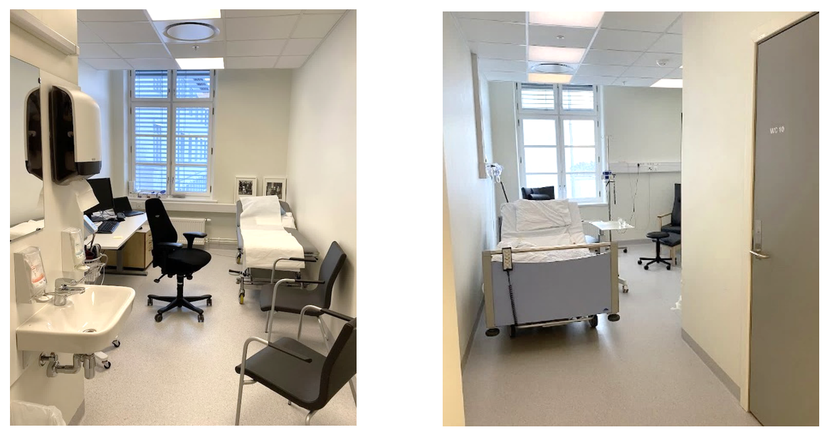
Farger og kunst i UB-rommene oppleves som positiv distraksjon og er med på å bedre pasientopplevelsen, ref. Chalmers 2016.
Daglys og skjerming
I henhold til Byggteknisk forskrift TEK17 og arbeidstilsynet er det påkrevd med tilgang til naturlig lys og utsyn. Belysningssystemer som kan tilpasses etter aktivitet og behov, kan bidra til gode arbeidsforhold for ulike typer undersøkelser og behandlinger.
Arkitektonisk design og størrelse på vinduer må vurderes opp mot behov for å hindre innsyn til pasienter og områder for ansatte, soloppvarmede rom og lysrefleksjon.
I evalueringer av flere prosjekter kommer det frem, at det i tillegg til ivaretakelse av dagslyskravet også må planlegges for skjerming av innsyn i utformingen av UB-rommene.

Lyd og konfidensialitet
Rommets akustikk har innvirkning på pasientopplevelse og på arbeidsforholdene til helsepersonellet og det bør jobbes med for å få til gode lydforhold. For å kunne ivareta taushetsplikten må det være tilstrekkelig lyddemping mellom behandlingsrom og korridor og tilgrensende rom.
Temperatur og ventilasjon
Temperaturkontroll og mekanisk ventilasjon som er riktig dimensjonert og vedlikeholdt har en viktig rolle i UB-rommet opp mot arbeidsmiljøet for helsepersonellet, pasientkomfort, smittekontroll og levetiden for det medisinske utstyret i rommet.
Dette er et område som evalueringer viser er utfordrende å få til i poliklinikkområder i mange sykehus. Varmegenererende utstyr og flere personer til stede samtidig kan gi varm, tett og tung luft i rommene. Spesielt gjelder dette for undersøkelses- og behandlingsrom uten vindu eller uten mulighet til å åpne vindu.
Samtidig viser evalueringer at noen rom, som kontor og behandlingsrom, er for kalde. Byggeprosjektene bør vurdere behovet for regulering av temperatur og ventilasjon og tilrettelegging for fleksibel bruk i fremtiden.
Teknologiske løsninger
Standard UB-rommet skal i første rekke være godt til tilrettelagt med velfungerende IKT og kommunikasjonsverktøy som sikrer rask tilgang til pasientjournal og informasjon. I teknologiske løsninger inngår mobil- og internettdekning, adgangskontrollerte dører og fungerende SD-anlegg (sentralt drifts- og overvåkningsanlegg).
I dag bruker mange sykehus en egen koordinator til å fordele ledig plass i undersøkelses- og behandlingsrom for å utnytte kapasiteten, men dette er ressurskrevende. Det anbefales elektroniske løsninger for booking av undersøkelses- og behandlingsrom. Signalanlegg og alarmsystem bør også planlegges tidlig for å unngå ettermontering.
Internasjonale studier viser at avdelinger som har UB-rom hvor behandler og pasient kan se på skjerm samtidig blir foretrukket av helsepersonell, se illustrasjonen under.

Drøfting standard UB-rom
Sykehusbygg skal ha en lang levetid og det hersker stor usikkerhet knyttet til behov og endringer i helsetjenesteleveranser, den raskt utviklende teknologien og ikke minst tilgang til kompetanse. Å innrede poliklinikker med UB-rom som er fleksible og tilpasningsdyktige vil være avgjørende for å kunne tilpasse seg disse endringene og levere effektiv pasientomsorg. Selv om vi ikke kan forutsi nøyaktig hva som vil skje om 2, 5 eller 10 år, er det noen prinsipper og tilnærminger som kan gi fleksibilitet i bruken av undersøkelses- og behandlingsrommene.
Fleksibel design: Modulære strukturer som f.eks. flyttbare skillevegger som kan tilpasses etter behov, kan gjøre det enklere å omorganisere, kombinere, dele opp eller legge til nytt utstyr i UB-rommene - uten å måtte gjøre omfattende ombygginger.
Universell utforming: Bygg rommene med universell utforming i tankene, slik at de kan brukes av ulike typer pasienter og for ulike typer undersøkelser og behandlinger.
Fremtidssikret teknologi: Fleksibel teknologiinfrastruktur som gjør det enkelt å integrere medisinsk utstyr og teknologi etter hvert som det utvikles. Ved anskaffelse av nytt medisinsk utstyr og teknologi, vurder løsninger som er kjent for å være oppgraderbare og kompatible med fremtidige teknologiske utviklinger.
Romtyper i poliklinikk og dagområderUB-rom for digitale konsultasjoner
Det har vært en betydelig økning i medisinsk avstandsoppfølging ved digitale poliklinikker, digital samhandling mellom fagfolk og avstandskonsultasjoner med spesialister. I noen tilfeller er pasienten hjemme, i andre tilfeller i et DMS (distriktsmedisinsk senter) /Helsehus, hos en fastlege eller i en poliklinikk i et lokalsykehus koblet opp mot et sykehus med spesialister.
Digital kommunikasjon gir mange muligheter for nye måter å jobbe på. I DMS i Brønnøysund benyttes VR-teknologi der fysioterapeut undersøker pasienten mens ortoped følger med på skjerm fra Mo i Rana 24 mil unna. Dette sparer reisetid for både pasient og behandler, og kostnader for samfunnet. Løsningen bidrar også til en mer rettferdig fordeling av helsetjenesten slik at pasienter som bor langt fra sykehusene likevel kan få tilgang til spesialistvurdering. Tidsbruken for behandlerne har stort sett ikke blitt mindre av digitale konsultasjoner.
Det organiseres ulikt hvor behandler ivaretar digitale konsultasjoner. Mange setter disse opp mellom fremmøte pasienter på standard undersøkelses- og behandlingsrom. Andre setter opp pasientliste for egne video- og telefonkonsultasjonsdager hvor behandler sitter ved en annen arbeidsplass eller kontor. Flere sykehus bygger/innreder egne videokonsultasjonsrom.

Fysisk innredning av det virtuelle konsultasjonsrom
Digital pasientoppfølging er fortsatt forholdsvis nytt og utviklingen har handlet om å få til fungerende IKT-løsninger. Kvaliteten på pasientopplevelsen har det i mindre grad vært planlagt for – noe som fremover bør være et satsingsområde. Gode digitale konsultasjoner forutsetter noen grep opp mot innredningen av de virtuelle konsultasjonsrommene og utstyret, samt noe opplæring hos helsepersonell:
- Plassering av utstyr og behandler i rommet kan påvirke pasientopplevelsen. For eksempel kan plassering av et bord mellom behandler og kamera gjøre pasientopplevelsen upersonlig og at behandler oppfattes som mindre tilgjengelig og interessert.
- Plassering av dører og vinduer bør ivareta konfidensialiteten.Her bør man unngå at andre personer kan gå inn i rommet eller at passere forbi kameraet via et vindu/glass inn mot rommet.
- Temperatur og ventilasjon – mye av det tekniske utstyret generer en del varme, særlig om man innreder små rom, så innredning av UB-rom som skal brukes til digitale konsultasjoner bør ventilasjon dimensjoneres for å sikre behagelig temperatur.
- Kameraets plassering bør være slik at behandler ser rett på pasienten .
- Det øker opplevelsen av at behandler virker mer tilgjengelig, trygg og interessert og lettere å komme i kontakt med. Det fås kamera innbygd i skjermen.
- Lyset bør være justert slik at det ikke forekommer skygger som gjør det vanskelig å se
- Opplæring i bruk av rommet: Det bør gis opplæring eller være tilgjengelig instruksjon for de ansatte slik at den digitale konsultasjonen oppleves trygg både for pasienten og behandleren.
Drøfting UB-rom til digitale konsultasjoner
Om digitale konsultasjoner bør planlegges i et eget rom (bås), et generelt poliklinikkrom, et kontor eller et grupperom er det ikke noe entydig svar på. Poliklinikker som planlegger hele dager til digitale konsultasjoner, kan et eget rom (bås) være en løsning til å frigjøre de større oppmøterom på.
For mange enheter vil det være behov for en kombinasjon mellom fysisk oppmøte og digitale konsultasjoner slik at UB-rommet bør tilrettelegges for bruk av begge former.
Ved digitale konsultasjoner i kontor eller grupperom, må rommet fysisk tilrettelegges slik at konfidensialitet og kvalitet blir ivaretatt.
Økt bruk av digitale konsultasjoner kan frigi press på adkomst og parkering til sykehuset.
Se eksempel plantegning under.
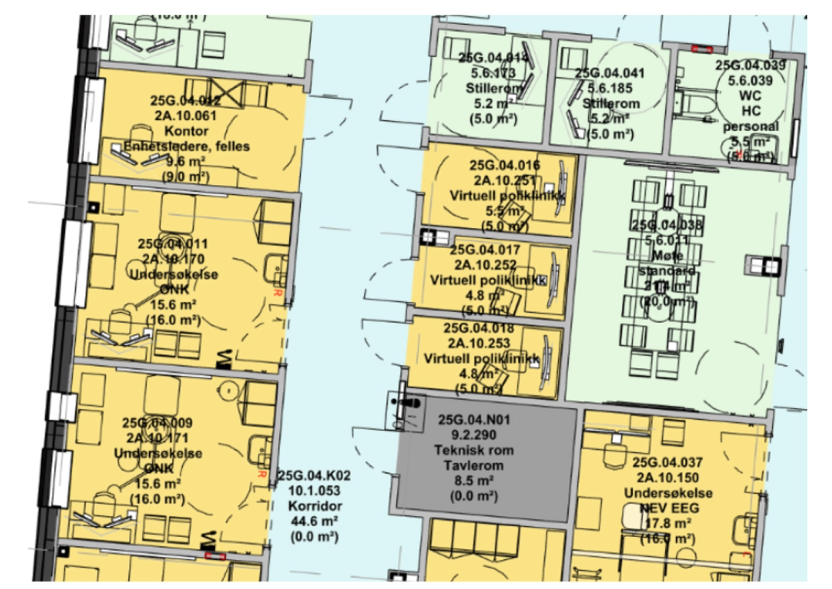
Romtyper i poliklinikk og dagområderUB-rom med spesielle krav
Avsnittet omhandler
- endoskopirom,
- sputumrom,
- operasjonsrom i poliklinikk og
- gipserom.
UB-rom med spesielle krav avviker fra standardrommet på grunn av ekstra plasskrevende utstyr eller at prosedyrer som skal utføres på rommet utløser andre spesifikasjoner.
I Standardromskatalogen angis størrelsen på UB-rom med spesielle krav til 30 m2, men størrelsen kan avvike opp mot behovene knyttet til aktiviteten i rommet. UB-rom med spesielle krav er i utgangspunktet fagspesifikke, men bør tilstrebes en generell utforming så langt det lar seg gjøre.
Rommene kan i mindre grad sambrukes med andre og det stilles andre krav til størrelse, ventilasjon, trykk, overflater m.m. Dimensjonering av luft og ventilasjon gjøres ut fra antallet personer som skal oppholde seg i rommet samtidig.
Spesialrommene planlegges med samme krav til utnyttelsesgrad som generelle UB-rom.
Plassering av støtterom kan ha stor innvirkning på arbeidsflyten i rommene. Det gjelder særlig for arbeidsbaser, medisinrom, lager og desinfeksjonsrom.

Evalueringer fra Nye Kirkenes sykehus og A-fløya UNN, Tromsø fremhever at enkelte undersøkelser blant annet koloskopi, cystoskopi og gynekologiske undersøkelser har behov for direkte tilknytning til toalett.
I evalueringsrapporten fra Kirkenes sykehus har ansatte i poliklinikken erfart at flere av UB-rommene med spesielle krav oppleves som for små og for varme, og at det mangler direkte tilgang til toalett. Dette gjelder blant annet rom for gynekologiske undersøkelser. Pasienter må ut til toalett i korridor ved felles ventesone, som kan være fullt opp med pasienter. De ansatte påpekte at dette kan være både ubehagelig og uverdig for pasientene.
I poliklinikken for «Kvinnehelse og kirurgi» ved A-fløya UNN, Tromsø har fire av sju UB-rom direkte tilgang til toalett. I evalueringen av poliklinikken påpekte behandlerne nettopp det at pasienter som har gynekologiske sykdommer, har behov for toalett og skifteområde tilknyttet undersøkelses- og behandlingsrommet.

Endoskopirom
Endoskopirom er i Standardromskatalogen beskrevet som et UB-rom med spesielle krav til størrelse, ventilasjon og overflater, samt utstyr. I dette kapitlet omtales planlegging og innredning av endoskopirom for gastro- og bronkoskopi, men beskrivelsene relaterer seg til innredningen av rom til andre endoskopiske undersøkelser.
Endoskopirom til gastroskopi og koloskopi
Funksjon
Endoskopirommene for gastroskopi og koloskopi brukes til undersøkelse, diagnostisering, behandling og screening av tarm og fordøyelseskanalen. Gastroendoskopirom er fysisk belastende arealer å jobbe i ved at undersøkelser og prøvetaking kan gjøre at helsepersonell må stå i krevende stillinger over tid. Det er ofte stort tidspress på å rekke et oppsatt program, liksom det kan være henvendelser for «øyeblikkelig hjelp». Gastroendoskopi involverer mye plasskrevende utstyr i form av racket hvor endoskopet koples på, undersøkelsesbenk til pasienten, takhengte skjermer, arbeidsbenker og skap, arbeidsstasjon til helsepersonellet mm.. Det er krav til en egen avtrekkssone for håndtering av glass med formalin for biologisk prøvemateriale. I tillegg er det en del utstyr som må bæres inn og ut av rommet mellom undersøkelsene samt utstyr som bør være tilgjengelig i nærlager på rommet.
Minimum er det to helsepersonell til stede på rommet under undersøkelsene, men det kan ofte være flere til stede både i form av assistanse til undersøkelsen, anestesipersonale, helsepersonell på opplæring, tolk og i noen tilfeller pårørende.
Undersøkelsen er for mange pasienter forbundet med ubehag og for enkelte er det også en del smerter, så mange pasienter tilbys smertestillende eller avslappende medikament – noe som gjør at det må være tilgang til lett overvåking av pasienten. Det gis vanligvis informasjon til pasienten i etterkant av undersøkelsen.
Utforming av endoskopirommet
Utformingen av endoskopirommet skal ivareta gode arbeidsforhold for de ansatte spesielt med tanke på å forebygge slitasje samt legge til rette for at pasienten opplever seg trygg under prosedyren. Her gjennomgås en rekke forhold som må avklares opp mot utformingen av rommet.
Drøfte utforming endoskopirommet
- Ergonomisk plassering av arbeidsplassene for helsepersonellet opp mot plassering av undersøkelsesbenk, skopracket, arbeidsflater, lagerplass m.m. Vær spesielt oppmerksom til plassering av svingarme til skjermer
- Lys, luft, lukt, temperatur og plass har stor innvirkning på arbeidsforholdene på rommet både for pasientene og helsepersonellet og bør derfor vies stort fokus i planleggingen. Særlig bør det ivaretas hvordan utlufting mellom pasienter skal håndteres.
- Egnet plassering til arbeidsbenk med avtrekk for prøvetaking av biologisk materiale i glass med formalin.
- Adkomst og gangavstander opp mot desinfeksjonsrom, rene endoskop, avdelingslager og andre støtterom.
- Rommet bør være innredet med tanke på å forebygge smitte til pasienter og ansatte. Detaljprosjektet bør satse på løsninger som er lette å renholde og at skapløsninger føres opp til himling, eventuelt avsluttes med skrått tak som kan vaskes nedefra.
- Planlegge inn pasienttoalett med direkte adkomst til og fra endoskopirommet.
- Pasientgarderobe i tett nærhet til endoskopirommet; unngå at pasientene må gå avkledd i ventesoner eller korridorer.
- For effektiv drift kan det være egen arbeidsplass eller kontor hvor lege etter undersøkelsen kan informere pasienten og dokumentere, mens ny pasient tas inn på UB-rommet.
- Det bør være varselssystem for hjelp til akuttsituasjoner og rommet må være planlagt for at stansteam får plass.
- Hvilerom eller observasjonsplass hvor pasientene kan moniteres etter prosedyren.
Nærhetsbehov
Arealene bør ligge mest mulig samlet med korte avstander til støtterommene. Sentral og nær plassering av desinfeksjonsrom og lager har stor betydning for arbeidsflyten. Det samme gjelder for lagring og tilgang til rengjorte skop og tørkeskap. Ved planlegging av en større gastro endoskopienhet bør det vurderes med mer enn et desinfeksjonsrom og flere lagerplasser eller rom.
Effektiv drift av gastro endoskopirommene krever en høy grad av koordinering, så det bør tilstrebes en arbeidsbase eller arbeidsplass med god oversikt til rommene. Hvilerom eller observasjonsrom med lett overvåking må ligge plassert slik at det er enkelt å observere pasientene som ligger der. Det bør være egnet ventesone for pasienter som kommer i seng /båre. Det kan være hensiktsmessig å ha toalett med dusj til personalet ved tilsøling av arbeidsklær.
Plassering, antall og utforming av endoskopirom varierer i sykehus. Endoskopirom stiller krav til ventilasjon og størrelse, og er kostbare å bygge. Faktorer av betydning er:
* Hvor mange endoskopirom det skal være?
* Plassering av rommene i forhold til støtterom.
* Plassering av ventilasjonssystem opp mot andre ventilasjonskrevende rom.
* Skal det være mulighet for å kunne lufte?
Eksempler på løsninger for endoskopirom:
Endoskopirom til bronkoskopi
Funksjon
Bronkoskopi er en undersøkelse av slimhinnene i de nedre luftveiene. Bronkoskopet som benyttes kan overføre bilder og ta prøver. Undersøkelsesrom for bronkoskopi smittevernklasse 3 defineres som rom som tilfredsstiller kravene for å arbeide med tuberkulose.
Tuberkulose er klassifisert som biologisk faktor i smitterisikogruppe 3. For pasienter med luftsmittemikrober er temaet beskyttelse av omgivelsene, det vil si ansatte, medpasienter og besøkende og øvrige omgivelser.
I rommet til bronkoskopi er det mye plasskrevende utstyr: racket hvor endoskopet koples på, undersøkelsesbenk til pasienten, takhengte skjermer, arbeidsbenker og skap, arbeidsstasjon til helsepersonellet mm.. Det er krav til en egen avtrekkssone for håndtering av glass med formalin for biologisk prøvemateriale. I tillegg er det en del utstyr som må bæres inn og ut av rommet mellom undersøkelsene samt utstyr som bør være tilgjengelig i lagerskap direkte på rommet.
Minimum er det to helsepersonell til stede på rommet under undersøkelsene, men det kan ofte være flere til stede både i form av assistanse til undersøkelsen, anestesipersonale, helsepersonell på opplæring eller tolk.
Undersøkelsen er for mange pasienter forbundet med ubehag og en del pasienter får reaksjon som gjør at det må være tilgang til lett overvåking av pasienten. Det gis vanligvis informasjon til pasienten i etterkant av undersøkelsen.
Utforming
Planlegging av bronkoskopirom følger Sykehusbygg HF sin prosess for spesialrom. Detaljprosjektet bør satse på løsninger som er lette å renholde der man eksempelvis enten forsøker å unngå radiatorer eller velger en type/ løsning som har rørføringer innebygd eller montert slik at det er mulig å vaske. Høyskap føres opp til tak eller himling, eventuelt avsluttes med skrått tak som kan vaskes nedenfra.
For å hindre at kontaminert luft forurenser omgivelsene, skal adgang til bronkoskopirommet gå igjennom en sluse. Både bronkoskopirommet og sluse skal bygges tette, ha undertrykk og tilkobles et separat luftbehandlingsaggregat.
Skissen nedenfor er et eksempel på et endoskopirom hentet fra Standardromskatalogen til Nye Aker og Nye Rikshospitalet. Arealet er programmert til 30 m2. Det er lagt til rette for at undersøkelsen kan gjennomføres i anestesi.
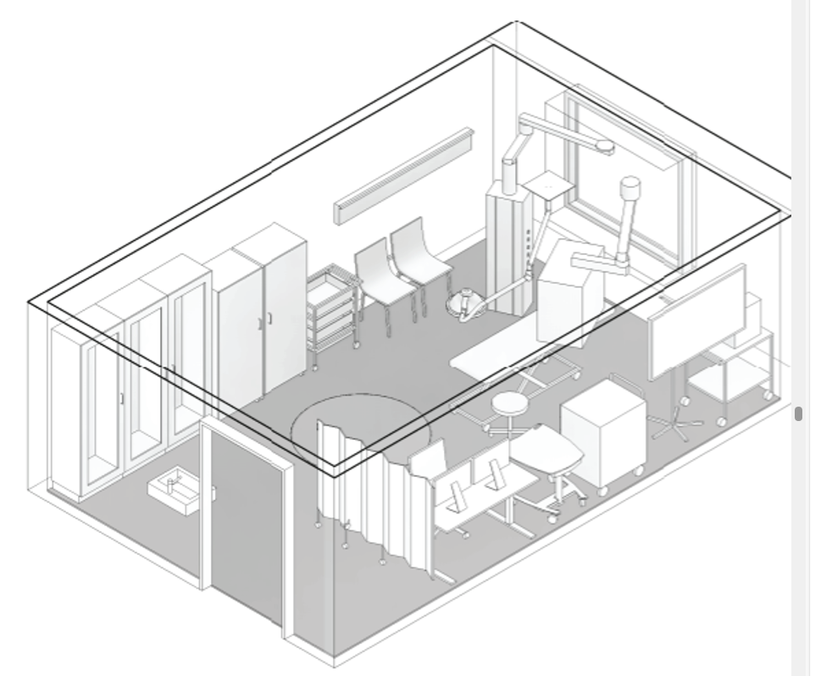
Figuren nedenfor viser tegning av UB-rom for bronkoskopi i NLSH Bodø. Rommet for bronkoskopi er 25,6 m2 med direkte tilgang til desinfeksjonsrom. I evalueringssamtaler ble det fortalt at ansatte i enheten opplever at rommet har en god størrelse.
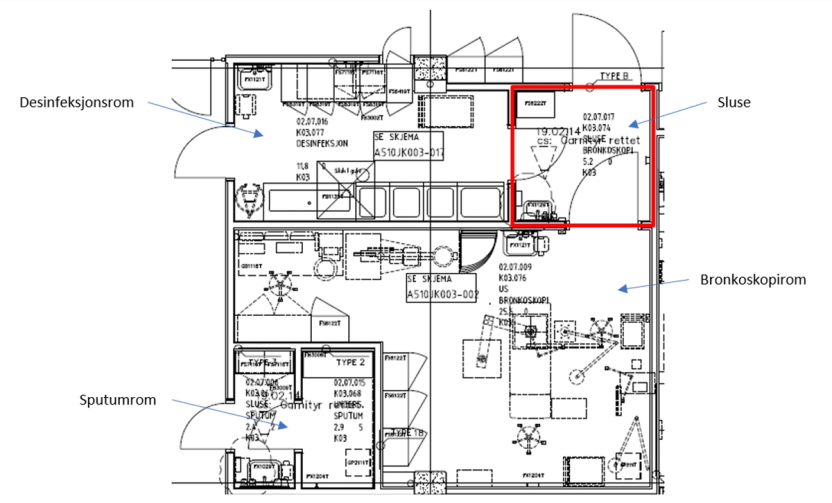
Nærhetsbehov
Lokalisering av undersøkelsesrom for bronkoskopi må være et element i konseptvurderingen. Riktig lokalisering må verifiseres ved å gjennomgå pasientflyt i avdelingen. Nærhet til desinfeksjonsrom og eventuelt toalett og omkledningsrom.
Sputumrom
Funksjon
I sputumrommet utsettes pasienten for provosert hoste og oppspytt eller ekspektorat-prøvetaking via forstøverapparat med inhalasjon av saltvann.
Indusert sputum (oppspytt) brukes som et diagnostisk verktøy blant annet for pasienter med tuberkulose. Undersøkelsen utføres når prøver av spontant oppspytt ikke viser tuberkelbasiller. Pasienten vil derfor ikke være spesielt smittefarlig på vei til eller fra sputumundersøkelsen.
Utforming
Undersøkelsesrom for sputum defineres som rom som tilfredsstiller kravene for å arbeide med tuberkulose. Tuberkulose er klassifisert som biologisk faktor i smitterisikogruppe 3 (I-3).
Tuberkulose er et globalt problem og skyldes bakteriearter i mycobacterium tuberculosis-komplekset, som spres ved luftbåren smitte fra en pasient med smittsom lungetuberkulose, til nærkontakter.
For å hindre at kontaminert luft forurenser omgivelsene, skal adgang til undersøkelsesrommet gå igjennom en sluse. Både undersøkelsesrommet og sluse skal bygges tette, ha undertrykk og tilkobles et separat luftbehandlingsaggregat.
Sputumrom og sluse må være tilstrekkelig store slik at håndtering av brukt utstyr og smitterisikoavfall blir ivaretatt på en trygg måte. Alt utstyr må tåle desinfeksjonsmiddel benyttet for smittevernrisikogruppe 3, dette inkluderer datautstyr og telekommunikasjon. Alle overflater i rommet skal være glatte uten nupper og ujevne overganger. Overflatene må tåle desinfeksjonsmiddel benyttet for smittevernrisikogruppe 3.
Sluttkontroll/verifisering: Sputumrommet må funksjonstestes som en helhet for å verifisere at alle forutsetninger fra risikoanalysen og grunnlagsdokumentet fungerer som tiltenkt. Metode for verifisering av sputumrom er beskrevet i Sykehusbygg HF sin prosess for spesialrom.
Følgende rom er nødvendig for denne funksjonen
- Undersøkelsesrom for sputum
- Sluse for smittevern av personalet
- Kontrollrom hvor personalet kan se og veilede pasient gjennom vindu og bruk av intercom. Alternativt kan sluse benyttes
- Teknisk rom for ventilasjonsaggregat (i nærhet til øvrige rom)
Se de to figurene nedenfor.
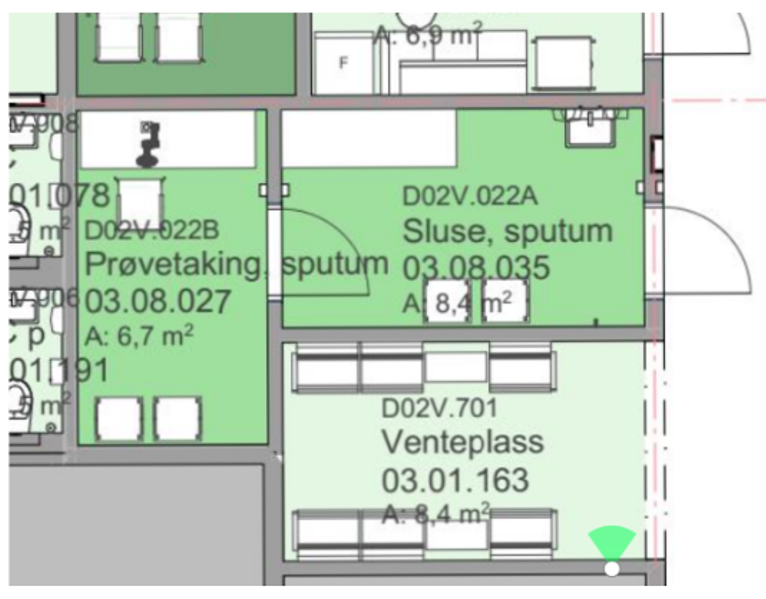
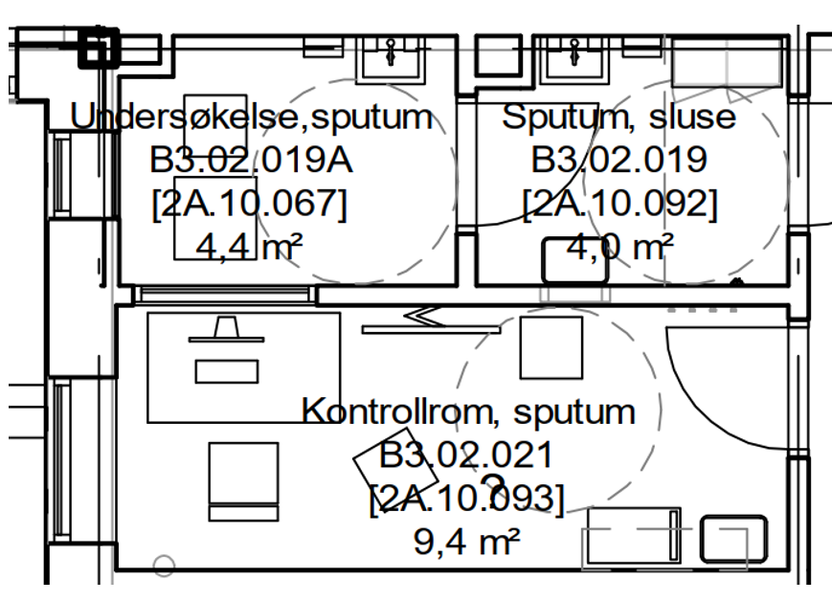
Operasjonsrom i poliklinikk
Funksjon
Det er en trend at flere mindre kompliserte inngrep utføres i poliklinikk i stedet for innenfor et operasjonsområde.
Eksempler på dette er kirurgiske inngrep innenfor øye, ØNH, ortopedi og annen småkirurgi. Dette er i hovedsak mindre inngrep som utføres i lokalbedøvelse.
Avhengig av type inngrep stilles det krav til renhetsgrad, overflater, trykk og ventilasjon tilsvarende operasjonsstuer i et operasjonsområde. Å etablere fullverdige operasjonsstue med renhetskrav 100 CFU eller lavere i en poliklinikk må derfor vurderes og avveies mot byggekostnader og volum på prosedyrene som utføres.
Ved NLSH Bodø er poliklinikken plassert i 1. etasje og har fire operasjonsrom som brukes til ortopedi, kirurgi og øre-nese-hals-kjeve. Evaluering viser at ansatte er fornøyde med operasjonsrommene som var plassert i enden av korridoren og skjermet fra øvrig aktivitet.
Sykehuset Østfold Kalnes har to operasjonsrom i poliklinikkområdet, ett tilhørende kirurgi og skadepoliklinikk/ortopedi og et annet tilhørende Brystdiagnostisk senter (BDS). Ansatte var fornøyde med operasjonsrom i poliklinikken. På evalueringstidspunktet ble førstnevnte rom benyttet rundt 2 og 3 dager i uken til henholdsvis kirurgi og skadepoliklinikk /ortopedi. Det kom frem at det kan være utfordrende å møte ulike behov når det gjelder teknisk og medisinsk utstyr.
Utforming
Rommet må være hensiktsmessig utformet opp mot fagområdet og type inngrep. For noen fagområder kan et standard UB-rom være tilstrekkelig, for andre kreves større areal for å få plass til utstyr og personell. Slike rom har gjerne en kvadratisk form.
Det er hensiktsmessig med nærhet til desinfeksjonsrom. Dersom det kreves operasjonsstuestandard på rommet, bør det tilrettelegges med forrom til omkledning, kirurgisk håndvask, eget desinfeksjonsrom og lager for sterile forbruksvarer og instrumenter. Logistikkonsept for sterilforsyning vil påvirke behovet for sterilt lager. Noen pasienter trenger tilsyn etter inngrepet, og det bør være tilgang til hvile/observasjonsplasser i nærheten.
Eksempler på løsningskonsept for operasjonsrom:
NLSH Bodø har et operasjonsrom for ØNH-kirurgi i poliklinikken. Rommet har kirurgisk håndvask i rommet, ikke forrom eller garderobe. Desinfeksjonsrommet ligger et stykke unna og deles med andre fagområder.
Gipserom
Funksjon
Reponering og gipsing av armer og bein som ikke krever operasjon. Pasientene kommer fra legevakt, akutt- eller skadepoliklinikk, men kan også komme fra sengeposter i sykehuset.
Utforming
Gipserommet bør være av en slik størrelse at det har plass til båre (gjennomlysbar), C-bue med tilhørende rack i tillegg til standard innredning av et UB-rom. Reponering av brudd krever forsterkning i vegg og tak for horisontalt og vertikalt reponeringsutstyr.
Reponering foregår ofte under gjennomlysning. C-buen er arealkrevende, og rommet skal ha strålingsskjerming. Legging av kalk- og kunstgips krever avtrekk for giftgass (isocyanider) som kan løses gjennom fastmontert eller bevegelig næravsug. Det skal også være kum med gipsutskiller.
Nærhetsbehov
Gipserom ligger oftest tilknyttet ortopediske poliklinikker, skadepoliklinikk og eventuelt akuttmottak. Gipserommet bør ligge slik at det er tilgjengelig både for akutt og planlagt virksomhet. Dersom det er store gangavstander mellom de enhetene som benytter gipserom, bør det vurderes dublering. Gipserom har nærhetsbehov til røntgen.
Eksempler på løsningskonsepter for gipserom:

I poliklinikk for kirurgi og ortopedi ved NLSH Bodø har gipserommet to behandlingsplasser adskilt med forheng. Ifølge ansatte er det utfordrende å overholde taushetsplikten når to pasienter er i rommet samtidig.
I gipserommet i poliklinikken ved Østfoldssykehuset Kalnes ble det anskaffet et mobilt kullfilter etter innflytting på grunn av problemer med lukt og støv i rommet. Evalueringene viser at man må ivareta både taushetsplikt og ventilasjon under planleggingen av sykehus.
Gipserom med skisse og foto nedenfor, er hentet fra St. Olavs hospital, Akutten og hjerte-lunge-senteret, tatt i bruk i 2010.
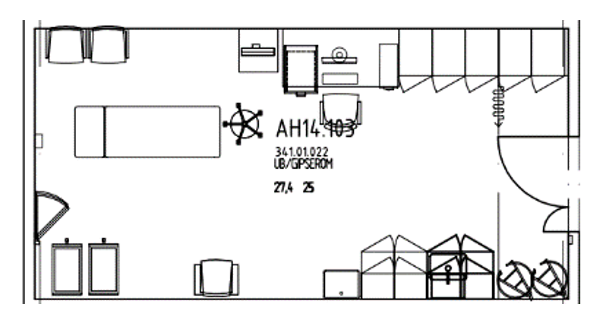

Romtyper i poliklinikk og dagområderDagplasser
Rommene i dagområder omtales som dagplasser. En dagplass er definert som en oppholdsplass i seng eller hvilestol, der pasient får dagbehandling som f.eks. dialyse, infusjonsbehandling eller kjemoterapi. Pasientene tilbringer fra ½ time til 4 – 6 timer i dagplassen. Dagbehandling kan foregå i en sal med flere pasienter eller i enerom ved behov for skjerming eller isolering. Dagplassen skal i tillegg til en god hvilestol eller seng for pasienten, ha plass for personell og pårørende og nødvendig utstyr.
Arealbehovet er avhengig av type behandling det skal foregå: Enkel infusjonsbehandling krever lite plass, mens dagplasser for dialyse har større arealbehov på grunn mye utstyr. Pasienter som skal til behandling med kjemoterapi har et forløp forut for selve infusjonen med prøvetaking, analyse og tilberedning av legemiddel.
Det finnes studier som har sett på om pasientene foretrekker sal eller enerom og her kommer det frem, at det er viktig å legge til rette for at pasienten kan velge. Pasientene har ulike årsaker til om de foretrekker sal eller enerom: For eksempel kan pasienter i starten av et behandlingsforløp oppleve det som ønskelig å være i åpen sal da dette gir muligheter for å være mer sosial samt muligheter for å følge med på aktiviteter som foregår i området. Pasienter som foretrekker enerom begrunner prioriteringen med behov for privatliv, mer konfidensialitet, mindre støy og bedre hvilemuligheter. Det er ofte lengre ut et behandlingsforløp hvor pasienten kan føle seg mer svekket at det kan være fint med mulighet for skjerming på enerom.
Dagplasser bør planlegges for å:
- Ivareta konfidensialitet og ha skjerming
- Kunne plassere utstyr nært hvilestolen eller sengen
- Kunne assistere pasienter ved reaksjoner eller oppkast
- Kunne yte rask akuttmedisinsk behandling
- Ivareta smittevernet. Anbefalt avstand er 2 m for å unngå dråpesmitte
Andre ting som må planlegges rundt dagplassen:
- Det må være varslingssystem både for at pasient selv kan varsle og for at sykepleier kan varsle ved akuttsituasjoner
- Godt lys for både behandler og for at pasienten kan lese bok
- Veggmontert skjerming mellom pasientene anbefales
Mange av behandlingene som foregår på dagplasser kan medføre ubehag og reaksjoner som allergi og oppkast m.m. Dagplasser bør derfor planlegges slik at personalet har god oversikt over pasientene, og raskt yte bistand. God oversikt bidrar også til at man trenger færre ansatte til å jobbe i arealene.
En del pasienter har opphold over lengre tid og får servert mat og drikke mens behandlingen pågår. Kjøkkenfasiliteter eller mulighet for å servere enkel mat og drikke, bør planlegges inn. For dagplasser samlet i sal, bør det være rom i nærheten, hvor behandler kan ha samtaler med pasienten. Pasienttoaletter bør ligge nært dagplassene.
Det må være oppstillingsplass med mulighet for lading av medisinsk teknisk utstyr, akutt-tralle sentral plassert for lett tilgang.
I tilknytning til dagplassene kan det være kan ha behov for en venteplass til pasientene før behandlingen. Venteplasser kan enten være i dagområdet, eller ved selve dagplassen dersom det er dimensjonert med en samlet tidsbruk.
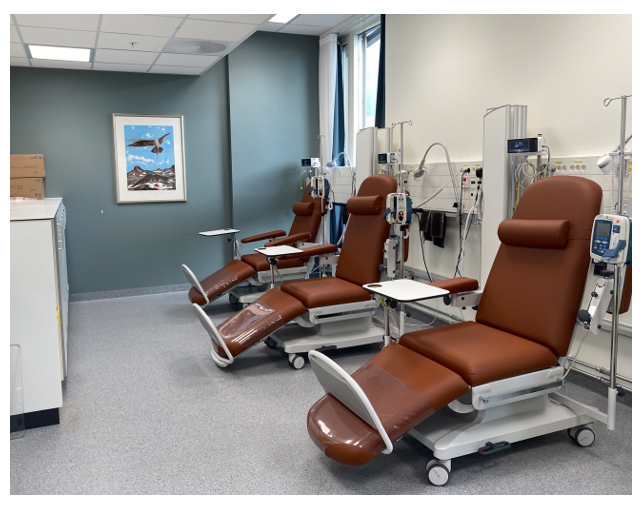

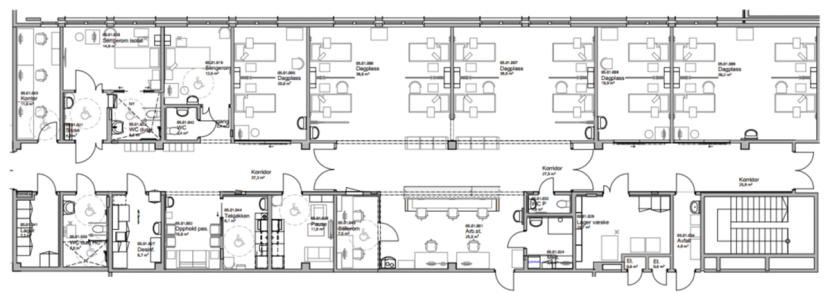
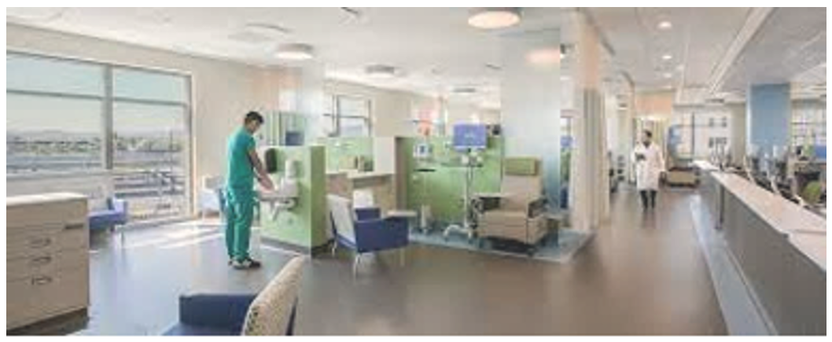
Tema som bør drøftes og avklares for dagplasser enerom og sal
- Hvilke fagområder skal bruke og ha tilgang til rommene?
- Antall pasienter som skal behandles i samtidighet
- Arbeidsflyten for personalet?
- Hvor mye plass trengs rundt pasienten ift. prosedyrene som skal gjøres?
- Størrelse og form på sal med plassering av arbeidsstasjon
- Antall mindre rom og enerom
- Plassering av håndvask
- Er det behov for kontaktsmitteisolat?
- Plassering av hvilestoler eller senger
- Hvordan ivaretas oversikt og tilsyn?
- Hvordan skal skjerming og konfidensialitet ivaretas?
- Skal det være plass til pårørende?
- Plassering av støtterom
- Plassering av pasienttoaletter?
- Solskjerming og gardiner
Dagplass – sal
Funksjon
Dagbehandling av flere pasienter i hvilestol i samme rom. Pasientene skal kunne observeres under behandlingen fra arbeidsplasser/arbeidsbase for personalet.
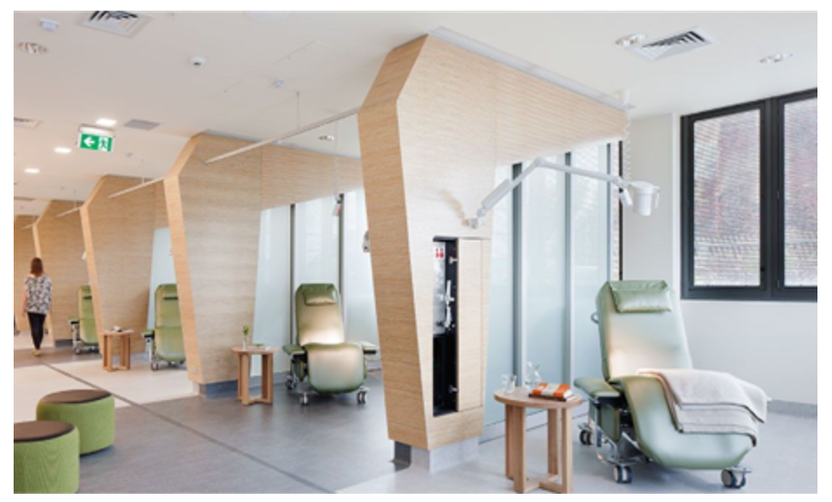
Utforming
Utformingen av salen må legge til rette for god oversikt, mulighet for skjerming mellom pasientene og tilgang til samtalerom. Plassering og utforming må forebygge slitasje og fravær hos personalet. Arealene bør ligge mest mulig samlet med korte avstander til støtterom. Det er observert at det er bedre kommunikasjon og sikkerhet i arealer med rektangulær form og arbeidsstasjon i midten.
For smittevern har avstand mellom plassene betydning.
Anbefalt avstand er minimum 2 meter for å unngå dråpesmitte.
Luft, lukt, temperatur og plass har stor innvirkning på arbeidsforholdene på rommene både for pasientene og helsepersonellet. Fleksibelt lys er viktig for godt lys til helsepersonell ved prosedyrer, leselys til pasienten og mulighet for å dimme når pasienten ønsker hvile.
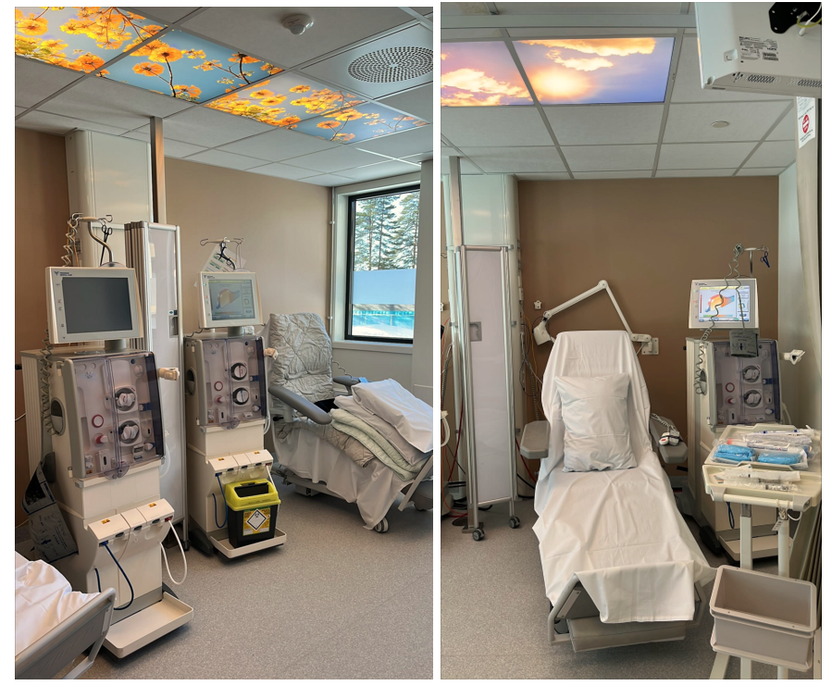
Behandlingen kan utløse at pasienten blir uvel, så det bør være varselssystem for hjelp til akuttsituasjoner.Salen og innredningen må være planlagt for at stansteam får plass.
Nærhetsbehov
For pasientsikker og effektiv drift bør det tilstrebes en arbeidsbase eller arbeidsplass med god oversikt til alle pasientene i rommet. Sentral og nær plassering av pasienttoalett, medisinrom, desinfeksjonsrom og lager har stor betydning for arbeidsflyten.
Arbeidsplass eller kontor for samtaler med pasienten kan frigjøre plass i sal for neste pasient. Det bør være egnet ventesone for pasientgruppen som skal til behandling i arealene.
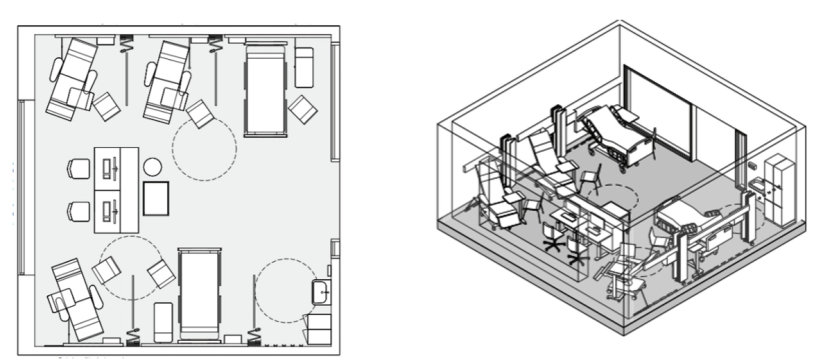
Dagplass – enerom
Funksjon
Dagbehandling av pasient som trenger skjerming av ulike årsaker som dårligere allmenntilstand, psykiske utfordringer eller smitte. Pasienten må enkelt kunne observeres under behandlingen fra arbeidsplass/arbeidsbase av personalet.
Utforming
- Størrelsen på rommet må planlegges ut fra om det skal være hvilestol eller seng på rommet. Rommet må legge til rette for god arbeidsstilling og arbeidsflyt hos personalet.
- Det bør være pasienttoalett til rommet.
- Behandlingen kan utløse at pasienten blir uvel, så det bør være varselssystem for hjelp til akuttsituasjoner og rommet, og innredningen må være planlagt for at stansteam får plass.
Nærhetsbehov
Enerom i dagområder er mer ressurskrevende å bemanne enn sal. Pasienter som er på enerom kan også være i dårligere allmenntilstand, så plassering av rommet har betydning for at personalet som jobber der kan ha visuell kontakt til pasienten og mulighet for samhandling med kollegaer.
- Sentral og nær plassering av pasienttoalett, medisinrom, desinfeksjonsrom og lager har stor betydning for arbeidsflyten.
- For effektiv drift kan det være egen arbeidsplass eller kontor for samtaler med pasienten.
- Det bør være egnet ventesone for pasientgruppen som skal til behandling i arealene, i tillegg til egnet ventesone for pasienter som kommer i seng eller båre.
Eksempler på løsningskonsepter
Dialyseenheten ved NLSH Bodø har 17 dialyseplasser fordelt på tre saler med 4 - 6 plasser pr. sal, et enerom og et isolat. Det er pasientnære arbeidsbaser med innsyn gjennom vindu/glass til dialysesalene. Evalueringen viste at ansatte anbefalte at det hadde vært to enerom ekstra for å hindre overføring av smitte mellom pasienter. I medisinsk dagenhet og poliklinikk har sykehuset fire dagbehandlingsrom med til sammen 12 plasser. I denne enheten er det også pasientnære arbeidsbaser som legger til rette for oversikt over pasienter og kollegaer.
I Kirkenes sykehus er alle dagplasser (kjemoterapi, infusjoner og dialyse) samlet i et felles og skjermet området i poliklinikken. Under evalueringen (2020) var det fem dialyseplasser og fire plasser for kjemoterapi/infusjoner med mulighet for å etablere en ekstra plass for kjemoterapi og en for dialyse. Området har to enerom. Evalueringen viste behov for samtalerom i området for å ivareta konfidensialitet.
Isolat, kontakt- og luftsmitte – dagplass
Funksjon
Dagbehandling av pasient med mistanke om smitte.
Utforming
Utforming og innhold jf. Standardromskatalogen og Isoleringsveilederen. Kontaktsmitteisolat skal ha forrom og bad med dekontaminator. Et luftsmitteisolat skal ha sluse og bad med dekontaminator. Slusen må være stor nok til at seng eller båre med følgepersonell kan benytte den.
Nærhetsbehov
Rom for isolat, kontakt- og luftsmitte bør plasseres nær inn- og utgang til avdelingen for å unngå å få dekontaminering og smitte inn i arealene.
Støtterom Innledning
For at poliklinikk- og dagområder skal fungere med god flyt og effektivitet må støtterom og andre arealer være godt planlagt og plassert. Dette kapitlet beskriver støtterommene og gir anbefalinger for arealene.
Støtterom Resepsjon og ekspedisjon
Pasienter som har timeavtale i poliklinikk eller dagbehandling, må registrere seg ved ankomst, og de fleste sykehus har innført ulike former for digital registrering ved innsjekkingsautomat. Pasienten kan registrere seg og få anvisninger på mobiltelefon eller en informasjonstavle om hvor og når konsultasjonen skal foregå.
Det er ulikt om sykehusene tar betaling før eller etter konsultasjon eller behandling. Noen evalueringer viser at det er mest hensiktsmessig å benytte automatene til betaling etter undersøkelse og behandling.

I tillegg til digital registrering og betaling bør det også vurderes løsninger for personlig kontakt. Evaluerings-rapporter fra Nytt østfoldssykehus, Kalnes og Nye Kirkenes sykehus tyder på at pasienter har behov for hjelp og informasjon for å finne frem, få avklart spørsmål om betaling og bestille transport m.m. Behovet for kontakt gjelder spesielt ved førstegangsbesøk. Ved evaluering av NLSH Bodø kom det frem at bør være personell som kan møte pasienter med nedsatt hørsel, svaksynte eller andre utfordringer.
Resepsjoner ved hovedinngangen, samt ekspedisjoner i poliklinikken eller dagområdet er henvendelsespunkter for pasientene. Disse kan være bemannet med helsepersonell, kontorpersonell, resepsjonsmedarbeider og/eller sikkerhetspersonell. Evalueringer bekrefter at noen sykehus har gode erfaringer med frivillige hjelpere, pasientverter, som kan hjelpe pasienter med å sjekke inn samt finne frem (Nye Kirkenes sykehus, A-fløya, UNN, Tromsø, Nytt østfoldssykehus, Kalnes).
Det er valgt ulike ekspedisjonsløsninger i nye prosjekter, og det er ofte en diskusjon om henvendelsespunktet skal være åpent eller lukket. Forskjellige synspunkt fremkommer også i evalueringer av sykehus.
Et lukket henvendelsespunkt innbyr i liten grad til kommunikasjon. Dersom pasienten oppholder seg i et åpent område mens ansatte er innenfor et lukket område, er det bare ansatte som får skjerming.

Et helt åpent henvendelsespunkt er innbyr til kontakt, men gir ikke skjerming verken for ansatte eller pasienter dersom det foregår konfidensielle samtaler der.

Mange pasienter har spørsmål og behov for avklaringer om medisiner, behandling, videre forløp m.m., som stiller krav til konfidensialitet. Studier har blant annet vist at konfidensialiteten kan ivaretas hvis resepsjonen ligger i et eget rom (Chalmers, 2016). Ulempen kan være at dette blir en ekstra barriere som gjør det vanskeligere for pasientene å få kontakt med ansatte.
I tillegg jobber personalet som sitter i ekspedisjon i poliklinikk og dagområder ofte med andre oppgaver som krever ro og konsentrasjon. Et lukket arbeidsrom i tilknytting til ekspedisjonen gir mulighet for konsentrasjonsarbeid.
Det anbefales at man har mulighet til å skjerme de som sitter i ekspedisjon, samt at man har nærhet til et rom slik at man kan overholde taushetsplikten ved samtaler med kollegaer eller pasienter.
Evalueringer løfter frem at det bør være en ekspedisjon som både er tilgjengelig og ivaretar informasjon, konfidensialitet og behov for eventuelt konsentrasjonsarbeid. Videre viser evalueringsrapporten fra Sykehuset Østfold at personell som sitter i ekspedisjonsområdet bør ha god oversikt til ventesonen.
Anbefalinger for resepsjon og ekspedisjon
- Det anbefales å plassere ekspedisjoner ved inngangspartiet til poliklinikken eller dagområdet
- Størrelsen på ekspedisjonen må planlegges i henhold til antall ansatte som skal jobbe der og type arbeidsoppgaver som skal utføres
- Utforming av ekspedisjonene bør være åpne og imøtekommende, og samtidig ivareta konfidensialitet og konsentrasjonsarbeid. Det bør vurderes, hvordan en åpen og en lukket del skal utformes.
- Det anbefales god oversikt til venteareal
Støtterom Venteareal
Ventearealet har flere funksjoner:
- Først og fremst skal det være en komfortabel plass hvor pasienter og besøkende kan slappe av mens de venter på sine avtaler.
- Ventearealet hjelper også å organisere og strukturere pasientstrømmen. Pasienter blir bedt om å møte opp til avtalte tider, og ventearealet fungerer som en mellomstasjon for å unngå overbelastning og unødvendig forsinkelse i behandlingsprosessen.
- Ventearealet kan være et sted der pasienter mottar informasjon om prosedyren de skal gjennomgå, og de kan også registrere seg for konsultasjoner eller undersøkelser.
- I noen tilfeller kan pasienter bli bedt om å vente i ventearealet før de blir kalt inn for nødvendige forberedelser før en medisinsk undersøkelse eller operasjon.
Studier viser at utforming og arkitektur har betydning for pasienttilfredshet og kvalitet på tjenestene. Faktorer som lys, lyd, utsikt, innredning og informasjon om ventetid kan påvirke pasientens opplevelse av stress. Andre viktige faktorer for å få ned stress, er at man lett finner frem, føler seg velkommen og at integriteten er ivaretatt. Ifølge studier oppleves ventetiden i attraktive venterom kortere (Chalmers 2016).
Ved poliklinikkene i A-fløya ved UNN, Tromsø er det et åpent og luftig venteområde med nærhet til ekspedisjon og blodprøvetaking. Videre er innsjekkingsautomater plassert i vestibylen ved inngangen til venteområdet. Store vinduer gir mulighet for daglys, men samtidig innsyn fra gateplan. For å begrense innsyn er vinduene frostet med pingvinlogoen til UNN.


Venteområdet i vestibylen nær hovedinngangen ved Kirkenes sykehus er luftig med mye dagslys. Venteområdet er plassert nær resepsjon og innsjekkingsautomater.
Flere sykehus har desentrale venteareal og venteplasser med nærhet til undersøkelses- og behandlingsrommene. Vinduer med tilgang til dagslys og utsyn oppleves luftigere enn ventearealer plasser i midtkjernen av et bygg.
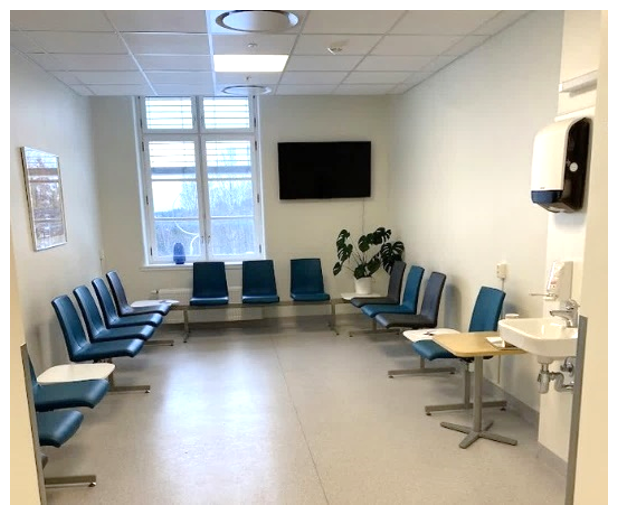
Poliklinikk og arealer til medisinsk dagbehandling som infusjon, kjemoterapi, dialyse med mer planlegges ofte i samme områder i et sykehus. Mottaks- og ventesoner kan være felles.
I forbindelse med undersøkelse og behandling i poliklinikk og dagområder, kan det oppstå noe venting, både i forkant og mellom flere avtaler, samt i etterkant om pasienten trenger hjelp med hjemtransport. Lange avstander gjør at noen pasienter kommer i god tid før timeavtalen og må vente på hjemtransport. Dette bør hensyntas i planlegging av venteareal.
Utforming av trygge ventearealer
Ventesonenes utforming har innvirkning på pasientens forventning til helsetilbudet og til å redusere pasientens opplevelse av stress. Ifølge studier ligger pasienter vekt på renhold, god ventilasjon, informasjon om ventetid og at de føler seg sett av helsepersonell. Forskning viser at tilgang og utsikt til natur er viktig for mennesker. Eksponering av natur gjør at vi bedre håndterer vanskelige situasjoner, minsker stress og kan lindre smerter, ref. Chalmers 2016.
Arealet utformes for universell utforming med ulike høyder og bredder og møbler som er tilpasset ulike pasientbehov som falltendens og overvekt. Det bør også hensyntas avstandsbehov både for skjerming av privat sone for pasienten og ikke minst for smittevern. Ved plassering av flyttbare stoler bør man ta utsjekk med brannvernansvarlig på sykehuset.
Fra evalueringer av ulike sykehus er det erfart at pasienter ønsker noe skjerming av venteområdet fra innsyn utenfra – fra gate/bussholdeplass ol. Ved en eventuell samlokalisering av fagområder innen somatikk og psykisk helse, bør man vurdere noen skjermede eller adskilte venteareal/soner.

Er det pasienter som skal til flere undersøkelser og lange opphold i poliklinikken bør det være tilgang til drikke og mat. Med til å trygge pasienter i venteområder er, at det er lett tilgang til toaletter. Dette gjelder særlig ved poliklinikker hvor pasienter må benytte toalett før en prosedyre.
Pasient kan ha behov for å ha med seg ledsager både pårørende og tolk så arealet må være dimensjonert for dette. Egne ventesoner for pasienter med særlige behov som nedsatt immunforsvar eller smitte bør det være planlagt for.
Fra evalueringen av NLSH, Bodø kommer det frem, at det er viktig å være oppmerksom på at samtaler ikke kan overhøres fra nærmeste UB-rom.
For barn bør det være lekeområder. Nye SUS har planlagt for barnepoliklinikk og dagområde i 1. etasje. Her er det lagt til rette for skolearealer i samme området, samt lekearealer både ute og inne. KORO (kunst i offentlige rom) vil utsmykke arealene med kunst tilpasset barn.


Plassering av ventearealer
God plassering av ventearealer handler om å få korte avstander fra ventesoner til UB-rom for å unngå mye spilltid mellom pasienter og konsultasjoner.
Ved planlegging av ventearealer bør det være både sentrale og desentrale venteplasser. Sentrale venteplasser kan være i tilknytning til ekspedisjonen, i kantine eller i vestibyleområdet. Desentrale venteplasser bør planlegges med korte avstander til UB-rom for å spare tid på gangavstander – både for pasientene og helsepersonell. I tillegg kan stoler plassert utenfor UB-rom gi pasientene mulighet til å vente nært behandlingsrommet. Dette bør ivaretas i planleggingen av poliklinikkområdet.
Inneliggende pasienter som skal til undersøkelse eller behandling på poliklinikk eller dagområdet kommer ofte i seng og det bør derfor være skjermet ventesone for disse pasientene.
Til ferdigbehandlede pasienter som venter på hjemtransport bør det være et venteareal nær hovedinngangen. Her kan pasienter bli sittende over tid så gode stoler og tilgang til drikke og ev. mat kan vurderes.

Pasientene har ulik grad av helseutfordringer og det kan oppstå akuttsituasjoner mens de venter på timeavtalen. Ventearealene må plasseres slik at helsepersonell har god oversikt til ventende pasienter.
Dimensjonering
Ved beregning av ventearealets størrelse er det flere faktorer som må vurderes:
- Ved oppstart om morgenen og rett etter lunsj vil det være flest pasienter til stede samtidig i ventearealet. Her bør man dimensjonere ventearealet ut fra antall undersøkelses- og behandlingsrom.
- Hvor stor andel av pasientene som har med seg pårørende, assistent, tolk eller annen ledsager som må være ressurs for pasienten
- Hensynta pasienter med nedsatt immunforsvar, smitte eller andre spesielle behov
- Tilpasse ventearealet for barn og deres pårørende
- Ved samlokalisering av somatikk og psykisk helsevern bør man hensynta om det er ulike behov for pasientgruppene
Selve venteplassen kan være enkle klappstoler på vegg ved et konsultasjonsrom, faste eller flyttbare stoler, benker eller hvilestoler. Evaluering viser imidlertid at det bør legges vekt på komfortable sitteplasser, da noen pasienter kan oppholde seg flere timer i poliklinikkområdet. I tillegg er det viktig at stoler har armlener for pasienter som har vanskeligheter med å reise seg fra stolen.

Anbefalinger for venteareal
- Fleksibel møbleringsmulighet for endrede behov
- Ventesoner nært hovedinngang samt flere desentrale inn mot poliklinikkene og dagområdene
- Ventesoner bør være plassert så helsepersonell har oversikt over arealet
- Det bør være egnet område for innlagte sengeliggende pasienter som skal til undersøkelse eller behandling
- Ved poliklinikk- eller dagområder som behandler barn bør det være egen ventesone tilpasset dem
- Er det samlokalisering somatikk og psykisk helse bør det vurderes skjermede eller adskilte soner
- Arealene må utformes for å hindre smitte
- Plass til pårørende bør planlegges inn
- Viktig med toaletter nær ventearealer
- Det bør vurderes om det skal være tilgang til drikke eller mat
- Utforming av arealet bør legge vekt på å roe ned, gjerne med utsikt til grønt areal
Støtterom Arbeidsstasjoner
Arbeidsstasjoner er helsepersonellets arbeidssone for dokumentasjon, kommunikasjon og informasjonsutveksling. I mange poliklinikk- og dagområder er det også base for koordinering av dagens program. Det er ulike behov for hvilken type arbeidsstasjoner som trengs i poliklinikk- og dagområder avhengig av funksjonene som skal jobbe der.
For poliklinikker som primært har standard UB-rom trengs det ofte ikke arbeidsstasjon utover konsultasjonsrommene. For poliklinikker med mange spesialrom vil det være behov for arbeidsstasjoner for koordinering av driften og dokumentasjon av behandlingen.

I dagområder er arbeidsstasjoner sentralt plassert i soner hvor man kan observere pasienter. Arbeidsstasjonene kan ikke planlegges isolert og må ses i sammenheng med andre støtterom som møterom, arbeidsrom og lignende.
Nærhet og tilgjengelighet mellom de ansatte i poliklinikken og dagområdene kan forebygge feil og avvik og gjør at personalet trives bedre, ref. Chalmers 2020. Tilgang til arbeidsrom og arbeidsplasser er viktig for arbeidsflyten og effektiviteten i poliklinikk og dagområder. Plassering og arealbehov bør planlegges tidlig som en del av utformingen av arbeidsstasjoner.
I for små arbeidsstasjoner blir det ofte en utfordring å plassere IKT-utstyr som skrivere, etiketteskriver og skjermer.
Arbeidsrom / arbeidsplasser poliklinikker
For poliklinikkarealer hvor ansatte hovedsakelig jobber i standard UB-rom er det ofte ikke behov for ekstra arbeidsrom / arbeidsplasser da behandler kan dokumentere under og mellom konsultasjoner.
I UB-rom som bare brukes til pasientbehandling kan det være behov for eget kontorareal i tillegg.
På spesial rommene er det ofte plassert en arbeidsplass som brukes til dokumentasjon. Om det jobber flere faggrupper på rommet som for eksempel på endoskopirom, kan det være behov for flere arbeidsplasser for dokumentasjon. Flere prosedyrer krever dokumentasjon fra de ulike faggrupper som har vært involvert.

Arbeidsrom i tilknytning spesialrom, gir bedre arbeidsflyt og effektivitet. Her kan lege informere pasienten mens sykepleier gjør klar for ny pasient.
I arbeidstilsynet § 2-1 er det angitt at arbeidsplassen skal være dimensjonert, innrettet og tilpasset arbeidets art, arbeidsutstyr og den enkelte arbeidstaker. Gulvarealet skal være så stort at det blir tilstrekkelig fri plass til gode og varierte arbeidsstillinger og bevegelser.
Arbeidstilsynet arealkrav til arbeidsplasser er på minst 6 m2. Dersom hver arbeidsplass har et gulvareal tilsvarende arealkravet, vil Arbeidstilsynet som hovedregel vurdere løsningen som fullt forsvarlig. Arealnormen er ikke et absolutt ytelseskrav (løsningskrav).

I dagområder bør det være tilstrekkelig med arbeidsplasser for de som jobber i arealene. Det må kartlegges om arbeidsplassen kan være åpen eller om ansatte trenger å jobbe bak lukkede dører. Det kan være en kombinasjon med åpen og lukket del, eventuelt med stillesone.
I dagområdet ved Kirkenes Sykehus behandles pasienter i dialyse og får kjemoterapi.Personalet har hver sine arbeidsplasser med en åpen ytre og en indre lukket del. Dette ivaretar både oversikt over pasienter og kollegaer, samt mulighet for konsentrasjonsarbeid og utveksling av konfidensielle opplysninger mellom personalet. Se figuren nedenfor.
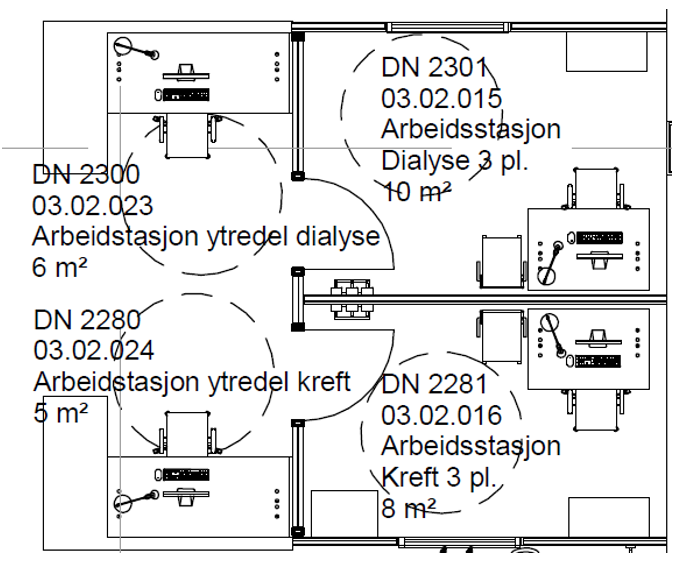
Sykehuset Østfold har egne områder for kjemoterapi og dialyse som er plassert i sengebygget i første etasje i poliklinikkområdet. Figuren nedenfor viser at hver dagplass (sal) innen kjemoterapi har en arbeidsplass som gir god oversikt over området.
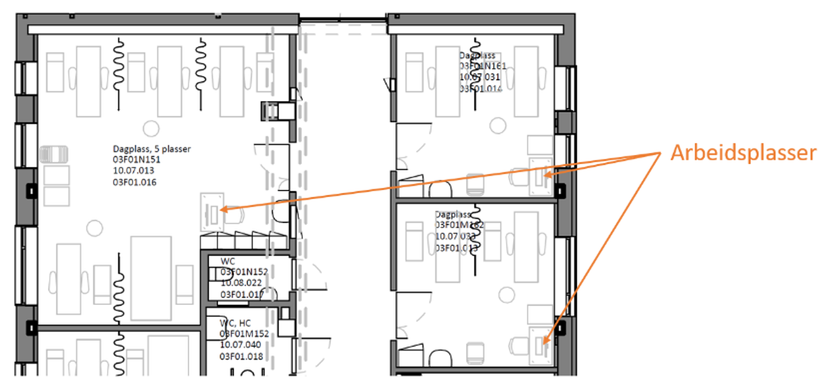
Imidlertid viste evaluering at det kunne være en utfordring med tilgang til skjermede områder for konsentrasjonsarbeid. Et samtalerom ble etter innflytting benyttet som kontor. For konfidensielle samtaler med pasienter og pårørende ble det derfor behov for å reservere møterom.
I utredningen Tid for handling – Personellet i en bærekraftig helse- og omsorgstjeneste, NOU 2023 står det:
«Byggene som ansatte jobber i, må være hensiktsmessig store og tilpasset pasientenes og de ansattes behov. Uhensiktsmessig eller manglende areal går på bekostning av de ansattes produktivitet, fordi hver enkelt ansatt da får gjort mindre pasientbehandling. Det fører i neste omgang til at det trengs flere ansatte for å dekke samme behov for helsetjenester. Resultatet er høyere driftskostnader. Dermed vil kortsiktig kostnadseffektivisering i investeringer føre til unødvendig høye driftskostnader på lengre sikt. Helsepersonellkommisjonen anbefaler å vurdere konsekvensene for personellets produktivitet i vurderingen i planleggingen og dimensjonering av nye bygg i helse- og omsorgstjenestene. Det betyr at byggenes evne til å understøtte produktivitetsøkning, gitt den totale ressursbruken, må inn i investeringskalkylen på samme måte som kostnader per kvadratmeter.»
I flere prosjekter er arealer til arbeidsrom og møterom blitt skåret ned for å spare byggekostnader. Konsekvensen kan bli at rom for pasientbehandling tas i bruk til arbeids- og møterom etter at bygget er tatt i bruk. Ved redusering av areal i bygget bør man derfor ivareta helheten i prosjektet, og vurdere både behov for areal til pasientbehandling og arbeidsplasser for personalet.
Støtterom Medisinrom
Funksjon
Oppbevaring og håndtering av legemidler og infusjonsvæsker og utstyr.Medisinrom i poliklinikk og dagområder varierer i størrelse alt etter hvilken funksjon eller hvilket fag som finnes i arealene. Ikke alle funksjoner i en poliklinikk har behov for tilgang til medisinrom eller medisinskap, men for fremtidig fleksibilitet bør det vurderes å planlegge med i arealet.
Utforming av arealet
Poliklinikk- og dagområder bør planlegges med tilgang til medisinrom. Det anbefales at arealet utformes som et standard medisinrom jf. Standardromskatalogen.Størrelse må tilpasses sykehusets legemiddelkonsept, aktiviteten i enheten, samt antall og kategori pasienter som skal betjenes. I en del poliklinikker vil det være nok med medisinskap i avdelingen.
Nærhetsbehov
Nærhet til aktuelle funksjoner som håndterer legemidler til prosedyrer for eksempel endoskopirom eller dagområder for dialyse og kreft.

Tema til drøfting ved planlegging av medisinrom eller skap
- Hvilke kategorier pasienter behandles i avdelingen, hvilke typer legemidler skal lagres og gjøres i stand på medisinrommet?
- Hvor mange rom skal medisinrommet betjene? – Både lagringskapasitet og antall personer i samtidighet påvirker behov for størrelse på rommet
- Hvor stor andel av legemidler som krever blanding/ tilsetning skal skje i sykehusapotek, eks TPN, smerteblandinger, antibiotika?
- Skal det tilvirkes legemidler i alle medisinrom – kreves det sikkerhetskabinett for å beskytte preparat eller operatør?
- Skal det benyttes medisintraller for distribusjon?
- Hvor skal medisintraller lagres? Skal det settes av plass til at de kan lagres i medisinrom?
- Hvem har det overordnede ansvaret for medisinrom, sykehusfarmasøyt eller sykepleier i avdelingen?
- Skal væsker lagres i medisinrommet eller i nærliggende rent lager?
- Utforming, størrelse og inventar på medisinrommene vil variere ut fra de føringer for legemiddelforsyning fattes.
- Fremtidige medisinrom vil måtte tilrettelegges for å kunne ivareta krav til lukket legemiddelsløyfe.
- For anbefalinger mht. vindu (dagslys), dør, gulv, tak og adgangskontroll, se «Anbefalinger ved planlegging av nytt medisinrom»
- Se ellers Standardromskatalogen for mer detaljert informasjon om romfunksjonsprogram, innredning og utstyr.
Støtterom Desinfeksjonsrom
Funksjon
Rengjøring og desinfeksjon av pasientutstyr, instrumenter og annet medisinsk teknisk utstyr i dekontaminator, vaskemaskiner eller skopvaskemaskiner, tømming av organisk materiale, oppbevaring av vaskemidler og desinfeksjonsvæsker og evt. oppbevaring av utstyr til renhold.
Utforming av arealet
Det vil være ulike arealbehov for desinfeksjonsrom opp mot hvilke fagområder avdelingen skal inneholde: Noen fagområder har ingen eller svært liten bruk for tilgang til desinfeksjonsrom, mens for eksempel fagområder med endoskopiske prosedyrer har stort arealbehov knyttet til desinfeksjonsrommene. Utformingen av rommet skal sikre at uren og ren sone kan opprettholdes og størrelse avhenger av hvilken løsning for desinfeksjonsrom som velges:
- Standardrom for desinfeksjonsrom med uren og ren sone
Desinfeksjonsrommet utformes og innredes i soner, slik at man kan skille mellom urene og rene arbeidsoppgaver. Det må være tilstrekkelig bredde (2,4 til 2,6 m) på rommet til at sonene kan opprettholdes, se Standardromskatalogen SR.028.00 for mer informasjon. - Todelt romløsning med eget rom for uren og eget rom for rent utstyr
Desinfeksjonsrommet etableres todelt, dvs. et urent rom og et rent rom (lager). Denne løsningen er noe mer arealkrevende, men risiko for krysskontaminering og smitterisiko reduseres. I denne løsningen vil det være gjennomstikk-dekontaminator til rent lager, se Standardromkatalogen SR.028.01 og SR.87.49 for mer informasjon. Løsningen gir store fordeler med å opprettholde effektivitet i poliklinikker med høy aktivitet.
Det er noen utfordringer med HMS i desinfeksjonsrom i poliklinikker med høy pasientaktivitet, siden ansatte må oppholde seg i rommet over lengre tid av sin arbeidsdag:
- Støynivået i desinfeksjonsrommet kan overstige grenseverdiene pga. manuell rengjøring av utstyr i stålvasker som støyer en del samtidig med at flere vaskemaskiner er i bruk. . Ved planlegging av nye enheter kan støtabsorberende underlag under vaskemaskiner redusere støy. Ellers bør det som et minimum være tilgjengelig hørselsvern for de ansatte.
- Vaskeprosedyrer som involverer manuell vask før utstyret blir plassert i vaskemaskiner, kan over tid være krevende for nakke og skulder. Forebyggende tiltak kan være justerbare stålvasker for manuell rengjøring av utstyret.
- Statiske stillinger ved manuell vask kan gi plager i kne og hofte, – her kan vaskbare myke gulvmatter forebygge plager hos ansatte.
- Maskinene genererer mye varme så riktig dimensjonering av ventilasjon har stor betydning for arbeidsmiljøet – dette gjelder også for luktgener i rommet fra biologisk materiale.
Plassering
Ved planlegging av poliklinikker med flere fagområder bør desinfeksjonsrom ligge nært de UB-rommene der det foregår pasientbehandling og prosedyrer som involverer desinfeksjonskrevende utstyr.
Eksempler på utforming av desinfeksjonsrom:
I Kirkenes sykehus har endoskopirommene tilgang til todelt desinfeksjonsrom. I evalueringen av sykehuset kommer det tydelig frem at det er de ansatte er svært fornøyde med.
I poliklinikken i første etasje i NLSH Bodø har endoskopirom ikke direkte tilgang til desinfeksjonsrom. Her er det 25 meter mellom desinfeksjonsrom og endoskopirommet. I evalueringen av denne avdelingen kom det frem at ansatte savner nærhet mellom rommene og at desinfeksjonsrommet ikke har strekkelig areal for å få god arbeidsflyt. Medisinsk poliklinikk i fjerde etasje i NLSH Bodø har to desinfeksjonsrom. Hvert av disse rommene ligger mellom to endoskopirom med direkte tilknytning. Det opplever de ansatte gir en god flyt og effektivitet.
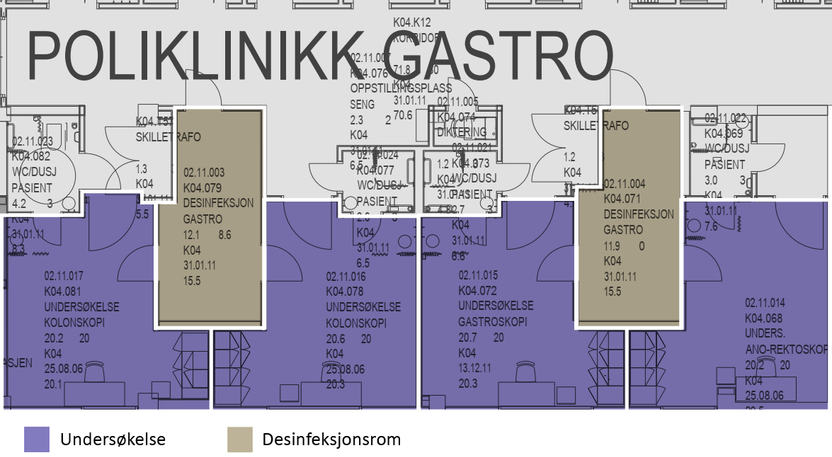
Desinfeksjonsrommene på gastrolab, Bærum sykehus er plassert i midtsonen i dobbeltkorridor med inngang fra begge sider. Det er eget rom til urent og eget rom til ren sone. Desinfeksjonsrommene er plassert midt i arealet for gastro endoskopilaboratoriene og det er korte avstander for personalet til de ulike rommene, se bilder nedenfor. De ansatte vurderer rommene som godt tilgjengelig og at det er en god løsning med to rom. Det er en del støy i arealet og de ansatte har hørselsvern tilgjengelig.

Tema som bør drøftes ved planlegging av desinfeksjonsrom
- Hvilke fagområder og hvor mange UB-rom skal være i poliklinikken eller dagområdet og hva er behovet for antall desinfeksjonsrom?
- Hvilket konsept opp mot engangs- eller flergangsutstyr er det i sykehuset og avdelingen? Dette har konsekvenser for areal og utstyr i desinfeksjonsrommene
- Hvilke UB-rom har nærhetsbehov til desinfeksjonsrommet? Avstander kan ha stor effekt på arbeidsflyt og aktivitet
- Skal det være en- eller toromsløsning for desinfeksjonsrom?
- Hva skal, og hva kan oppbevares på desinfeksjonsrommet?
- Hvor skal utstyr til renhold oppbevares?
Støtterom Lager
Lagertyper
Areal til lager må planlegges innenfor arealrammen for poliklinikk- og dagområdet og det må gjennomtenkes nøye hvor stort areal og hvor mange rom det settes av plass til innenfor rammen. Se også kapittel 3.10 om prinsipper for varelogistikk. Lager for poliklinikk- og dagområder deles inn i:
- Lager rent, forbruksvarer og tøy
- Lager utstyr
- Nærlager
Behov for lagerplass på poliklinikk og dagområder varierer i størrelse etter hvilke funksjoner det planlegges inn i arealene. Tema som bør drøftes på romnivå:
- Hvilke lager typer skal enheten ha?
- Hva skal ligge i nærlager?
- Hva skal lagres i avdelingslager?
- Hvilke varetyper kan lagres i samme rom?
- Hvor lagres større, romoppfyllende forpakninger som engangsputer og evt. dyner? (ikke plass i vanlige skap pga. størrelse)
- Hva skal lagres på vogner eller på hyller og skap i rom?
- Hva skal være felles for alle nærlager, og hva skal være spesielt for de enkelte fagområder?
Denne gjennomgangen tas i forberedelse til innflytting når fordeling av fagområder for arealene er gjort.
Lager rent, forbruksvarer og tøy
Avdelingslager for forbruksvarer, inklusive rene og sterile forbruksvarer samt tøy i den grad avdelingen har behov for det. Her skal det være mulighet for bestilling ved strekkodescanner eller håndholdt enhet og mottak av forbruksvarer. Det skal også være mulig å oppbevare mindre medisinsk teknisk utstyr. Sterile forbruksvarer skal oppbevares forskriftsmessig i tette skap eller skuffer, i lager rent, lager forbruksvarer eller nærlager. Avdelingslageret kan være lagerautomater dersom det er en del av løsningen i sykehusets logistikk konsept.
Evalueringer viser at det må tilrettelegges for tilstrekkelig plass for forbruksvarer. Dette må spesielt hensyntas når fagområder deler lagringsplass. I tillegg må forholdet mellom vareforsyning og lagringsplass hensyntas i planlegging av poliklinikkområder. Flere poliklinikker har god erfaring med servicearbeidere som bistår med bestilling og påfylling av varer.
Erfaringsmessig vil langstrakte, smale rom være hensiktsmessige, da skap og hyller på begge langvegger gir god arealutnyttelse.
Lager, utstyr
For poliklinikk- og dagområder bør det planlegges med tilstrekkelig lagringsplass for utstyr. Dette er spesielt viktig når flere fagområder skal dele behandlingsrom. Formålet med rommet er lagring av medisinsk teknisk utstyr som blodtrykksmålere, EKG-apparater, droppstativ, rullestoler, o.l. Utstyret kan oppbevares i hyller, skap eller på gulv. Mye av utstyret er montert på stativ på hjul for at det skal være mobilt og foten på disse stativene tar gulvplass. Det skal være strømuttak for lading av utstyr. Oksygenkolber kan lagres i utstyrslageret, men må plasseres forskriftsmessig. Det kan planlegges oppstillingsplasser eller nisjer for utstyr i korridor, men de må ikke være til hinder for rømningsvei.

Erfaringer viser at det kan være lite hensiktsmessig å blande forbruksvarer og utstyr i samme lagerrom. Fra flere evaluerte prosjekter meldes om at lager for utstyr har vært planlagt for små og at utstyr derfor står lagret i korridor. Det hindrer transport av senger, kan være til hinder for rømningsvei og ikke minst blir inntrykket av avdelingen uryddig.
Fungerende utstyrsrom er tilnærmet kvadratiske, innredet med tilstrekkelig gulvplass, hyller og el-uttak langs vegg.Smale rom gir dårlig tilgang til utstyr innerst i rommet, og er mer egnet for oppbevaring av tøy eller forbruksvarer.
I dialyseenheter må det være plass for dialysestoler når inneliggende pasienter kommer til dialysebehandling i seng. Evalueringen av Sykehuset Østfold viste at 30 prosent av dialysepasientene var inneliggende (2019). Dette medførte at mange dialysestoler ble plassert i korridorområdet.
Nærlager
Stort sett bør det planlegges med nærlager i form av for eksempel skap i UB-rommet eller gangarealene. Innholdet i nærlager bør være tilpasset forbruksmønsteret. Det som ikke finnes i nærlager, hentes fra avdelingslageret for forbruksvarer, rent lager eller lager utstyr. Nærlager kan være skap i korridor, eller rom på få kvadratmeter. Lagring i skap eller nisjer i korridor må ivareta brannkrav. Kapasitetsbehovet i nærlager er avhengig av behov, forsyningshyppighet, og størrelse på forpakninger. En suksessfaktor er gode rutiner knyttet til bestilling og levering av forbruksvarer. Konseptet med nærlager blir av de ansatte generelt oppfattet som en god og praktisk løsning.
Anbefalinger for lager
- Lagerkapasitet beregnes på bakgrunn av virksomhetens årsforbruk av forbruksvarer
- Det må tidlig avklares hvilke logistikk konsepter som skal benyttes (hvor mange lagernivå, hvem som bestiller, leverer og legger på plass forbruksvarer) og hvilke rutiner som er knyttet til det valgte logistikkonseptet.
- Basert på sykehusets logistikk konsept for forbruksvarer og tøy, samt programmert areal til lager, vurderes og besluttes løsning for lager i sengeområdet:
- Ett felles avdelingslager for poliklinikken og/ eller dagområdet?
- Flere mindre fordelt i enheten?
- Skapløsninger i korridorer?
- Utformingen av lagerrom må sikre optimal løsning med plassering av skap og hyller og gangsoner. Smale lagerrom med skap og hyller på vegg er hensiktsmessig for varer og utsyr som kan plasseres i hyller.
- I planlegging av lager utstyr må avklares hvilket utstyr det er behov for å ha i nærheten av UB-rommene, og hvor ofte dette utstyret brukes. Dette er av betydning for plassering av lager.
- Det bør også gjøres avklaringer rundt hvilket utstyr som ikke brukes ofte, men som det er en fordel å oppbevare nært UB-rommene. Det kan vurderes å planlegge flere rom for oppbevaring av utstyr for UB-rommene, f.eks. et stort felles utstyrslager på etasjen, mindre utstyrslager i UB-arealene.
- Utstyrslagerets størrelse og utforming må ta høyde for arealkrevende utstyr, lagret på gulv. Smale rom anbefales ikke.
- Lager for forbruksmateriell, rent og sterilt, sterilt sirkulasjonsgods og MTU gjennomgås med hensyn på kapasitets- og nærhetsbehov, se temaene Lager i kliniske områder og Sterile varer.
Støtterom Hvilerom / observasjonsplasser
Funksjon
Noen prosedyrer medfører ubehag og til dels smerter, så for å oppnå god kvalitet på undersøkelsene tilbys pasientene sedasjon som er beroligende medikamenter. Medikamentene påvirker pasientene slik at de må overvåkes til virkningen avtar (oppvåkningsfase). Prosedyrerommene har et tett program så etter prosedyren kjøres pasientene til et hvilerom / observasjonsrom. Funksjonen til rommet er å sikre pasientene en trygg oppvåkningsfase.
Evalueringer viser, at i poliklinikkområder hvor pasientene tilbys beroligende medikamenter er det nødvendig med tilgang til observasjonsplasser.
Utforming
Rommet er innredet med hvilestoler eller senger og har utstyr til lett overvåking. Antall senger eller hvilestoler som trengs i hvilerommet /observasjonsrommet er avhengig av hvor mange prosedyrerom enheten har. I rom med flere plasser bør det være skjerming mellom pasientene. En del pasienter kan ha kvalme og oppkast eller andre reaksjoner etter prosedyren, så det må være plass for å kunne hjelpe rundt pasienten. Det må være varslingssystem til bruk for pasientene og personalet må også ha mulighet for å kunne varsle om hjelp til akuttsituasjoner. Pasienttoalett bør ligge nært hvilerommet /observasjonsplassene.
Plassering
Både antall plasser og plasseringen av hvilerommet /observasjonsplassene har stor betydning for arbeidsflyten og effektiviteten i enheten. Rommet må ligge nært en bemannet arbeidsbase med godt innsyn til pasientene. Det har betydning både for å kunne observere pasientene og for effektiv bruk av personalet. Et rom som ligger uten godt innsyn og med noe avstand til arbeidsbase vil medføre at personalet må gå oftere for å tilse pasientene, og det kan medføre at enheten trenger flere ressurser.

Støtterom Pauserom
Funksjon
Hovedregelen er at alle arbeidstakere skal ha tilgang til spiserom jf. arbeidsplassforskriften § 3-5. På de fleste sykehus har ansatte normalt også tilgang til kantine, men der det ikke er mulig å forlate arbeidsplassen eller ved arbeidstider der kantinen er stengt, skal det være tilgang til pauserom innenfor arbeidsstedet. På mange poliklinikk- og dagområder er det så høy aktivitet at det kan være vanskelig å få tid til å komme seg fra avdelingen, så pauserommet er foretrukket spiseplass.
Utforming av arealet
Rommet bør dimensjoneres slik at det er plass til ansatte i avdelingen, se krav til spiserom Arbeidsplassforskriften § 2-1 første ledd og arbeidsplassforskriften §§ 3-1, 3-2 og 3-5.
Spiserom skal om mulig ha dagslys og utsyn jf. Arbeidsplassforskriftens §2-10 og §3-5 og det bør være tilgang til tekjøkken.
Mange sykehus og avdelinger sliter med møteplasser så ofte brukes pauserom som ekstra møterom utenom spisetidene. Utforming av pauserommet bør derfor legge til rette med fasiliteter for møtevirksomhet.
Plassering
Rommet bør plasseres så det er enkelt tilgjengelig for enhetens ansatte samtidig som det ikke bør ligge for nært pasientområder. Ansatte skal ha en sosial sone hvor de kan kople av og pauserommet bør plasseres slik at pasienter og pårørende skjermes for latter og støy fra arealet.
Evalueringer viser at lang avstand til kantine kan hindre at ansatte i poliklinikken benytter kantinen. De anbefaler at pausearealet har nærhet til behandlingsområdet, jf. evalueringen fra Sykehuset Østfold Kalnes.


Støtterom Møter, undervisning og opplæring
Alle sykehus er pålagt å drive med undervisning, opplæring, utdanning og forskning. Det må være tilgang på møterom eller undervisningsrom for denne oppgaven. Effektivitet og god arbeidsflyt i poliklinikk og dagområder omfatter også at
Mangel på tilgang til møterom kan være et hinder for å nå mål for aktivitet, samhandling og koordinering.
Utforming av arealet
Møteaktiviteten kan være for en hel avdeling eller for mindre seksjoner eller fagområder så det bør være planlagt med møterom med plass til hele avdelingen samt mindre for seksjonsvise / faggruppemøter. For dimensjonering se også Standardromskatalogen.
Plassering
Undervisning, opplæring og møter må ofte tas mellom mange oppgaver i en travel hverdag, så plassering av møterom bør være i eller i umiddelbar nærhet til poliklinikken eller dagområdet for å unngå kostbar tid på gangavstander og for at personalet raskt kan bistå kolleger om det oppstår behov. Det bør i tillegg være tilgang til større møteareal for samhandlingsmøter, undervisningsopplegg o.l. hvor flere enheter eller faggrupper kan møtes. Slike rom kan ligge utenfor poliklinikken eller dagområdet. Se ellers Standardromskatalogen.

Støtterom Administrativt, fagansvarlig og merkantilt personale
Effektiv drift og logistikk for poliklinikk- og dagområder er en kompleks oppgave og involverer arbeidsplaner for de ulike faggrupper, ansvar for faglig oppdatering, styring av rom, pasientstrømmer, vareflyt m.m. Administrasjon og ledelse av slike enheter krever tett oppfølging og tilstedeværelse. Kontorer til stedlig ledelse bør ligge i avdelingen eller helt tett inn til.
I takt med økende spesialisering og krav til kompetanseheving av ansatte, må det ofte være en eller flere fagansvarlige sykepleiere i enhetene. Det kan være glidende overganger i oppgaver mellom leder og fagansvarlig. Kontorplass til fagansvarlige bør ligge nært enheten og leder.
Helsesekretærer/sekretærer er stor betydning for å kunne ha en effektiv drift og logistikk. De bemanner resepsjoner og ekspedisjoner og har en sentral rolle med å planlegge og styre pasientstrømmer. I Nasjonal Helse- og sykehusplan 2020–2023 kjennetegnes gode forbedringsprosjekter i poliklinikker blant annet ved at merkantile funksjoner styrkes. Foruten bedre planlegging av pasientstrømmer frigir helsesekretærer/ sekretærer andre faggruppers tid til pasientrettet arbeid.
Plassering av kontorer til helsesekretærer /sekretærer gjøres ulikt ved sykehusene og enhetene. Mange har kontorer i poliklinikken eller dagområdet og andre har valgt desentrale kontorer i sykehuset eller på annen lokasjon. For å ivareta samarbeid og god arbeidsflyt, må plasseringen og arbeidsoppgaver for merkantilt personale vurderes ved planlegging av nye sykehus, rehabilitering eller ved ompakking av funksjoner. Dette er forhold som kommer frem i flere evalueringer av sykehus.

Støtterom Inventar og utstyr
Som nevnt i avgrensningen av dokumentet, blir ikke inventar og utstyr utfyllende beskrevet. Noen områder omtales her pga. at beslutning om utstyret eller inventaret må tas stilling til i planleggingsfasen for å unngå store kostnader senere.
Dagslys og belysning
Kravet om dagslys er en faktor som kan være med på å påvirke utforming og plassering av funksjoner og UB-rom i bygget. Ifølge Byggteknisk forskrift TEK17 og Arbeidstilsynet skal alle arbeidsplasser i hovedsak ha tilgang til dagslys og utsyn. En del eldre sykehusbygg oppfyller ikke dagens krav og ved oppgradering av rommene kan det være aktuelt å finne gode alternative løsninger. En forskningsstudie fra Danmark beskriver effekten av virtuelle vinduer i rom der det ikke er dagslys. Konklusjonen er at virtuelle vinduer forbedrer opplevelsen av lys og inntrykk av rommet blant ansatte.

Frosting for skjerming av innsyn
Siden det er hensiktsmessig å plassere dagbehandling og poliklinikker på plan 1, kan det føre til innsyn til arealene og UB-rommene.
Ved sykehus med flere bygg nær hverandre kan det også bli innsyn hvor det ikke er ønskelig. Det er ofte en uteglemt faktor ved planlegging. Frosting av vinduer i etterkant av byggingen kan bli dyrt. Skjerming for innsyn bør ivaretas i detaljeringsfasen og vil da kunne bidra til et bedre resultat og mindre kostnad.Man bør være oppmerksom på at frosting hindrer en del av dagslyset inn i rommet.

Undersøkelseslamper
For de fleste prosedyrer er det behov for godt lys. UB-rom må derfor planlegges med god generell belysning, og i mange tilfeller er godt planlagt generell belysning med takarmatur tilstrekkelig. Men i mange tilfeller vil det være behov for ekstra god belysning i form av undersøkelseslamper.
Ved planlegging av standard UB-rom kan undersøkelseslamper i alle rom virke som en god løsning for å sikre fleksibilitet.
Evalueringer fra bla. Sykehuset Østfold Kalnes viser midlertid at for funksjoner som ikke har behov for den typen belysning kan en slik takhengt lampe være til hinder for god arbeidsflyt. Man bør vurdere hvilke fagområder undersøkelseslamper kan være fordel for og hvilke fagområder som trenger plass fremfor denne typen belysning. Et alternativ kan være å ha mobile lamper som kan tas inn og ut av rommet.
VedleggOrganisering av prosjektet: Planlegging av poliklinikk og dagområde, et kunnskapsgrunnlag
Resultat av arbeidet
Dokumentet Planlegging av poliklinikk og dagområde, et kunnskapsgrunnlag versjon 1.0 utgitt dato 15.09.24.
Dokumentet er grunnlaget for innhold i Kunnskapsbanken 2A.10 Poliklinikk
Oppdraget
Oppdraget med utforming av dokumentet Planlegging av poliklinikk og dagområde, et kunnskapsgrunnlag er beskrevet i oppdragsdokumenter, i vedtekter for Sykehusbygg HF og i Sykehusbyggs strategi. Arbeidet er utledet blant annet av kravet til standardisering og erfaringsoverføring.
Prosjekteier er avdelingssjef for Rådgivingsavdelingen i Sykehusbygg HF, Marte Lauvsnes.
Prosjektleder for dette kunnskapsgrunnlaget er Birgitte Stoffel i Sykehusbygg HF.
En referansegruppe har bidratt med gjennomlesing og innspill.
Deltakere i referansegruppen:
- Reidun Skindlo (Bodøreferanser, samt Helgelandssykehuset)
- Inger Karin Skjæveland (Nye SUS)
- Beate Ekornes (Nye SUS)
- Randi Mølmen (Sykehuset Innlandet)
- Jens Solem (brukerrepresentant)
- Mette Stokholm (Nyt Hospital Nordsjælland, Danmark)
VedleggBegrepsavklaring
VedleggTabell med oversikt over rom, areal, utforming og krav
Under vises tabell med oversikt over rom med anbefalt størrelse, utforming, nærhetskrav og krav til innredning.
Det henvises til Standardromkatalogen for oppdatert og ytterligere informasjon om funksjonskrav og tekniske krav til rom.







