Utskriftsvennlig versjon
Sammendrag
Dokumentet er ment som et verktøy som skal bidra til kunnskapsbasert planlegging av en stråleterapienhet og gjelder både for etablering av nye sentre og ved ombygging/utvidelse av eksisterende sentre. Dokumentets ambisjon er å gi en felles forståelse om hva planlegging av en stråleterapienhet krever. Ved bruk av kunnskapsbasert erfaring og tilgjengelig forskning er målet å få gode stråleterapienheter samt å redusere tidsbruk og kostnad i planlegging- og gjennomføringsfasen.
Dokumentet bygger på forskrifter, veiledere og internasjonale retningslinjer, erfaringsbasert kunnskap fra etablerte stråleterapienheter, pasienter og utstyrsleverandører, samt trender og forventet utvikling.
Kunnskapsgrunnlaget skal oppdateres når endring i lov og forskrift tilsier det, etter innspill fra pågående prosjekter eller ved evaluering av nye byggeprosjekter.
Hensikt
I del 1 beskrives hva stråleterapi som behandlingsform er, hvordan en stråleterapienhet er organisert og bygd opp, samt omfanget av stråleterapi i Norge.
Målgruppen dokumentet er laget for er de som er involvert i planlegging av stråleterapisentre i nye prosjekt, ombygging eller påbygg.
I metodekapittelet beskrives kildene dette kunnskapsgrunnlaget bygger på, men også en kritisk vurdering av et evidensbasert kunnskapsbegrep innen arkitektur og design.
Kunnskapsgrunnlag
Del II viser til en rekke lover og forskrifter og øvrige føringer som stiller krav til sykehusplanlegging og sykehus som skal benytte ioniserende stråling. Her omtales også aktivitets- framskriving- og kapasitetstall for stråleterapi i Norge.
Videre beskrives behandlingsregimer samt utviklingstrender innen behandling, utstyr og helsefremmende design. Kapitlet avsluttes med en litteraturoppsummering gjeldende utforming og plassering av en stråleterapienhet i sykehus.
Planlegging av stråleterapienheter
I del III beskriver alt fra overordnet planlegging til detaljert utforming av stråleterapienheter. Her beskrives også oppgaver rommene skal ivareta, utstyr som skal installeres og til slutt arealbehov for hvert rom.
Dokumentet presenterer temaer som bør drøftes ved utforming av stråleterapienheter; som størrelse, plassering av rom, gangavstander og oversikt; og det gis anbefalinger basert på erfaring fra etablerte stråleterapienheter, støttet av litteratur og forskning.
Eksempler fra både norske og internasjonale stråleenheter beskrives og gode eksempler benyttes gjennom dokumentet.
Til slutt vises plantegninger fra stråleterapienheter ved ulike sykehus både i drift og under planlegging og bygging.
Anbefalinger
Anbefalinger for utforming av stråleterapienheter
Planlegging av stråleterapienheter krever særlig kompetanse og kunnskap, og det er mange vurderinger og hensyn som må ivaretas for å oppnå gode og effektive enheter. Det anbefales at hele dokumentet gjennomgås for tilegning av tilstrekkelig kunnskap som underlag for riktig dimensjonering og prosjektering av funksjonsområdet.
Overordnet må det foretas framskrivninger som ivaretar demografisk utvikling.
Videre skal følgende temaer avklares:
- Driftsmodell må fastsettes før prosjektering:
- Hvordan skal stråleterapienheten organiseres for å gi god og effektiv ansatt- og pasientflyt?
- Skal det være samdrift med andre nærliggende enheter som poliklinikk og dagområde, eller andre funksjoner?
- Plassering av Stråleterapienheten
- Som en del av sykehusbygget eller i et frittstående/eget bygg?
- Størrelse på enheten:
- Hvor mange strålemaskiner og bunkere skal det planlegges for?
- Skal det være maze (inngangslabyrint) eller stråleskjermet dør inn til strålebunkerne?
- Skal det planlegges for framtidig mulighet for utvidelse?
Utforming av enhetene bør ivareta gode løsninger for bl.a.:
- Adkomst, veifinning og mottak
- Gangavstander for pasienter og ansatte
- Oversikt, og mulighet for samhandling
- Dagslys, utsyn og innsynskjerming
- Plassering av nødvendige støtterom for en velfungerende stråleterapienhet
- Ventesoner
- Ivaretakelse av konfidensialitet
- Smittevern
- Helsefremmende design for pasienter og ansatte
Begrepsavklaring
| Uttrykk | Forklaring |
|---|---|
| Adaptiv strålebehandling | Strålebehandling som involverer bruk av medisinsk avbildning for å tilpasse behandlingsplanen til pasientens anatomi på tidspunktet for hver fraksjon, slik at anatomisk endringer over tid kan tas i betraktning. Denne tilnærmingen sikter mot å øke presisjonen av gitt dose, forbedre behandlingsutfallet, og minimere stråledosen til det omkringliggende friske vevet. |
| Brakyterapi | Intern strålebehandling hvor strålekilden plasseres direkte i eller ved siden av området som krever behandling. Strålekilden befinner seg nær kreftcellene og det leveres en høy dose stråling direkte til svulsten, og samtidig begrenses dosen til det omkringliggende friske vevet. Jfr. Ekstern stråleterapi. |
| Behandlingsrom | Et rom der strålekilden er lokalisert og hvor pasienten blir strålebehandlet. Kilde: Veileder til forskrift om strålevern og bruk av stråling. |
| Behandlingsserie | Hvor mange behandlinger/fraksjoner pasienten skal få mot et område. En behandlingsserie kan for eksempel angis som 2 Gy x 25 behandlinger, 5 dager i uken |
| CBCT | Cone Beam Computer Tomografi - medisinsk avbildningsteknikk som bruker røntgenstråler for å lage volumopptak av pasienten (tredimensjonale (3D) bilder) |
| Doseplanlegging | Planlegging av hvordan stråledosen skal gis (feltoppsett) og hvordan stråledosen fordelere seg i kroppen. Doseplanleggingen sikter til å gi rekvirert dose til tumor og spare risikoorganer, og øvrig frisk vev, i størst mulig grad. |
| Doseplanleggingsområde (rom) | Dedikert arealer i lokalet der stråleteamet planlegger strålebehandlingen som skal gis til pasientene |
| Driftsmodeller | Med driftsmodell menes hvordan de ulike funksjoner organiseres og driftes |
| DSA | DSA Direktoratet for Strålevern og Atomberedskap |
| Ekstern stråleterapi | Behandling med strålekilden (eks. en linak.) utenfor kroppen. Jamfør brakyterapi der kilden gjerne er i kroppen. |
| Fantom | En erstatter for menneskekroppen som brukes ved kalibreringer og bestrålinger. Fantomet representerer vanligvis en kropp-, eller hodefantom som er sylindriske eller firkantet. Det kan også være et vannfantom eller geometrisk fantom. For dosimetriske formål kan fantomene være laget av grafitt, pleksiglass, vevsekvivalent materiale eller plast fylt med vann (kilde: https://dsa.no/laboratoriene/dosimetriord-og-uttrykk) |
| Fikseringsutstyr | Benyttes for at strålen skal treffe på nøyaktig samme sted ved hver behandling og sikrer at pasienten ligger helt i ro og i samme stilling. Dette er for eksempel puter, vakuummadrasser, masker, behandlingsbord m.m. |
| Fraksjonert behandling | Strålebehandling gis vanligvis over tid, for eksempel 5 dager i uken, slik at frisk vev kan repareres. Angis med fraksjonsdose (for eksempel 2 Gy) opptil 35 fraksjoner (behandlinger), 5 dager i uken. |
| Funksjonsområder | Generisk betegnelse på områder i et sykehus, f.eks. poliklinikker, sengeområder, bildediagnostikk, operasjon, akuttmottak, stråleterapi m.fl. |
| Gy | Gray – Måleenhet for absorbert dose. Energi per masse: 1 Gy = 1 Joul/kg |
| IGRT | IGRT Image Guidet Radio Therapy – Bildeveiledet stråleterapi, der det tas bilder av pasienten i behandlingsposisjon straks før eksponering slik at pasientposisjonen eventuelt kan justeres |
| KVIST | KvalitetsSikring I Stråleterapi, gruppe ved DSA som jobber med kvalitetssikringsprosjekt innen stråleterapi og jobber nært med alle landets stråleterapienheter |
| LAE | Lineær Akselerator Ekvivalent, det vil si normert årskapasitet for en linak. LAE = 1 settes normalt til 7,5 timers arbeidstid og 4 stråleterapeuter pr linak. LAE viser kun årskapasitet for behandling og ikke doseplanlegging, Med konvensjonell linak settes denne kapasiteten rundt 5500 frammøter pr LAE pr år. |
| Lineærakselerator / Linak Apparat for ekstern høyenergetisk stråleterapi med lineærakselerator for elektroner og feltformingsutstyr mv. som definert i IEC-standard 60601-2-1 (kilde dsa.no/veileder 6). En linak kan vanligvis gi strålebehandling med foton- og elektronstråling og er utstyrt med en bildemodalitet (eks. CBCT) | Apparat for ekstern høyenergetisk stråleterapi med lineærakselerator for elektroner og feltformingsutstyr mv. som definert i IEC-standard 60601-2-1 (kilde dsa.no/veileder 6). En linak kan vanligvis gi strålebehandling med foton- og elektronstråling og er utstyrt med en bildemodalitet (eks. CBCT) |
| Løsningskonsept | Den fysiske løsningen som er valgt for plassering av stråleterapienheten med tilhørende romløsning ut fra en valgt driftsmodell. Løsningskonsepter utarbeides i konseptfasen. |
| Manøverrom | Manøverrom er rommet som stråleterapeutene styrer behandlingsmaskinen fra. Benevnes også som kontrollrom eller sjalterom enkelte steder |
| Maze | Inngangslabyrint /-korridor til stråleterapibunker som skjermer for spredt ståling ut i allment område |
| Medisinsk avstandsoppfølging | En betegnelse for ulike former for digital eller virtuell pasientoppfølging. Medisinsk avstandsoppfølging muliggjør oversendelse av pasientdata i sanntid, evaluering av data og tilpasset oppfølging. Med denne typen oppfølging kan helsepersonell overvåke helsetilstanden til pasienter med kroniske lidelser og justere behandlingen raskere, uten å møte pasienten ansikt til ansikt. |
| Medisinsk fysiker | Fysiker med tre års teoretisk og praktisk fordypning i medisinsk fysikk hvorav minst ett år i klinisk praksis. |
| Onkolog | Lege med spesialisering innen onkologi, kreft |
| Oppgaveglidning | Oppgaver som delegeres fra en profesjon eller faggruppe til en annen. Ofte er det legeoppgaver som delegeres til sykepleiere med spesialopplæring. For at sykepleierne skal kunne jobbe effektivt, må noen av disse funksjoner ha nærhet til ansvarlig lege. |
| Oppholdsfaktor | Antatt tid det forventes at en person oppholder seg i tilstøtende rom til et behandlingsrom ved «strålingen på». Oppholdsfaktor settes for eksempel til 1 på fast arbeidsplass og 1/10 i korridor (kilde dsa.no/veileder 6) |
| Opptaksområde | Opptaksområdet er det geografiske området (samling av kommuner) som helseforetaket og sykehusene har et ansvar for å sørge for å betjene. |
| Poliklinikk | Et område i sykehus som tar mot pasienter til utredning og behandling, hovedsakelig med timeavtale. Det tas varierende grad av øyeblikkelig-hjelp konsultasjoner. |
| Programmering av romareal | Utrede og dokumentere funksjonskrav og behov for areal ved planleggingen av et nybygg/påbygg/tilbygg. Programmering av romareal legger grunnlaget for prosjektering av bygget. |
| Prosjektering | Planlegge, utforme, detaljtegne og beskrive et bygg |
| Pustestyrt behandling | Strålebehandling som styres av pasientens pust og bestråler kun i bestemte faser av pustebevegelsen |
| Pårørende | Er en samlet betegnelse for følgeperson til en pasient. Det kan for eksempel være til et barn, en person med funksjonsnedsettelse og/eller en eldre person. En følgeperson kan også være tolk. |
| Romprogram | Beskrivelse av alle typer rom og antall rom, med areal, som utgjør funksjonsområdet, f.eks. poliklinikk. Til hver romnavn (type rom) skal det knyttes et areal. Romprogrammet legger grunnlaget for prosjektering (tegning) av bygget. |
| SGRT | Surface Guidet Radio Therapy – overflatestyrt stråleterapi. Stråleterapi som styres av optisk skanning og analyse av pasientens (og eventuelt fikseringsutstyr) overflate (posisjon og form). Ved samsvar mot planlagt overflate starter eksponeringen |
| Stråleterapeut | Radiograf med ett års videreutdanning innen stråleterapi. Kan arbeide selvstendig ved stråleterapiapparatur, jfr Veileder til forskrift om strålevern og bruk av stråling. |
| Stråleterapi | Strålebehandling som påvirker kreftcellenes arvemateriale, slik at de cellene dør eller slutter å dele seg. Kan gis med proton-, foton- elektronstråling eller med radioaktive kilder. |
| Støtterom | Betegnelse for alle rom i et funksjonsområde som er nødvendig for at den spesifikke funksjonen skal fungere (for eksempel lager) |
| Sv | SI-enhet for ekvivalent strålingsdose, som er et mål på den biologiske virkningen av ioniserende stråling |
| UB-rom - Undersøkelse- og behandlingsrom | Rom til pasientrettet arbeid i form av konsultasjon, undersøkelse og/eller behandling. Rommet kan ha standardisert størrelse, utforming og grunnutrustning på inventar og utstyr. |
| Øyeblikkelig hjelp | Sykehusopphold som i pasientdata er registrert med hastegradskoder for øyeblikkelig hjelp, dvs. akutt eller innen 24 timer |
Del 1 - HensiktInnledning
Sykehusbygg HF arbeider på ulike måter for å oppfylle kravet til kunnskapsutvikling og kunnskapsdeling, standardisering og erfaringsoverføring. Kunnskapsgrunnlag og kunnskapsoppsummeringer for funksjonsområder i sykehus blir utviklet for å skape et felles grunnlag som er systematisert og enkelt tilgjengelig for små og store byggeprosjekt.Dokumentet er utarbeidet av Sykehusbygg HF med grunnlag i publisert forskning, forskrifter og veiledere, internasjonale retningslinjer, erfaringer fra ulike stråleterapienheter, samt prosjekter under planlegging.
Sykehus er komplekse organisasjoner hvor de enkelte funksjoner inngår i en sammenheng og et samspill. For å kunne planlegge en funksjonell stråleenhet i et sykehus er det viktig å forstå ansatt- og pasientflyten opp mot strålebehandlingsforløpet. Ved kreftbehandling ønsker man så raskt som mulig å stoppe sykdomsutviklingen, med riktige tiltak. I dag er mange kreftformer omfattet av nasjonalt standardiserte pasientforløp, der målet er rask utredning og behandlingsstart.
Ved nyetablering av en stråleterapienhet er det viktig at sykehuset/helseforetaket tar høyde for at det tiltransporteres en ny pasientgruppe. Dette vil føre til økt bruk av sykehusets ulike funksjoner, slik som MR, lab- og prøvetakning, senger, pasienthotell og portørbehov med mere. Dette må det enkelte sykehus og helseforetak ivareta i sin planlegging og utvikling for å få en effektiv pasientbehandling.
Kunnskapsgrunnlaget gir en beskrivelse av behov knyttet til utforming av funksjonen inkludert forskning og fagutvikling. Dokumentet skal også svare ut hvilke temaer som må drøftes og besluttes på ulike steg i planprosessen. Dette kan for eksempel være; Hvilke bygningsmessige alternativer finnes for stråleterapisentre eller hvilke fysiske løsninger understøtter virksomheten best? Gjennom dokumentet vil eksempler og erfaringer fra etablerte stråleterapienheter tas inn, ut fra de ulike temaene som omtales.
Hensikt
Dokumentet skal bidra til kunnskapsbasert planlegging og utforming av stråleterapienheter. Det skal sammenstille kunnskap fra forskrifter, veiledere og retningslinjer med erfaringsbasert kunnskap, presentere ulike konsepter, og anbefale løsninger der det er hensiktsmessig. Det skal være et verktøy for de som deltar i planlegging av stråleterapisentre – ved nybygg, påbygg eller ombygging av eksisterende bygg.
Det er en ambisjon at dokumentet skal bidra til gode prosesser, høy kvalitet og effektiv tidsbruk i planlegging av stråleeenheter sykehus.
Kunnskapsgrunnlaget skal evalueres og oppdateres når endring i lov og forskrift tilsier det, etter innspill fra pågående prosjekter eller ved evaluering av nye byggeprosjekter, resultater fra ny forskning og innovasjon, samt ved større faglige og teknologiske endringer som påvirker funksjonsområdet/arealer for funksjonsområdet.
Målgrupper
Målgrupper er i første rekke personer som er involvert i planlegging av stråleterapi i nye prosjekter, ombygging eller påbygg:
- Prosjektorganisasjon
- Arkitekter, tekniske rådgivere og andre som deltar i planlegging og prosjektering
- Relevante fagmiljø i HF/ RHF
- Ledelse i HF/ RHF
- Ansatte, tillitsvalgte og vernetjeneste som deltar i medvirkningsprosess
- Brukerorganisasjoner
- Andre interessenter
Avgrensning
Dokumentet beskriver konvensjonell stråleterapi og omhandler ikke behandlingsformer som brakyterapi, strålekniv og protonterapi.Brakyterapi er etablert ved 4 av universitetssykehusene i dag, og er ikke planlagt etablert på nye sentre i Norge. Strålekniv er etablert ved Haukeland Universitetssykehus (HUS) og dette er et kirurgisk apparat som benytter stråling i behandlingen, men ikke direkte relatert til stråleterapi. Protonterapi er under etablering i Norge, både ved Oslo Universitetssykehus (OUS) og HUS og det er ikke planlagt å etablere flere sentre.
Grensestrålebehandling, som benyttes til hudbestråling, vil ikke beskrives utover hva som anses som nødvendig.
Gjeldende lovgivning
Når det gjelder lovgivning rundt tema strålevern, vises det til norsk lovverk www.lovdata.no
- Lov om strålevern og bruk av stråling (strålevernloven)
- Forskrift om strålevern og bruk av stråling (strålevernforskriften)
- Veileder 6 Stråleterapi – Veileder til forskrift om strålevern og bruk av stråling som oppslagsverk, fra Direktoratet for Strålevern (DSA) (www.dsa.no)
Del 1 - HensiktHva er stråleterapi?
Moderne kreftbehandling er ofte sammensatt av flere behandlingsformer som tilpasses den enkelte pasient og type kreftform. Pasientene som får kreftbehandling vil i mange tilfeller motta en kombinasjon av cellegift, kirurgi, strålebehandling og immunterapi m.m.

Strålebehandlingen gis av en lineærakselerator (linak), se figuren over, som benytter høyenergisk fotonstråling som sentreres mot kreftsvulsten/cellene. Dette gjør at kreftcellene enten dør eller slutter å dele seg.
Behandlingen utføres ved at pasienten ligger på et behandlingsbord mens lineærakseleratoren beveger seg rundt og bestråler fra ulike vinkler. Behandlingssesjonene tar vanligvis noen minutter og gjentas daglig over flere dager, dette kalles fraksjonert behandling.
Behandlingen må utføres presist og skånsomt for å unngå skade på friskt vev. Derfor lages det individuelle doseplaner for hver enkelt pasient, se figuren under
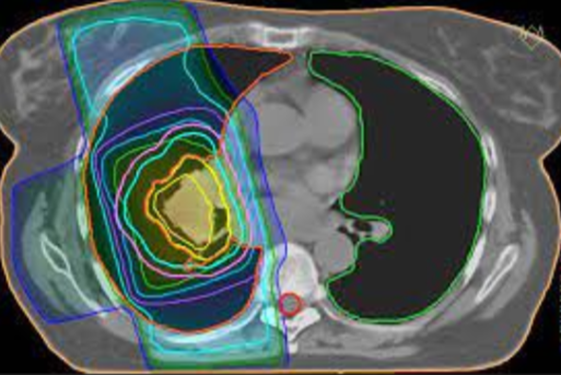
:
- Kurativ behandling der målet er å gjøre pasienten frisk av sin kreftsykdom
- Supplerende behandling, f.eks. etter operasjon for å minske risiko for tilbakefall av sykdommen
- Lindrende behandling
Denne klassifiseringen er under diskusjon. I Strukturert kreftjournal og Norsk proton og stråleterapi foreslås følgende inndeling:
- Kurativ hensikt
- Ikke kurativ hensikt (herunder lindrende behandling, livsforlengende behandling og lokal kontroll.
Del 1 - HensiktHva er en stråleterapienhet?
En stråleterapienhet er en avansert og høyspesialisert enhet for strålebehandling. Enheten er lokalisert enten i sykehuset eller som et selvstendig bygg i tilknytning til et sykehus.
Strålebehandlingen utføres i et stråleskjermet behandlingsrom utstyrt med en strålebehandlingsmaskin kalt en linak. Maskinen genererer høyenergetisk fotonstråling eller elektronstråling. Det er strenge krav med tanke på stråleskjerming som må tas høyde for i planlegging av behandlingsarealene.
For å sikre den mest effektive behandlingen for hver pasient, planlegges en individuell behandlingsplan/dospelan ut fra avansert bildeopptak. Det tas som minimum CT-bilder (Computer Tomografi), med en dedikert spesialtilpasset CT for stråleterapi. I tillegg kan det benyttes andre bildeteknikker som MR(Magnetisk Resonans), PET-CT (Positron Emisjon Tomografi) eller PET-MR. Doseplanleggingen gjennomføres ved å kombinere disse bildene, definere behandlingsområdet og kritiske organer, samt skreddersy en best mulig behandling for den enkelte pasient, se figur i kapittel 3.2.
Utover arealene for planlegging og behandling inneholder en stråleterapienhet areal for: Ekspedisjon, venterom, omkledningsrom, toaletter, undersøkelses- og behandlingsrom (UB-rom), kontorer og møterom for personalet, verksted, lager for kvalitetskontrollutstyr, tekniske rom, datarom og andre støtterom.
I en stråleterapiavdeling er samarbeidet mellom alle yrkesgruppene svært viktig; stråleterapeuter, medisinske fysikere og onkologer. Det er viktig at størrelse og plassering av rommene innad i enheten understøtter dette samarbeidet, slik at det dimensjoneres nok areal og tilstrekkelig ventilasjon ut fra arbeidet som foregår i de ulike rommene. Arealet og beliggenhet av rommene i forhold til hverandre bør planlegges godt, da dette vil påvirke arbeidsflyten og effektiviteten i pasientbehandlingen.
Ved en stråleterapienhet behandles et stort antall pasienter daglig. En timeavtale varer som regel i 15 minutter, med unntak av første behandling som ofte er satt til 20-30 minutter. Ved bruk av nye og mer avanserte maskiner, vil behandling kunne kreve mer tid – med et snitt på ca. 20 minutter pr. fremmøte, men antall fraksjoner vil da kunne reduseres.
De fleste pasienter har et behandlingsforløp hvor de kommer flere ganger innen en gitt periode, med vanligvis 5 - 35 behandlinger. De vanligste behandlingsseriene fordrer daglig behandling på alle virkedager uten avbrudd. Enkelte behandlingsserier gis med to behandlinger pr dag, eller med behandling 6 dager pr uke.
Behandling foregår i hovedsak på dagtid (gjerne kl. 08.00 til kl. 15.30), men enkelte større stråleenheter, med 3 linaker eller flere i drift, tilbyr også kveldsskift (kl. 15.00 til kl. 21.00), særlig ved utskifting av maskiner.
Det er stort press på stråleterapisentrene i Norge, og det antas fortsatt at
Del 1 - HensiktOrganisering og drift i en stråleterapienhet
Stråleterapi er vanligvis en selvstendig enhet med egen leder. Enheten har mange ansatte fordelt på flere yrkesgrupper: Medisinske fysikere, stråleterapeuter, onkologer, kreftsykepleiere, medisinsk-tekniske ingeniører i tillegg til merkantilt personale og renholdspersonale.
Bemanning ved en stråleterapienhet vil avhenge av enhetens størrelse og innhold i maskinpark. Nye behandlingsmetoder og maskiner vil kunne kreve andre fagfolk enn det som er vanlig i dagens stråleterapi. Særlig ser man at kunnskap og bruk av KI vil kreve ansatte med annen fagbakgrunn enn det som har vært behov fram til i dag. Det er også stort fokus innen klinisk forskning, noe som krever økt ressurs innen dette feltet og her må sykehusets strategi innen forskning legges til grunn.

Flere av yrkesgruppene har arbeidsoppgaver som ikke er direkte knyttet til pasientbehandlingen. Det må derfor legges til rette for gode arbeidsplasser til konsentrasjonsarbeid for alle ansatte.
En stor utfordring i Norsk helsevesen er tilstrekkelig tilgang på faglige ressurser innenfor de fleste disipliner. Stråleterapi har utfordringer med å rekruttere spesialister innen onkologi, medisinske fysikere, og stråleterapeuter. Det er dermed ut fra et OU-perspektiv, viktig at sykehusene tidlig ser på mulige måter å rekruttere og utdanne disse spesialistene.
Samarbeid med andre avdelinger
Stråleterapifunksjonen samarbeider med kreftpoliklinikk, infusjonsenhet, sengeposter, anestesi, smerteteam og bildediagnostikk (både røntgen og nukleærmedisin) i tillegg til portørtjeneste og sentral forsyning.
Del 1 - HensiktStråleterapienheter i Norge
Den geografiske plasseringen av stråleterapienhetene i Norge skal legge til rette for at strålebehandlingen er best mulig tilgjengelig for pasientene. Man ser at det er en sammenheng mellom avstanden til stråleterapienheter og bruken av stråleterapi som behandling. Bygging av nye stråleterapienheter samt etablering av to protonsentre vil få innvirkning på stråleterapivirksomheten i Norge, både når det gjelder antall behandlinger, utstyr, kompetanse, kapasitetsutnyttelse og oppgradering av eksisterende stråleterapibehandlingsutstyr.

Etablerte stråleterapienheter, fra nord til sør:
- Universitetssykehuset i Nord-Norge, UNN Tromsø
- Nordlandssykehuset HF, (NLSH), Bodø
- St. Olavs hospital HF, (STOH), Trondheim Universitetssykehus
- Ålesund sjukehus, (HMR), Helse Møre og Romsdal
- Haukeland Universitetssykehus, (HUS), Bergen
- Sykehuset Gjøvik, Sykehuset Innlandet HF (SIG)
- Oslo Universitetssykehus, (OUS), avdeling Radiumhospitalet
- Oslo Universitetssykehus, (OUS), avdeling Ullevål
- Stavanger Universitetssjukehus (SUS), Stavanger
- Sørlandet sykehus HF, (SSK), Kristiansand
Stråleterapiprosjekter under bygging
- Nye Stavanger Universitetssjukehus HF (Nye SUS), Helse Stavanger HF
- Nytt sykehus i Drammen (NSD), Vestre Viken HF
Stråleterapienheter under planlegging
- Sykehuset Telemark HF, Skien, (USS) forprosjekt 2023
- Akershus universitetssykehus HF, Ahus (KSB), konseptfase steg 1 2023
- Sykehuset Østfold HF, Kalnes (SSK), konseptfase steg 1 2023
- Nytt Mjøssykehus, Moelv i Innlandet (USI), (innebærer i tilfelle flytting fra Gjøvik) konseptfase steg 2 2023
Tabellen under følger en oversikt over de ulik stråleterapienhetens antall linaker og strålebunkere.
| Stråleterapiavdeling | Antall linaker i drift | Antall strålebunkere |
|---|---|---|
| UNN | 3 | 4 |
| NLSH | 2 | 2 |
| St. Olavs Hospital | 4 | 5 |
| Ålesund | 2 | 3 |
| HUS | 6 | 6 |
| SUS | 2 | 3 |
| Kristiansand | 2 | 3 |
| Radiumhospitalet | 10 | 10 |
| Ullevål | 6 | 7 |
| Gjøvik | 2 | 3 |
Del 2 - KunnskapsgrunnlagMetode for kunnskapsgrunnlag
Sykehusplanleggere, arkitekter, rådgivere og prosjektledere med flere, møter økte krav til at beslutninger om løsninger og utforming av sykehusarealer er basert på forskning og erfaringsoverføring fra eksisterende prosjekt.
Et sykehusbygg er en kompleks helhet med en rekke sammenvevde funksjoner og egenskaper. En utfordring i helse- og sykehusforskning er at mange ulike variabler kan virke inn på området som skal undersøkes. Det er derfor vesentlig å kjenne til hva som har støtte i forskningen og i hvilken grad resultater eller funn er relevante for den aktuelle løsningen i bygget.
Kunnskapsgrunnlaget for planlegging av stråleterapi bygger på både forskning og erfaringsoverføring fra eksisterende prosjekt.
Kilder
Kunnskapsgrunnlaget er sammensatt av et bredt utvalg av kilder presentert i Del II. Lover, forskrifter og styrende dokumenter er presentert først.
Innhenting av dokumentasjon om utforming av stråleterapi ble gjennomført ved hjelp av søk på Internett. Følgende kombinasjon av søkeord ble benyttet for innhenting av informasjon:
- Design of radiation therapy spaces
- Layout of radiation therapy areas
- Treatment room design for radiation therapy
- Design of radiotherapy facilities
- Radiotherapy design guide
- Planning and design for radiotherapy facilities
Til sammen 48 kilder var relevante for tema «utforming av stråleterapi». Etter nærmere vurderinger ble det valgt 29, hvor 9 er benyttet i dette kunnskapsgrunnlaget.
Kunnskapsgrunnlaget viser i tillegg til relevante veiledere, referanseprosjekter og konsept- og designdokumenter som omhandler planlegging av stråleterapienheter i sykehus.
Kunnskap som blir referert til i Del II er en del av grunnlaget for drøftinger og anbefalinger videre i dokumentet. Kunnskapsoppsummering om stråleterapi vil bli oppdatert og være tilgjengelig på Sykehusbygg HF sin hjemmeside www.sykehusbygg.no/kunnskapsdeling.
Del 2 - KunnskapsgrunnlagVeileder for tidligfasen i sykehusbyggprosjekter
I planlegging av sykehus er det anbefalt at alle prosjekter bør følge Veileder for tidligfasen og Veileder for hovedprogram. Veilederne beskriver hvordan tidligfasen for byggeprosjekter i helseforetakene bør gjennomføres. Veilederne gir på et overordnet nivå retningslinjer for hva som bør inngå i de ulike fasene, hvilke analyser som bør gjennomføres, hvilke beslutningsdokumenter som skal utarbeides, og .

Prosjekter som inkluderer stråleterapi må nøye vurdere kompleksiteten av beliggenhet, eksisterende bygninger og sykehusets organisasjon. Små endringer kan ha betydelige konsekvenser for tekniske aspekter, logistikk, kapasitet, byggekostnader med mer.
Del 2 - KunnskapsgrunnlagStrålevernlov og strålevernforskrift
Strålevernloven med tilhørende strålevernforskriftbeskriver krav og føringer som må oppfylles ved planlegging, bygging og drift av enheter som benytter ioniserende stråling til bruk på mennesker.
Forskrift 16. des 2016 nr. 1659 om strålevern og bruk av stråling (strålevernforskriften) trådte i kraft 1. januar 2017, og er hjemlet i lov 12. mai 2000 nr. 36 om strålevern og bruk av stråling (strålevernloven). Formålet med forskriften er å sikre forsvarlig strålebruk, forebygge skadelige virkninger av stråling på menneskers helse, og å bidra til vern av miljøet. Forskriften dekker et bredt spekter av strålekilder og bruksområder, med unntak av transport.
Alle sykehus som tilbyr stråleterapibehandling, må ha godkjenning fra DSA (Direktoratet for Strålevern og Atomsikkerhet). .
Det foreligger en veileder (Veileder 6 til forskrift om strålevern og bruk av stråling) som utdyper et utvalg av forskriftens paragrafer og deler av paragrafer, med generell informasjon og forslag til detaljerte løsninger der forskriften stiller generelle funksjonskrav.
Det er viktig at forskriftstekst og veileder leses i sammenheng. Utvalget dekker de forskriftsparagrafer som normalt vil være av betydning for den angitte brukergruppen. Enhver virksomhet plikter imidlertid å kjenne de forskriftsbestemmelser som er relevante, og må vurdere sin strålebruk i forhold til samtlige aktuelle forskriftsparagrafer.
Del 2 - KunnskapsgrunnlagØvrige føringer
Lover, forskrifter og andre myndighetsvedtak utgjør rammene for spesialisthelsetjenesten, herunder helseforetaksloven, spesialisthelsetjenesteloven og pasient- og brukerrettighetsloven. Den nasjonale helsepolitikken og oppgavene til de regionale helseforetakene konkretiseres og utdypes i Nasjonal helse- og sykehusplan, oppdragsdokumenter og foretaksmøter i de regionale helseforetakene.
Sykehus med stråleterapienhet skal utformes på en måte som ivaretar rettighetene til pasienter, pårørende/foreldre og ansatte. Spesialisthelsetjenesten skal forholde seg til gjeldende lovverk og forskrifter som har betydning i denne sammenheng. Viser til for ytterligere utdypning.
Del 2 - KunnskapsgrunnlagBygningsmessige krav og føringer
DSA legger føringer og krav om at sykehuset må ha tydelige planer for bygget der strålemaskinene skal stå. Prosjektering av en stråleterapifunksjon skal utføres i tråd med gjeldende retningslinjer for stråleterapianlegg som angitt i Strålevernets Veileder 6, om stråleterapi og det må dokumenteres at behandlingsrommene er tilstrekkelig skjermet.
Ved etablering eller ombygging av en stråleterapienhet oppfordrer DSA til tidlig dialog, angående design og organisering av enheten. Det skal i løpet av prosjektperioden, gjerne i forbindelse med forprosjektet, utarbeides en samsvarserklæring til DSA. Denne skal være en garanti for at prosjekteringen er i henhold til DSA sine krav.
Fysiker med spesialkompetanse innenfor beregning av skjerming for stråleterapi må tidlig inn i planleggingsprosessen. Vedkommende må utføre skjermingsberegninger for dimensjonering og utforming av korrekt vegg- og dekketykkelser for arealene i og rundt behandlingsrommene.
Følgende punkter må gjennomgås av fysiker og de prosjekterende:
- Årlig strålebelastning (Gy)
- Skjermingsberegninger – se faktaboks nedenfor
- Soneinndeling
- Kontrollerte områder (maks. 1 mSv til yrkeseksponert personell)
- Momentan doserate utenfor behandlingsrom skal ikke overstige 7,5 µSv/t
- Øvrige områder (maks 0,25 mSv til øvrig personell og allmenheten)
- Hvilke behandlingsteknikker som legges til grunn
- Utforming og plassering av tekniske gjennomføringer, slik at de ikke gir lekkasje av stråling
- Ventilasjon med krav til utskifting av luft, særlig ved energier over 8 – 10 MV
- Tilrettelegging for inntransport, utskiftning av utstyr og teknologisk utvikling
Skjermingsbehov avhenger også av hvilket utstyr som skal installeres. Dette utstyret er under stadig utvikling, og det er viktig å hensynta dette i planleggingen av nye stråleenheter. Videre må man ta høyde for energien til de enkelte maskinene, men også fremtidige endringer i utstyrsparken.
Tema som bør drøftes
Design av skjerming av behandlingsrommet skal ta hensyn til:
- De ulike stråletypene som benyttes (røntgen-, foton- og elektronstråling) og høyeste stråleenergi
- Dimensjon, retning og form på strålefelt
- Isosenterposisjon
- Fordeling av maksimal lekkasjestråling (foton- og nøytronstråling)
- Spredt nøytronstråling i strålelinjen (for fotonenergier fra 8 MV må skjermingsmålingene inkludere måling av nøytrondose)
- Bruksrate per år («workload», Gy/år)
- Oppholdsfaktor i tilstøtende rom
- Transmisjon av bygningsmateriell og dets tiverdilag (TVL)
- Dimensjon på rom, gulv-, vegg- og taktykkelse
- Doserate utenfor vegger og dører (mSv/år)
For å unngå å aktivere byggematerialer i behandlingsrommet, skal man unngå materialer med lave og mellomliggende atomnummer, der fotonstrålen kan treffe direkte på materialene. Eksempler på materialer som skal unngås er aluminium og kobber.
Retningslinjer for design av stråleterapirom er gitt i IEC standard 61859 «Guidelines for Radiotherapy Treatment Rooms Design». Det vises også til Veileder 6 fra DSA for ytterligere informasjon.
Nye krefttilfeller og utviklingen av kreft øker med økt levealder.
, en database som gir oversikt over kreftsstatistikken for de nordiske landene. Dette inkluderer insidens, mortalitet, prevalens og kreftoverlevelse. Databasen estimerer en økning i antall nye krefttilfeller på 37 prosent i Norge fra 2022 til 2040.
For de fire helseregionene i Norge viser NORDCAN en estimert økning i kreftinsidensen på:
- 18 prosent i Helse Sør-Øst RHF
- 19 prosent i Hele Vest RHF
- 16 prosent i Helse Midt RHF
- 14 prosent i Helse Nord RHF fra 2022 til 2030
Dette vises i figuren under.
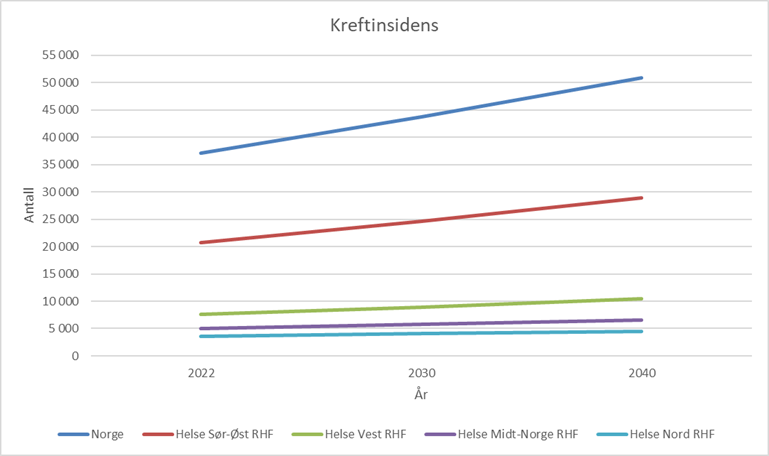
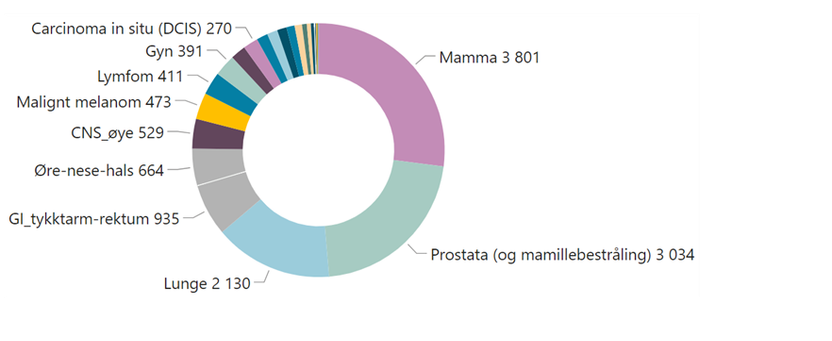
.Prostata-, bryst-, lunge- og tykktarmskreft er de vanligste kreftformene, og utgjør til sammen 50 prosent av alle krefttilfeller i Norge.
Del 2 - KunnskapsgrunnlagAktivitetstall for stråleterapi
Strålebehandling gis til nesten halvparten av alle kreftpasienter. viser at det for 2022 var 14.250 pasienter i stråleterapi, og hvorav 11.847 nye pasienter samme år, se tabell under.
| Behandlings-serier | Behandlingsserier pr. pasient | Behandlingsserier pr. nye pasient | Fraksjoner pr. behandlingsserie | Antall behandlings-fremmøter 2022 |
|---|---|---|---|---|
| 15.406 | 1,08 | 1,3 | 14,32 | 220.658 |
presenterer en oversikt over antall pasienter som har fått strålebehandling i 2022 fordelt på de fire helseregionene med tilhørende sykehus. Helsedirektoratet opplyser om at statistikkene også inneholder duplikater ved sykehusene i Helse Møre og Romsdal HF, Sykehuset Innlandet HF og St. Olavs hospital HF. Dette vil også påvirke totaltallene i helseregionene der disse inngår.
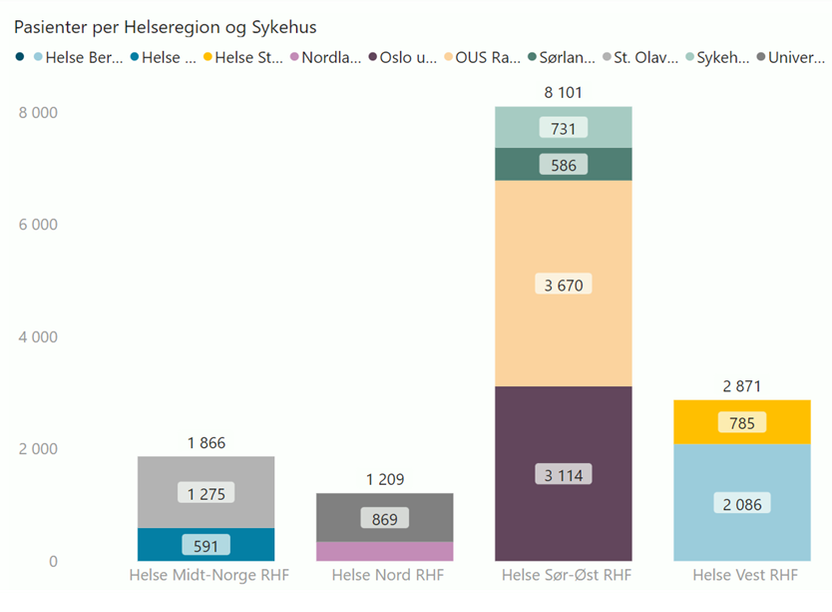
f
Del 2 - KunnskapsgrunnlagFramskriving av aktivitet og beregning av kapasitet for stråleterapi
I planlegging av sykehus benyttes en modell for framskriving av aktivitet for å beregne kapasitet. Helse Sør- Øst RHF har siden 2022 ledet arbeidet med å revidere framskrivingsmodellen fra 2011 i samarbeid med en bredt sammensatt arbeidsgruppe. Sykehusbygg HF har bidratt med analysearbeid. Når det gjelder utredning, behandling og oppfølging av pasienter, utgjør kreft en vesentlig andel av spesialisthelsetjenesten. Målrettet behandling og lavere mortalitet medfører imidlertid at flere overlever sin kreftsykdom. For denne pasientgruppen foreslå det i ny modell en fortsatt overgang til mer poliklinisk aktivitet og redusert sengebehov. Det er planlagt å innarbeide dette i framskriving og kapasitetsberegning innen stråleterapi.
I forbindelse med desentralisering og videre utbygging av stråleterapikapasiteten i Helse Sør-Øst RHF, gjennomførte Oslo universitetssykehus (OUS) HF i februar 2024 en statusoppdatering for kapasiteten. Dette presenteres i "oppfølging av strålekapasiteten i Helse Sør-Øst, Oppdatert regiolan vurdering fra OUS 2024" hvpr det det samlede regionale behovet for strålekapasitet fram mot 2050 estimeres.
I estimeringen er behandlingsframmøter benyttet som et mål på kapasitetsbehov. Dette med bakgrunn i at antall frammøter (fm) er tett koblet til det antall behandlingsmaskiner en stråleterapienhet har behov for. Som grunnlag for behovsestimatene, ble antall frammøter og medisinsk praksis i egen helseregion i perioden 2018 til 2020 benyttet. Fra SSB er det brukt befolkningsframskriving tilrettelagt i juli 2022, for årene 2024, 2030, 2040 og 2050.
Normert årskapasitet for 1 LAE, settes normalt til 7,5 timers arbeidstid med 4 stråleterapeuter pr. linac. Det er viktig å presisere at antall frammøter per maskin er avhengig av flere faktorer. Med konvensjonell linac settes denne kapasiteten rundt 5 500 fm pr år. Med nye ringformede linaker i kombinasjon med funksjonelle skiftebåser vil kapasiteten kunne være opptil 7 000 fm for enkelte diagnosegrupper. Ved bruk av MR-linac og adaptiv strålebehandling, vil man kunne få mindre enn 5 500 fm pr maskin pr år. Antall fm vil derfor variere fra 5 000 - 7 000 fm pr år, men i snitt ligger det rundt 5 500.
I tabellen nedenfor vises beregnet kapasitet for stråleterapi i Helse Sør-Øst for årene 2024, 2030, 2040 og 2050, med utgangspunkt i behandlingsframmøter perioden 2018-2020. I beregningene for OUS inngår bydelene Alna, Stovner og Grorud, da aktiviteten er planlagt overført fra Akershus universitetssykehus (Ahus).
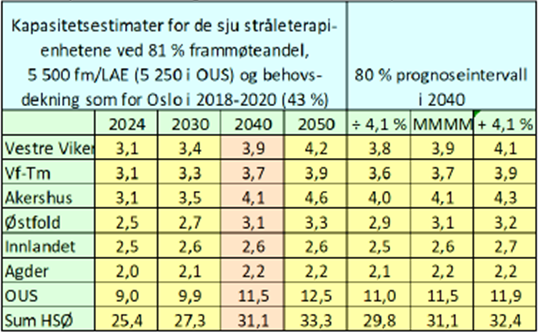
Som vist i tabellen er det for Helse Sør-Øst beregnet et samlet behov for rundt 30 (31,1) LAE ved 5.500 i 2040. Videre er det vist en fordeling av beregnet kapasitetsbehov på eksisterende stråleterapienheter, med unntak av OUS avdeling Ullevål, inkludert de som er under etablering og planlegging: Vestre Viken (Nye Drammen sykehus), Vestfold og Telemark (Sykehuset Telemark),
Akershus universitetssykehus, Innlandet (Nytt Mjøssykehus), Agder (Sørlandet sykehus) og Sykehuset Østfold. Det forutsettes at 81 prosent av innbyggerne i regionen dekkes ved de nye enhetene.
Del 2 - KunnskapsgrunnlagUtviklingstrender innen strålebehandling
Innen stråleterapi skjer det en rask utvikling medisinsk faglig, utstyrsmessig og bygningsteknisk. Det foregår stor forskningsdrevet utvikling innenfor kreftdiagnostikk og -behandling, som gir behov for økt kapasitet, og som gir mulighet for å håndtere en stigende kompleksitet i utrednings- og behandlingsforløpene. Dette betyr flere og mer persontilpassede behandlingsalternativer. Fremtidig kreftbehandling vil preges av økt multidisiplinært samarbeid med behov for flyteffektive driftskonsepter, som understøtter høy pasientopplevd- og medisinskfaglig behandlingskvalitet.
Trenden innen behandling er at antall behandlingsfraksjoner går ned, men at hver fraksjon øker i stråledose. For eksempel har behandling av brystkreft gått ned fra 5 uker behandlingstid til 1 eller 3 ukers behandlingstid, avhengig presis diagnose /indikatorer.
Nedenfor følger en beskrivelse av ulike behandlingsregimer som benyttes i dag:
- Standard behandling
Ved standard behandling gis en stråledose på 2 Gy hver dag, 5 dager i uken. Varighet og totaldose avhenger av hvilken kreftdiagnose pasient har.
- Hyperfraksjonering
Hyperfraksjonering vil si at den totale stråledosen er delt opp i flere små doser som gis oftere enn én gang pr. dag.
- Hypofraksjonering
Hypofraksjonert strålebehandling vil si at den totale stråledosen er delt opp i færre, men større doser.
- Akselerert strålebehandling
Ved akselerert strålebehandling får pasienten den totale stråledosen over et kortere antall dager enn man får med standard behandling.
- Adaptiv strålebehandling
Adaptiv strålebehandling (ART) er en type behandling som ved hjelp av frekvent avbildning kan kompensere for anatomiske endringer som oppstå under behandling. Her er det flere strategier og ulike tekniske muligheter. Grovt sett kan man dele i on-line og off-line adaptiv strålebehandling. On-line vil ta noe lengre tid dersom man ikke har dedikert spesialmaskin til dette (f.eks. Ethos-maskin som det siden 2021 har vært én av i Norge ved HUS).
Del 2 - KunnskapsgrunnlagUtviklingstrender innen stråleterapiutstyr
I planlegging og prosjektering av behandlingsrom er det viktig å hensynta hva de ulike behandlingsmaskinene krever når det gjelder arealbehov og tekniske installasjonsforutsetninger. Noen strålemaskiner trenger for eksempel slissing eller større gruber i gulv og teknisk rom i bakkant.
Det er rask utvikling innen stråleterapiutstyr, og dette påvirker arealbehov og strålebehandling slik vi kjenner dem i dag. Det forventes at sykehus med flere behandlingsrom i fremtiden vil bestå av en kombinasjon av både nye og mer tradisjonelle strålebehandlingsmaskiner.
I det følgende beskrives dagens behandlingsmaskiner og utviklingstrender.
Lineærakselerator
Lineærakselerator (linak) er den konvensjonelle behandlingsmaskinen som benyttes for strålebehandling av pasienter i Norge i dag. Dette er avansert utstyr som produserer høyenergetiske stråler. For nærmere beskrivelse, se Kapittel 4.4Behandlingsarealer.
Kompakte strålemaskiner
Kompakte ringformede linaker finnes nå på markedet med lukkede gantry. Disse tilbyr raskere behandling enn de tradisjonelle versjonene av linaker. Utstyr som tidligere har vært montert i behandlingsrommet er nå integrert i maskinen. Dette gjelder monitorer, posisjonslasere, høyttalere og mikrofoner til pasientkommunikasjon samt kamera. Systemene har ikke behov for teknikkrom i bakkant av linaken, men det er fremdeles behov for et rom med god plass til modulator og datamaskiner tilhørende linaken. Foreløpig er det noe begrenset hvilke krefttyper som kan behandles på disse maskinene.
De integrerte CT-en i disse maskinene er under stadig utvikling og går både raskere og gir god bildekvalitet.
Hybridteknologi
Utvikling av hybridteknologi innenfor stråleterapi står i startgropen, og flere varianter er i, eller på vei inn i markedet. Her beskrives noen av de hybride systemene, som er bygg- og installasjonspåvirkende:
MR-lineærakselerator (MR-linak) er en lineærakselerator med en integrert 1,5 T MR. Dette gjør at man får full diagnostisk informasjon i sanntid. Her benyttes MR til å styre strålebehandlingen, noe som er svært nyttig ved kreftsvulster i bløtvev. Kombinasjonen av MR og linakgjør at man ved hjelp av strålebehandlingssystemet både kan overvåke behandlingsstedet og behandle i samme prosedyre med svært nøyaktig posisjonering av strålefeltet. Dette gir mindre marginer rundt tumorene, fører til lavere risiko for bestråling av friskt vev, og gir færre bivirkninger av behandlingen. Denne kombinasjonen av to typer teknologi gir mulighet for bedre kontroll av behandlingen, og mer persontilpasset behandling.
Teknologien er relativt ny, og det pågår studier for å undersøke effekt av behandling med MR-linak. Det finnes per 2023 ingen slike behandlingsmaskiner i Norge. Derimot har Danmark 4 MR-linaker, Finland har 1 og Sverige har snart 2 i drift.
Under ASTRO 2022 – konferansen (American Society for Therapeutic Radiology and Oncology Meeting), ble PET-linak introdusert. Denne er ikke er tilgjengelig på markedet foreløpig. PET guidet linak benytter PET-avbildning sammen med stråleterapibehandling.Dette strålebehandlingssystemet forventes å kunne overvåke behandlingsstedet og behandle i samme prosedyre, slik som MR-linak gjør.
Kombinasjoner av ulike typer teknologi forventes å gi flere muligheter for bedret kontroll av behandlingen med høyere grad av persontilpasset behandling.
Kunstig intelligens i doseplanlegging
Kunstig intelligens (KI) er svært lovende innenfor doseplanlegging og er allerede tatt i bruk ved flere stråleterapienheter. KI-algoritmer kan læres opp til å gjenkjenne og segmentere strukturer mer konsistent enn manuell konturering og kan optimalisere dosimetrien ved en ideell fordeling av stråling til vevet. Doseplanleggingen blir mer tidseffektiv og mer presis. Dette vil redusere stråledose til friskt vev og risikoorganer. KI kan brukes til å generere doseplaner i sin helhet eller benyttes til kvalitetskontroll av manuelle doseplaner.
Det er verdt å merke seg at mens KI-teknologien har stort potensial, er det viktig at KI kvalitetssikres og benyttes med en kritisk tilnærming. Gjeldende konsensus og objektive kriterier må ligge til grunn for å få gode resultat som kan benyttes. Derfor er det viktig med tett samarbeid mellom medisinske fagfolk og dataingeniører, for å sikre at teknologien brukes på en ansvarlig og sikker måte.
Del 2 - KunnskapsgrunnlagUtviklingstrender - helsefremmende bygg
Moderne kreftbehandling oppnår stadig bedre resultater, i form av at pasientene lever lengre eller helbredes. På konferansen Cancer Care by Design i Liverpool, 2023 var overskriften: «The art and science of hope» og et gjennomgående tema var helsefremmende og helende arkitektur. Her var det fokus på at byggene bør være med å på å formidle budskapet om «håp» gjennom utforming, utsmykning og kunst ifølge internasjonale trender.

Boken , beskriver at det ikke finnes nøytrale rom. Bygg og rom påvirker hvordan vi opplever verden og har innvirkning på vår helse.
Helsefremmende design kan handle om at byggene oppleves som innbydende, imøtekommende, beskyttende, varme, rolige og organiske, for både pasienter og ansatte. Det bør være soner for å kunne føle seg skjermet og trygg, ifølge Tye Farrow. I sykehus generelt bør det arbeides for helsefremmende design i alle rom hvor pasientene oppholder seg.
Valg av materialer må gjøres med tanke på både funksjonalitet, estetikk og pasientenes behov. Bruk av naturlige materialer som tre, stein og naturlig fiber bidrar til en beroligende og varm atmosfære som kan skape en følelse av nærhet til naturen. Sterke eller intense farger kan bidra til stress og også framkalle fysiske reaksjoner som for eksempel kvalme mens beroligende farger i belysning og interiørdesign bidrar på å skape en avslappende atmosfære.
I stråleterapibygget kan behovet for stråleskjerming gi begrensninger med tilgang på dagslys og utsyn. Utformingen og interiøret bør kompensere for dette.
Eksempler på hvordan belysning kan brukes til å utforme et helsefremmende miljø:
- Fargejusterbar belysning kan endre fargetemperatur i rommene. - Kaldere farger om morgenen og varmere farger om kvelden kan hjelpe med å stimulere eller berolige pasientene avhengig av tidspunktet på dagen.
- Bruk av indirekte belysning, for eksempel lysinstallasjoner på vegger eller tak, kan skape en mykere og mer behagelig atmosfære enn direkte lyskilder.
- Behandlingen i strålebunkeren hvor pasienten kortvarig må være alene i rommet kan gi en følelse av isolasjon. Tilgang til dagslys eller lysinstallasjoner som simulerer utsyn kan gi pasienten en opplevelse av tilknytning til omverdenen.
- Områder med dempet belysning og avslappende atmosfære hvor pasienter kan hvile og roe seg før eller etter behandlinger kan bidra til at bygget oppleves som varmt og ivaretakende.
Del 2 - KunnskapsgrunnlagLitteraturoppsummering – Hovedtemaer og resultater
Det foreligger mye forskning og studier på kreftbehandling og bruken av stråleterapi, men om den fysiske utformingen av sentrene er materialet mer begrenset. Dette kapittelet tar for seg litteraturoppsummeringen hentet fra internasjonale forskningsartikler, studier, veiledere og forskrifter. Innholdet er fordelt på følgende temaer:
- Plassering i bygget
- Soneinndeling av stråleterapienheten
- Behandlingsplanlegging
- Utforming av strålebunkerne
- Støttearealer
- Fleksibilitet i stråleterapienheter
Norske lovkrav og regler legger i hovedsak strengere føringer for strålevern og skjerming enn mange andre land. I litteraturoppsummeringen er det lagt vekt på studier og funn som er i henhold til de norske kravene. Kunnskapsgrunnlagets anbefalinger vil bli presentert i del III.
Plassering i bygget
Flere og anbefaler å bygge stråleenhet på . Stråleterapiarealet har et høyt pasientvolum, og adkomst bør tilrettelegges slik at pasienter ikke trenger å bevege seg langt inn i sykehuset og det bør tilstrebes å minimere gangavstand for pasienter. Der stråleenheten er en del av en poliklinikk eller et kreftsenter er det mulig å ha sambruk på arealer og rom for resepsjon, venteområder, møter, arbeidsplasser samt studie- og forskningsvirksomhet.
Forskningen anbefaler å planlegge stråleterapiarealene med tilgang til utendørsområder, helst gjennom atrier, eller andre skjermede områder, da dette gir god tilgang til dagslys, og .
Strålebehandlingsrommene bygges i hovedsak av tykke betongkonstruksjoner og en annen plassering enn på bakkeplan vil medføre økte kostnader til bæresystemet til bygget.
Ved planlegging av strålebunkere bør det vurderes hvordan fremtidige utvidelsesmuligheter kan løses.
Utforming av stråleterapienheten
Soneinndeling
Arealer for stråleterapi har definerte områder eller soner, og sammenstillingen av de funksjonelle områdene bør være slik at behandlingsplanlegging og pasientbehandling er i nærheten av hverandre. Videre bør støttearealer plasseres slik at det er korte gangavstander for ansatte. Ventearealer og resepsjon bør være i nærheten av behandlingsrommene. I en blir prinsippene for utforming av stråleenheter illustrert se figuren under.
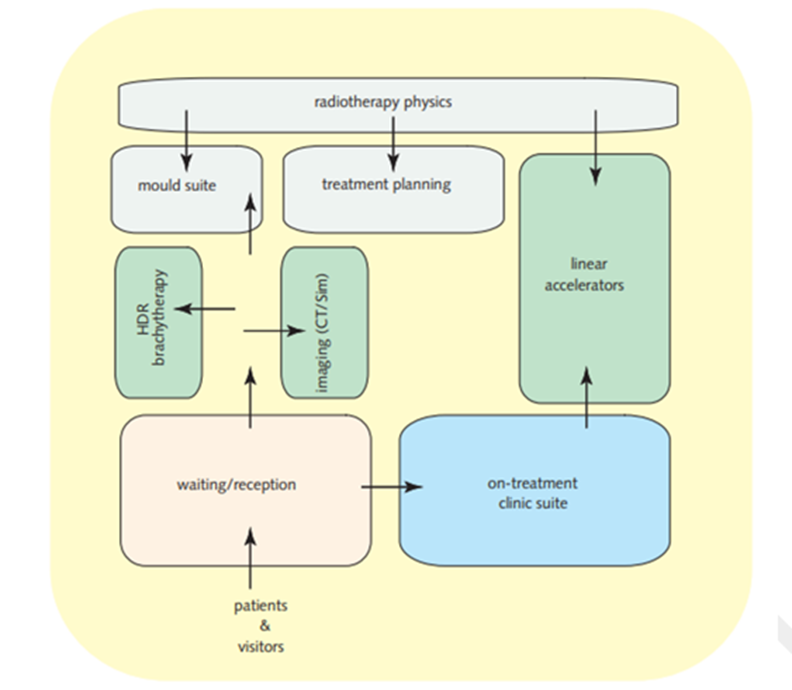
En studie gjennomført av har analysert fotavtrykket av 20 stråleterapienheter i Tyskland, og kategorisert enhetene i 5 typologier:
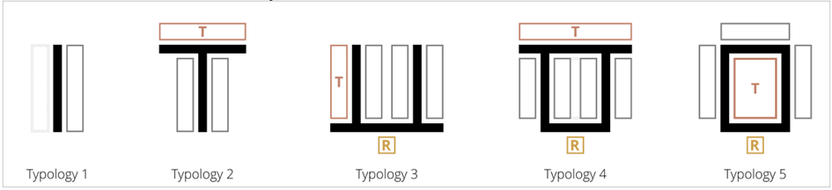
- Typologi 1: En enkel korridor uten kryss hvor alle rom er direkte tilgjengelige på den ene eller begge sider.
- Typologi 2: En rett korridor som Typologi 1, men har også arealer i enden av korridoren på tvers (T-struktur).
- Typologi 3: Arealene er tilgjengelig via flere parallelle korridorer. Alle disse korridorene er tilknyttet en felles korridor i en ende, der resepsjon er plassert.
- Typologi 4: Løsningen baserer seg på anbefaling fra International Atomic Energy Agency, IAEA. Enheten har to parallelle korridorer som ender i en forbindelseskorridor, med resepsjonen i den ene enden og behandlingsarealer i den andre enden.
- Typologi 5: Enhet med en rundgående korridor. Behandlingsarealer er tilgjengelig fra midten av korridoren.
Forfatterne av studien konkluderer ikke med en konkret typologi mer funksjonell enn andre, men understreker viktigheten av å gjøre videre studier som analyserer disse løsningene, ved å sette dem i sammenheng med arbeidsflyt og gangavstand for ulike brukergrupper.
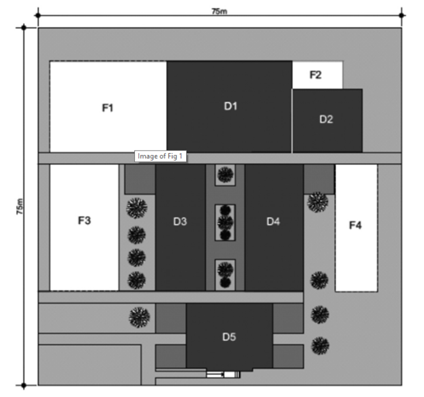
mener i sin artikkel «Planning a Radiotherapy Department» at stråleterapi bør innpasses i en større sykehusstruktur som kan støtte og lette tverrfaglig pasientbehandling. Videre foreslår forfatteren av studien at utforming av stråleterapi bør deles inn i ulike soner:
- D1: Funksjonsområdene for ekstern stråleterapi
- D2: Brakyterapi (hvis aktuelt)
- D3: Klinisk rådgivning (poliklinikk)
- D4: Bildebehandling og behandlingsplanlegging
- D5: Resepsjon, administrasjon og venterom
- F1-F4: Mulighet for fremtidig utvidelse av anlegget for hvert funksjonsområde
Størrelsen og formen på tomten vil avgjøre hvordan funksjonsområdene er plassert i forhold til hverandre.
Adkomst og mottak
Resepsjonen til stråleterapienheten bør være tydelig identifisert ved inngangen og fungere som et sentralt knutepunkt. Resepsjoner bør utformes slik at det er mulig å gjennomføre konfidensielle samtaler. . Innsjekkingsautomat for pasienter bør plasseres slik at den er godt synlig for de som kommer inn i resepsjonsområdet, og den .
Dersom stråleterapiområdet deler resepsjons- og ventefunksjoner med andre kliniske tjenester bør de samlokaliserte funksjonene være godt synlig (soneinndeling, markert med farger eller lignende). Det kan også vurderes bruk av fargekodede gulvlinjer for å guide pasienter til spesifikke områder i stråleterapienheten; som bildebehandling, planlegging og strålebehandlingsrom.
Venteområdet kan planlegges med både sentraliserte og desentraliserte områder:
- Hovedventeområdet til stråleenheten bør være tydelig synlig fra inngangen og bør sammen med resepsjonen fungere som et sentralt knutepunkt. Lekeområde for barn kan for eksempel innpasses i hovedventeområdet.
- Desentralisert venteområde bør plasseres i nærheten av konsultasjons- og behandlingsrom
Venteområdet skal være i nærheten av resepsjon, med gode siktlinjer fra resepsjon inn til venteområde. Størrelsen på venteområdene vurderes ut ifra hvor lenge og mange pasienter skal tilbringe ventetid i arealet. Venteområde må også ivareta ledsagere. Det må planlegges skjermede arealer for pasienter som ligger i seng. Disse arealene planlegges slik at det er mulig å forberede pasienten til behandling, og observere pasienten etter behandling.
Utformingen av ventearealer skal ivareta pasientenes personvern samt informasjonsutveksling mellom ansatte som finner sted i dette området.
Det er viktig med sentralt plasserte, og tilstrekkelig antall toalettfasiliteter for menn, kvinner og funksjonshemmede, inkludert pårørende og ansatte.
Kiosk, salgsautomater og drikkefontener bør være plassert sentralt og lett tilgjengelig – gjerne med plass for pasienter og pårørende som må tilbringe lengre tid på sykehuset.
Doseplanlegging
CT med tilhørende manøverrom og rom for tilpasning av fikseringsutstyr (fikseringsrom) for pasienter, bør plasseres i umiddelbar nærhet til hverandre for å lette pasientflyt. Rom for tilpasning av fikseringsutstyr for pasienter bør være stort nok til at det er plass både til arbeidsstasjon og pasient, samt lagringsplass til materialer som brukes for å produsere fikseringsutstyret.
Områder for behandlingsplanlegging og apparatur:
- CT med kontroll- og teknisk rom, med lagringsplass for nødvendig utstyr
- Fikseringsrom inkludert lagringsplass: Et område for pasientforberedelse som er nødvendig for å lage individuelt tilpasset fikseringsutstyr, for å sikre rett posisjon under strålebehandlingen
- Venteområde for pasienter, inkludert pasienter i seng
- Støtterom, inkludert skifterom, lagringsplass for forbruksvarer og utstyr og pasienttoaletter
- Arealer for dataservere og IKT-løsninger
- Verksted/støperom for produksjon av blokker og annet tilbehør med tilpasset luftavtrekk for arbeidet i rommet
Strålebehandlingsrommene
Funn i litteratursøket viser at .
Behandlingsrommene krever skjerming og sikkerhetstiltak for å beskytte omkringliggende områder mot stråling. Det kan velges tilkomst ved direkte dør eller maze til strålebehandlingsrommet. Ved valg av maze utformes denne slik at det er plass til seng og utstyr som skal benyttes i behandlingsrommet.
viser til flere områder som må hensyntas ved planlegging av stråleterapienheten og det vises til denne for utfyllende informasjon.
Støttearealer
Undersøkelses- og samtalerom
Stråleenheter må planlegges med undersøkelses - og samtalerom for konfidensielle samtaler med pasienter. Antallet undersøkelses- og samtalerom bør bestemmes ut fra størrelsen på enheten og de ulike yrkesgruppene som skal benytte disse. ; det vil si om det er samarbeid med nærliggende kreftpoliklinikk, om enheten er en del av et integrert kreftsenter, . En studie viser til at det med fordel kan være samtalerom som kan sambrukes av stråleterapienheten og den polikliniske virksomheten. Dette bør vurderes i planleggingsfasen.
Flere studier og veiledere peker på at annet helsepersonell som f.eks. sosionomer og ernæringsfysiologer kan ha behov for samtalerom eller kontorer i enheten.
Det er viktig å vurdere fremtidige utvidelsesmuligheter for å opprettholde arbeidsflyt og logistikk i framtiden.
Rommene bør plasseres langs yttervegg av enheten, med tilgang til dagslys og i nærhet av behandlingsrommene. Samtalerom bør utformes slik at det er plass til en arbeidsplass, 2-3 til stoler, i tillegg til et skjermet eller separat undersøkelsesområde utstyrt med vask.
Korridorer og soner
Korridorer bør utformes med en minimumsbredde på 3 meter for å kunne passere to bårer og/eller rullestoler, utstyr og senger.
.
Lagringsrom og lagringsplass
Planlegging av stråleenheter omfatter lagringsrom og lagringsplass med ulike størrelser og plassering.
Kontorer og arbeidsplasser
Støtteareal inkluderer arbeidsstasjoner for ansatte, samt kontorer for ledere og alle fagpersoner. For effektiv bruk av ressurser både faglig, og av de fysiske rommene, .
Møterom
. Møterom vil være nødvendig for tverrfaglig klinisk gjennomgang av behandlingsplaner. .
Omkledningsrom til pasienter
Observasjonsplasser
.
Lys og lyd
Justerbar belysning er viktig. Det anbefales dimbar belysning i alle rom og kontorer med bildevisningsmulighet. Hvis rom med bildevisningsmulighet har vinduer, bør det planlegges muligheter for å skjerme rommet fra dagslys. .
Fleksibilitet i stråleterapienheter
I retningslinjene fra England inkluderes anbefalinger knyttet til fleksible løsninger for stråleterapienheter. Dette innebærer blant annet:
- Planlegging og utforming av stråleterapiarealer bør utformes med fleksibilitet; det vil si i stand til å tilpasse seg endringer i klinisk praksis, tilrettelagt for å gjennomføre vedlikehold og utskifting av utstyr, samt tilpasses nye teknologier. Utformingen bør sikre tilstrekkelig tilgang for at nytt utstyr kan installeres med minimal avbrytelse av klinisk virksomhet.
- Det anbefales å lage stråleskjermingen slik at den kan håndtere den høyeste energimaskinen og den bredeste strålen som sannsynligvis vil bli installert i fremtiden. Alle behandlingsrom bør planlegges for å kunne ha minst 15 MV-maskiner. Utformingen bør også tillate at nøytronbeskyttelse kan legges til, i tilfelle et slikt behov oppstår i framtiden
- Når et behandlingsrom oppgraderes for å ta imot en maskin med høyere energi, må veggene oppgraderes, dersom dette ikke er ivaretatt ved etablering av rommet.
Del 3 - Planlegging og utformingInvolvering i planprosessen
Lov om helseforetak beskriver og legger føringer for prosess og medvirkning i prosjekter for sykehusbygg. Stråleterapi er et spesialisert felt som krever omfattende kunnskap. Ansatte som jobber i disse funksjonsområdene har verdifull innsikt og erfaring, og kan identifisere utfordringer og muligheter som ikke er åpenbare for en prosjektgruppe. Tidlig involvering av alle fagfolk i planprosessen er en suksessfaktor for å unngå kostbare feil, endringer underveis og ombygging i ettertid. Også tillitsvalgte og sluttbruker(pasient) bør involveres i prosessen.
Del 3 - Planlegging og utformingDriftsmodell og løsningskonsept
I planlegging av sykehus benyttes begrepene driftsmodell og løsningskonsepter. Med driftsmodell menes hvordan funksjoner som stråleterapi, poliklinikker etc. skal organiseres og driftes. Byggets utforming og de fysiske løsninger omtales som løsningskonsept. Løsningskonseptet må understøtte valgt driftsmodell.
For å få en effektiv drift er det viktig å tidlig avklare hvilke nærheter som må prioriteres opp mot stråleterapienheten, dette omtales i et senere kapittel.
Under viser et eksempel løsningskonsept fra UNN Tromsø
Del 3 - Planlegging og utformingBeregning av netto areal til stråleterapi
I forbindelse med utarbeidelse av kunnskapsgrunnlaget har Sykehusbygg HF gjennomgått arealer for flere stråleterapienheter i Norge, samt sett på internasjonale studier og veiledere. Basert på tilgjengelig kunnskap har Sykehusbygg HF definert et anbefalt arealbehov som utgangspunkt for beregning av arealramme. Oppsummert arealbehov for ulike størrelser på stråleenheter fordeler seg slik:
| Antall strålebehandlingsrom | 2 | 3 | 4 |
|---|---|---|---|
| Netto arealbehov | 813 - 985m2 | 1213 - 1393m2 | 1418 - 1616m2 |
Følgende punkter vil være med å påvirke arealbehovet:
- Skal adgang til strålebehandlingsrommet skje via maze eller direkte inngang med stråleskjermingsdør?
- Hvilke støtterom skal inngå i arealet – skal det for eksempel være et eget fikseringsrom?
- Hvor mange undersøkelses- og samtalerom skal enheten planlegges med?
- Skal arealene for stråleterapienheten ligge i frittstående bygg, som forlengelse av eksisterende bygg eller som del av en større sykehusbygning?
- Kan arealer deles på med andre funksjoner, som for eksempel ekspedisjoner og venteareal?
- Skal det være avsatt arealer til forskning, studier og utdanning?
Det anbefales at driftsmodell, organisering og arbeidsflyt gjennomgås for å beregne riktig areal for enheten. Det er prosjekteier, HF eller RHF, som beslutter endelig arealramme for det enkelte prosjekt.
Den anbefalte arealrammen benyttes i planleggingen, til å videreutvikle areal avsatt til funksjonen og gjennom å lage et romprogram som inneholder alle nødvendige rom til funksjonen. Arealstørrelsene på en del av romtypene kan hentes fra . Sykehusbyggs Standardromkatalog er en samling av standardiserte funksjonsbeskrivelser med bygningsmessige og tekniske krav til de vanligste rommene i sykehus. Standardromkatalogen er basert på den samlede kunnskap erfart gjennom avsluttede og pågående prosjekter.
Størrelsen på stråleterapienheten bestemmes av det antall strålebehandlingsrom som planlegges. Det vil være ulikt behov for støtterom ut fra hvor mange behandlingsrom man skal etablere. For nærmere informasjon om areal og innhold i de ulike rommene vises til kapittel 4.
Større stråleenheter er ofte tilknyttet universitetssykehus, som har en høyere grad av studier, forskning og opplæring i arealene. Dette fører også til økt behov for areal.
Brutto-nettofaktor
Bruttoareal benevnes som det totale arealet inklusive yttervegger for sykehusbygningen. Arealet innenfor yttervegger kalles for bruksareal (BRA), og trekker man fra vegg- og konstruksjonsareal fra dette får man netto-areal.
Lov- og forskriftskrav til skjerming medfører stort areal og høy brutto-nettofaktor for stråleterapienheter sammenliknet med andre funksjoner i sykehuset. Brutto-nettofaktoren for prosjektet påvirkes av hvorvidt stråleterapi planlegges i eget bygg, som forlengelse av eksisterende bygg eller som del av et større sykehusbygg.
Del 3 - Planlegging og utformingPlassering av stråleterapienheten
Plassering av stråleterapienheten er en viktig strategisk beslutning. Arealene for stråleterapienheter blir ofte etablert på bakkeplan. Dette på grunn av kravene som stilles til disse arealene, slik som dimensjonering av vegger, tak og gulv, tekniske føringer og utskifting av større utstyr. Arealet skal ikke være område for gjennomgangstrafikk.
Stråleterapi fungerer som en selvstendig enhet, men både litteraturgjennomgang og erfaring fra etablerte enheter understøtter nytte av nærhet til enkelte andre støttefunksjoner i sykehuset. Dette gjelder blant annet bildediagnostikk, poliklinikker, dagbehandling (kjemoterapi) og sengeposter.
I figurene i eksemplet under vises plantegning fra Nytt Sykehus i Drammen, som har stråleenheten integrert i sykehusbygget.
Stråleenhet i frittstående bygg
I enkelte sykehus plasseres stråleterapienheten som et eget bygg. Dette kan det være flere årsaker til, som for eksempel at stråleterapienheten opprettes som en ny funksjon, ønske om å samle all kreftbehandling i ett bygg eller sykehusets tilgjengelige tomteareal.
Fordeler med å ha stråleterapienhet i eget bygg:
- Større tilgang til dagslys, for eksempel ved å ha og lysinnslipp fra tak
- Arealene kan utformes uten å hensynta eksisterende bygg og teknikk
- Adkomst og direkte utgang til friluft
- Mulighet for kort avstand til parkering
- Gode inntransportmuligheter for stort utstyr
Figuren i løsningsforslaget under viser plantegning fra Sørlandet sykehus, avdeling Kristiansand, som har stråleenheten og dagbehandling i eget bygg.
Ålesund sykehus har stråleterapienhet og alle dagtilbudene for kreftbehandling samlet i et bygg, se løsningsforslaget.
Del 3 - Planlegging og utformingByggets utforming
Utformingen av et stråleterapibygg skal bidra til god pasientsikkerhet, effektivitet i behandlingsprosessen og skape en trivelig arbeidsplass for helsepersonell som jobber i avdelingen. Plassering av strålebunkerne, sammen med kravene til stråleskjerming, legger føringer for den fysiske utformingen av stråleenheten. Byggets fotavtrykk i form av størrelse, bredde, lengde og dybde har betydning for mulige løsningskonsepter som påvirker gangavstander og oversikt i enheten, samt tilgang til dagslys.
Bygg og arealer kan bidra til at pasientene får en opplevelse av håp og helsebringende medisin.
Soneinndeling
Rommene i en stråleterapienhet har dedikerte funksjoner, og det er hensiktsmessig å dele arealet inn i soner – noe som understøttes av internasjonal forskning. I forskningen omtales disse sonene som henholdsvis . I andre land er det vanlig å utforme dype, brede strålebygg. De norske kravene til arbeidsplasser med dagslys gjør at denne typen utforming ikke gir mulighet for å oppfylle dagslyskravene. I stedet for «on-stage/off-stage» definisjonen har vi inndelt rommene i stråleenheten i følgende tre soner:
- Sone 1: Strålebehandling og MTU
- Sone 2: CT, fiksering, ekspedisjon og venteareal
- Sone 3: Doseplan og ansattarealer
Soneinndelingen gir mulighet for å kunne planlegge og plassere sonene i ulike bygningsformer og kan brukes uansett om enheten skal være en del av sykehusbygget eller være et frittstående bygg.
| Sone 1 | Strålebehandling og MTU-verksted | Pasientadkomst |
|---|---|---|
| Stråleterapirommet | X | |
| Adkomst stråleterapi | X | |
| Manøverrom | ||
| Datarom | ||
| Lagerrom | ||
| HCWC | X | |
| WC pasient | X | |
| Omkledning | X | |
| UB-rom m/benk | X | |
| UB-rom u/benk | X | |
| Ventesone linac | X | |
| Sengenisje/sluse | X | |
| Hud skjermet rom | X | |
| Hud manøverrom | ||
| Verksted MTU/ A | ||
| Lager | ||
| Kontor ingeniører |
| Sone 2 | CT, fiksering, ekspedisjon og venteareal | Pasientadkomst |
|---|---|---|
| CT | X | |
| CT manøverrom | ||
| CT venterom seng | X | |
| CT venteplass stol | X | |
| WC/HCWC pasient (CT) | X | |
| Omkledning CT | X | |
| CT teknikk | ||
| CT datarom | ||
| Fikseringsrom | ||
| Fiksering lager | ||
| Støperom stråleterapi | ||
| Lager QC | ||
| UB-rom m/benk | X | |
| UB-rom u/benk | X | |
| Ekspedisjon | X | |
| Stillerom | ||
| WC pasient | X | |
| HCWC pasient | X | |
| Venteområde (24) | X | |
| Venteområde seng | X | |
| Cafe | X | |
| Kreftsykepleier | X | |
| Kreftsykepleier | X | |
| Avfall | ||
| Renhold |
| Sone 3 | Doseplan og ansattarealer | Pasientadkomst |
|---|---|---|
| Doseplan | ||
| Datarom doseplan | ||
| Kontor lege | ||
| Kontor fysiker | ||
| Kontor stråleterapeut | ||
| Kontor forsker | ||
| Kontor ledelse avdeling | ||
| Kontor ledelse seksjon | ||
| Kontor tverrfaglig lege | ||
| Telefonkons | ||
| Stort kontor m 2 skjermer | ||
| Lager diverse | ||
| WC ansatte | ||
| Pauserom | ||
| Videokonferanse | ||
| Kopi /rekvisitt |
Sone 1 og 2 er arealene hvor det foregår pasientaktivitet knyttet til planlegging av behandling, samtaler og strålebehandling. Sonen for pasienter kan gjerne inneholde en åpen sone, og en mer skjermet del hvor pasienten kan bevege seg mellom omkledningsdelen og strålebehandlingsrommet uten innsyn fra ventende pasienter.
Sone 3 er forbeholdt ansatte i enheten. Arealet omfatter arbeidsstasjoner, kontorer og pause- og møterom. Her planlegges pasientbehandling og det er viktig med konfidensialitet.
Noen enheter har løst soneinndelingen ved å etablere to-korridorsløsning, en for pasientsone og en for ansattsone, se følgende eksempel.
Del 3 - Planlegging og utformingLogistikk
Logistikkløsninger har stor innvirkning på arbeidsflyt og ressursbruk internt på en avdeling eller enhet. Kartlegging, planlegging og valg av løsningskonsepter for logistikk bør derfor vurderes og planlegges tidlig i prosessen. Dette gjelder både ansatt-, pasient- og varelogistikk. Pasient- og ansattflyt for behandlingsprosessen vises denne figuren:

Pasientflyt beskrives detaljert i kapittel 4.1.
Ansattflyt
Ansattflyt er viktig å planlegge for at stråleenheten skal driftes effektivt. Man må finne et løsningskonsept som bygger oppunder enhetens arbeidsprosesser. Tverrfaglig arbeid er suksessfaktor for en stråleterapienhet og løsningskonseptet må underbygge nærhet mellom de arealene de ulike yrkesgruppene disponerer. Dette er for eksempel nærhet mellom verksted - behandlingsrom og doseplan - CT.
Vare- og avfallslogistikk
Forsyning av nødvendige varer i rett tid og mengde til stråleenheten, er viktig for at driften skal fungere. Ulike konsepter for vareforsyning har forskjellige konsekvenser for øvrige arealer i sykehuset og beslutning må derfor tas tidlig, helst i konseptfasens steg 1.
Stråleterapiavdelinger har behov for transport og påfyll av følgende varetyper:
- Kontrastvæske
- Forbruksvarer, herunder sterile medisinske forbruksvarer
- Håndklær, tøy og sengetøy og evt. litt pasienttøy – både rent og urent
- Avfall
Til informasjon er omfang av forbruksmateriell og tøy svært begrenset på en stråleterapienhet.
Det produseres dessuten lite generelt avfall, men avfallshåndtering må følge sykehusets avfallskonsept. Viktig å ta hensyn til at brukt personlig fikseringsutstyr kastes.
Tema til avklaring ved planlegging av en stråleterapienhet:
- Er forsyning organisert som «aktiv forsyning» med frekvente leveranser (en til flere ganger pr uke) fra sykehusets eller regionens sentrallager?
- Hvordan skal man lagre forbruksvarer i stråleavdelingen?
- Hvem fyller på?
Del 3 - Planlegging og utformingFramtidsrettet arealplanlegging
For å sikre kontinuerlig drift og eventuelle utvidelsesmuligheter for stråleterapibehandling er det vanlig og anbefalt å etablere et ekstra behandlingsrom med tilhørende støtterom. Et behandlingsrom med støtterom er arealkrevende og er utfordrende å etablere i ettertid. Innstallering, testing og igangkjøring av nytt utstyr er tidkrevende og dersom dette ikke er tatt høyde for, vil man få nedetid i pasientbehandlingen. Dette er kritisk for denne pasientgruppen som ikke kan ha stans i behandlingsregimet sitt.
Ved etablering av ekstra strålebehandlingsrom med tanke på utvidelse av behandlingskapasitet må de nødvendige støtterom tas med i planleggingen. Hvis mulig bør tomtevalg/beliggenhet på tomt hensynta fremtidig utvidelse, dersom framskrivingen understøtter dette.
På grunn av rask teknologisk utvikling, bør ekstra behandlingsrom være forberedt for alle leverandørenes utstyr og ny teknologi. Dette gjelder både for teknikk og strålevern.
Retningslinjene i fra England, understøtter dette og inkluderer anbefalinger som fokuserer på fleksible løsninger for stråleterapienheter.
Ved nye SUS er det bygget et ekstra strålebehandlingsrom.

Del 3 - Planlegging og utformingUtforming av stråleterapienheter
Når overordnet struktur, organisering og drift er kartlagt, og tatt stilling til (kapittel 3), kan planlegging av de fysiske arealene begynne. I dette kapitlet gjennomgås områder og temaer som må vurderes og planlegges for optimal utforming og plassering av strålebunkerne, undersøkelses- og behandlingsrommene samt støtterommene.
Nedenfor følger en kort oppsummering av temaene som må være avklart før man begynner utforming av de fysiske arealene for stråleterapienheten
- Framskriving av behovet for strålebehandling i det aktuelle opptaksområde, se kapittel 2.6
- Hvor skal enheten lokaliseres
- Valg av driftsmodell og organisering, se Kapittel 1.4
- Avklare antall linaker
- Avklare bemanningsbehovet
- Avklare plassering av bygningskroppen
- I bygningskroppen til resten av sykehuset
- En kombinasjonsløsning
- I et eget bygg
- Avklare størrelse på behandlingsareal
- Plassering av sonene, se kapittel 3.5
- Avklare antall støtterom
- Adkomstforhold
- Avklar mulighet for utvidelse og fleksibilitet
- Avklar logistikkløsning
Del 3 - Planlegging og utformingStrålebehandlingsforløpet – et overblikk
For å kunne planlegge for god pasientflyt i en stråleenhet gjennomgås strålebehandlingsforløpet, se figur under. Den tar for seg forløpet fra en pasient kommer til stråleterapienheten for første gang, til behandlingen er avsluttet.

Pasientene ankommer stråleterapienheten første gang for å ta CT av området som skal strålebehandles. Pasienten må posisjoneres svært nøyaktig, og det utføres fiksering av pasientposisjonen som gjør at pasientens posisjon blir nøyaktig lik for hver behandling. Det lages individuelt tilpasset fikseringsutstyr som benyttes gjennom hele behandlingsforløpet. Posisjoneringslasere benyttes for å stille inn nøyaktig posisjon. I tillegg benyttes kamera benyttes for overflateskann av pasienten (Surface Guided Radio Therapy, SGRT). Både laser og kamera er identisk med utstyret på strålebehandlingsrommene.
Bildene overføres fra CT, digitalt til doseplanleggingssystemet. Onkologene tegner deretter inn målvolumene og stråleterapeutene begynner planlegging av behandlingen. Det arbeides tverrfaglig og både stråleterapeut, onkolog og fysiker er involvert. Arbeidsplassene der dette arbeidet utføres må tilrettelegges for både konsentrasjonsarbeid og tverrfaglig arbeid.
Pasientene møter til oppstart av strålebehandling og for første behandling settes det av litt ekstra tid. Pasienten venter på dedikert ventesone og blir kalt opp digitalt, eller hentet av stråleterapeut. Pasienten kler av seg i et i omkledningsrom eller inne på behandlingsrommet. Deretter legger pasienten seg på behandlingsbordet og posisjoneres riktig av stråleterapeut, ved hjelp av lasere og fikseringsutstyr.
Under bestrålingen er ikke personell til stede på behandlingsrommet. Behandling styres fra et manøverrom, og personell overvåker pasient via video og toveis talekommunikasjon. Under behandlingen har pasienten en alarmknapp som pasienten kan aktivere ved behov for hjelp.

Fra pasienten kommer inn, blir fiksert og til behandlingen er ferdig, går det ca. 15 minutter. Selve bestrålingstiden tar 5 - 10 minutter.
Pasienten reiser vanligvis hjem etter behandlingen. I enkelte tilfeller gis det narkose, og da må pasienten ivaretas på sengepost.
Ved behov kan pasientene få samtale underveis i behandlingsforløpet og disse samtalerommene må ligge nært behandlingsarealet.
Del 3 - Planlegging og utformingAdkomst og mottak
Resepsjoner og ekspedisjoner
Det er mange pasienter som skal til daglig strålebehandling, så adkomst og mottaksarealer bør dimensjoneres for god flyt. Resepsjoner og ekspedisjoner må være lett tilgjengelige, med universell utforming og være godt skiltet. Det er viktig at pasientens konfidensialitet ivaretas. I stråleterapienheter er det noen områder som gir utfordringer for personvernet og dette er ventesoner i nærheten av ekspedisjoner, felleskontorer og manøverrom.
Resepsjoner og ekspedisjoner er også en arbeidsplass der det skal utføres konsentrasjonsarbeid. Dette må det tilrettelegges for, og lydmaskering i arealene kan vurderes. Det anbefales at det er god oversikt fra resepsjon til pasienter som sitter i ventearealene.
For å effektivisere mottak av pasienter, bør det vurderes digitale løsninger der pasient registrerer sin ankomst, slik at stråleterapeutene kan se at vedkommende er kommet. Dette planlegges ved det nye sykehuset i Stavanger og det er også tatt i bruk ved de nybygde Clatterbridge Cancer Center i Liverpool. Det er viktig å velge løsninger som ivaretar pasientenes personvern.
Ventearealer til stråleterapienheten
I ventearealet for stråleterapi vil det være pasienter som skal til oppstartsamtale, til CT eller begynne/er i gang med behandlingsforløpet. Pasientene har ofte med seg pårørende, og disse blir sittende i ventearealet til pasientbehandlingen er ferdig. Noen pasienter vil komme i rullestol og dette krever god gulvplass. For pasienter som ankommer i seng må det være en dedikert ventesone utstyrt med pasientsignal og sykeromskanal i tillegg til mulighet for skjerming av pasienten.
Ventearealet plasseres i nærhet av resepsjon og behandlingsrom. Ventearealer kan eventuelt sambrukes med nærliggende avdelinger slik som kreftpoliklinikk, men det anbefales ikke å dele venterom med generelle avdelinger slik som røntgen, mammografi osv. Ved store gangavstander i enheten, bør det planlegges desentrale ventesoner i arealet. Disse bør ikke plasseres for nært manøverrom, for å ivareta konfidensialitet.
Pasientene kan, pga. pågående behandling, ha nedsatt immunforsvar og det bør tilrettelegges for at pasientene ikke trenger å sitte for tett. Her er stoler å foretrekke fremfor sofaer og møblene må være lett rengjørbare.
Det må være enkel adgang til toaletter og det bør vurderes ventesone for barn. Enkelte strålebehandlingsenheter har avsatt areal til frivillige organisasjoner som driver med informasjon og servering til pasienter og det bør vurderes om det skal avsettes areal til dette.
Ved dimensjonering av venteareal er det flere forhold som må vurderes:
- Antall pasienter som skal oppholde seg, medregnet ledsagere som pårørende og tolk
- Hvor åpent eller skjermet skal arealet være?
- Gulvplass til større rullestoler
- Egnet sone for pasienter i seng
- Trengs egne soner for pasienter med smitte eller nedsatt immunforsvar?
- Vurdere behov for vask og vanndispensere
Utforming
Studier viser at utforming og arkitektur av ventearealene har betydning for pasienttilfredshet og kvalitet på tjenestene. Faktorer som lys, lyd, utsikt, innredning, godt renhold og ventilasjon, samt informasjon om ventetid kan påvirke pasientens opplevelse av stress. En viser at ventetiden i attraktive venterom oppleves kortere.

Del 3 - Planlegging og utformingRom til planlegging av behandling
Planlegging av behandling foregår i sin helhet på stråleterapiavdelingen og nedenfor beskrives rommenes funksjon.
Undersøkelse- og samtalerom
Rommene benyttes til oppstartsamtale med pasient som skal til strålebehandling, og til samtaler med pasienten underveis i behandlingsforløpet. Rommene kan ha ulike betegnelser, som konsultasjonsrom, poliklinikkrom og samtalerom. Rommene benyttes også til kliniske studier. Sykehusbygg bruker betegnelsen undersøkelses- og behandlingsrom, fra Standardromkatalogen og det skilles mellom UB-rom med benk, og UB-rom uten benk, som krever mindre areal.
Det må være tilstrekkelig med undersøkelse og samtalerom for å understøtte en effektiv og god arbeidsflyt i enheten. Det anbefales 1 – 2 slike rom per strålebehandlingsrom. Rommene skal kunne benyttes av stråleterapeuter, sykepleiere og onkologer, og må innredes deretter, med blant annet mulighet for å ta opp både onkologisystem og doseplan på PC. Vegger og dører må bygges på en slik måte at man overholder taushetsplikten og unngår direkte innsyn samtidig som kravet til dagslys ivaretas.
For utdypende om informasjon av standard UB-rommene vises til Kunnskapsgrunnlag for poliklinikk- og dagområder.
Bildemodaliteter til doseplanlegging
For planlegging av stråleterapibehandling gjennomføres avbildning på CT og eventuelt andre bildemodaliteter, slik som MR, PET-CT og PET-MR. Dagens praksis er at det i hovedsak er CT som benyttes til doseplanlegging på stråleterapiavdelingen. For noen behandlingsformer ønsker man i tillegg å benytte MR. I Norge i dag har ingen stråleterapiavdelinger dedikert MR til eget bruk, men man sambruker med bildediagnostikk. Det er en fordel at MR ligger i nærhet av stråleterapienheten og at denne har stor nok plass til å oppbevare dedikert, MR-kompatibelt fikseringsutstyr. Bruken av MR innen stråleterapi er økende, og det må i hvert prosjekt vurderes om det skal anskaffes en dedikert MR til stråleterapi eller oppskalere diagnostikk-kapasiteten innen MR. Det oppleves av fagmiljøene i Norge at det er underforbruk av MR innen stråleterapi, på grunn av lav tilgang.
Fikseringsbehovet for hver pasient medfører at det kreves en del ekstrautstyr. Dette utstyret skal være identisk med det som benyttes på behandlingsrommene. Her nevnes posisjonslasere, flat bordtopp, diverse fikseringsutstyr (slik som støtteputer, Wingstep/brystbrett eller thoraxfiks, vakuufiksmadrasser og maskemateriale), varmeskuff, arbeidsbenk, overflateskanningsutstyr, pusteanlegg (gating), varmeskap for kontrast og god lagringsplass for fikseringsutstyret. I tillegg er det behov for gulvareal som ivaretar manøvrering av pasienter i seng og større rullestoler. Viktig å ha vanndispenser i nærheten da noen behandlingsformer krever at pasienten har fylt blære.Behov for teknisk rom, spesielt for CT, er avhengig av om CT er vannkjølt eller luftkjølt. Teknisk rom for CT kan slås sammen med datarom, men da må det gjøres sikkerhetstiltak dersom CT er vannkjølt.

Fikseringsrom/pasientforbereding
Fikseringsrom/pasientforberedende rom er et dedikert rom som benyttes til å lage fikseringsutstyr og eventuelt trening av pasienter som skal ha pustestyrt behandling. Stråleterapienheter uten fikseringsrom utfører dette direkte på CT-rommet. Fordelen med et dedikert rom er at tidsbruken på CT-rommet effektiviseres.
Fikseringsutstyr krever mye lagringsplass både i dype skuffer og skap. Dette kan lagres i fikseringsrommet eller i et eget lagerrom i nær tilknytning til CT. Rommet må utformes som en god arbeidsplass for stråleterapeutene. Rommet utstyres tilsvarende behandlingsrommet, med utstyr for pustestyring og overflateskanning, posisjonslasere og behandlingsbord identisk med det på strålebehandlingsrommet i tillegg til arbeidsstasjon med PC, vask og arbeidsbenk med plass til varmeskuff (eventuelt vannbad) for masker, se bildene under.

Pasienten skal ha mulighet til omkledning, dette kan skje i eget omkledningsrom, eller ved å inkludere sitteplasser og knagger for klær i rommet. Det må være mulig å skjerme for innsyn fra eventuelle vinduer og dører.

Støperom (blokkerom)
Stråleterapienheten må ha rom egnet for støping av blokker og tubusinnsatser (benyttes som innsats i elektronbestråling) som skal benyttes i strålefeltet. Denne støpningen utføres i avtrekksskap og her må blant annet smelteanretning for metall og annet nødvendig utstyr ha plass. Rommet bør utstyres med skap for forbruksmateriell, slik som styrodur, en arbeidsbenk med styrodurkutter koblet til PC, verneutstyr (briller, skinnforkle, hansker etc.) og utslagsvask. Eksempel på slikt rom vises i bildene under.

Doseplan
Når billedtaking og fiksering av pasient er gjennomført, overføres bildene til doseplanleggingssystemet for videre planlegging av behandling. Dette er et tverrfaglig arbeid, der onkologene tegner inn risikoorgan og tumor, og stråleterapeutene planlegger optimal behandling. Til slutt godkjennes planene av medisinsk fysiker.
Doseplanlegging er konsentrasjonskrevende, og det trengs flere skjermer til hver arbeidsplass: Onkologene har opptil 4 skjermer og stråleterapeutene har 2 - 3 skjermer. Skjermene er vanligvis større enn vanlige dataskjermer med bedre oppløsning og krever derfor stor arbeidsflate. Doseplanleggingsstasjonene er fast arbeidsplass, med behov for gode ergonomiske løsninger, dagslys, utsyn og begrenset støy. Utforming av doseplanleggingsarealene er løst forskjellig ved de ulike stråleterapenhetene i Norge. I enkelte sentre sitter profesjonene samlet, mens i andre sitter onkologer og stråleterapeuter i forskjellige rom, i nærheten av hverandre. Medisinsk fysiker har som regel ikke en fast arbeidsplass i disse arealene, men trenger en arbeidsstasjon når de godkjenner pasientenes doseplaner. Coronaepidemien har vist at ved å utstyre legenes og fysikernes faste arbeidsplasser med skjermer tilpasset doseplan, vil man kunne godkjenne doseplaner på deres faste arbeidsplasser og ikke beslaglegge en arbeidsplass på doseplan for denne oppgaven.
Størrelse på doseplanarealet må vurderes ut fra hvor mange linaker som skal betjenes. Det er viktig med riktig dimensjonert ventilasjon, som tar utgangspunkt i antall ansatte som benytter lokalet og skjermer med datamaskiner som er varmeavgivende. Datamaskiner (servere) bør plasseres på egne rom i nær tilknytning, for å opprettholde gode arbeidsforhold (maskinene produserer både støy og varme). I enkelt eksisterende sentre har man i ettertid vært nødt til å installere lokal kjøling for å oppnå gode arbeidsforhold.
Doseplankontor bør ligge nært strålebunkerne, da doseplanleggerne ofte blir tilkalt ved spørsmål til behandlingen.
Del 3 - Planlegging og utformingBehandlingsarealer
Behandlingsarealene omfatter omkledningsrom og behandlingsrom og tekniske areal for strålemaskinene.
Omkledningsrom
Før strålebehandlingen må pasienten kle av seg på den delen av kroppen som skal bestråles. For effektiv drift anbefales det at hvert strålebehandlingsrom planlegges med 2 omkledningsrom. Omkledningsrommene bør utformes slik at pasienten unngår å komme ut i fellesområdet eller på annen måte skjermes fra å bli observert av andre pasienter/ansatte. Rommene innredes i henhold til universell utforming.
I enheter hvor omkledning gjøres inne i strålebehandlingsrommet trengs det en nisje med stol og mulighet for å trekke for, der klær og personlige eiendeler oppbevares under behandlingen. Denne løsningen kan påvirke utnyttelsesgraden per behandlingsmaskin da hver pasient må være lengre i rommet.
Tilbakemeldinger fra ulike stråleterapisentre viser at plassering har mye å si for om omkledningsrommene fungerer. I bildene under vises løsningen ved HUS HF. Omkledningsrommene ligger i front av en skjermet korridor som fungerer svært godt og ivaretar pasientene som har kledd av seg på en god måte. Bilder som kommer senere i kapittelet viser plantegning fra HUS HF der vi ser omkledningsarealer. Øverst ligger en sluse som ivaretar pasienter som kommer med seng. I den indre korridoren er det en skyvedør som kan åpnes og lukkes mellom behandlingssonene for to strålebehandlingsmaskiner dersom det er behov for samarbeid mellom de ansatte.

Skjerming og byggpåvirkende utstyr til strålebehandlingsrommet
Skjerming
Skjerming av strålebehandlingsrom har tradisjonelt blitt utført med betong. Standard betong har en tetthet på 2,35 g/cm3. Avhengig av energien til linaken gir dette vegger og eventuelt tak med en tykkelse på 1- 1,5 m for å ivareta skjermingsbehovet. Man kan endre komposisjonen av betongen for å gi økt tetthet. På denne måten kan man redusere dimensjonen på de flatene som må skjermes. Spesialbetong koster imidlertid opp mot 5 ganger så mye som vanlig betong. Det er viktig at medisinsk fysiker blir involvert i planlegging og beregning av skjerming på et tidlig tidspunkt. I tillegg skal planene godkjennes av DSA før oppstart bygging. Det anbefales at det tas elementanalyse av betongen, for å unngå grunnstoffer som kan aktiveres over tid og genere radioaktiv byggavfall ved dekommisjonering.
Det finnes andre skjermingsmetoder, som modulbyggeklosser med ulik tetthet og oppbygging.
Det foreligger ikke norsk erfaring fra driftssituasjon med byggeklosser, men sykehuset Sahlgrenska i Gøteborg og flere sykehus i Storbritannia har benyttet slike byggesteiner. Det finnes flere leverandører som har spesialisert seg på dette eller alternative skjermingsmetoder til betong, og ved den årlige stråleterapikonferansen ASTRO 2022 var det hele 13 leverandører som presenterte slike produkter.
Fordelen med byggesteiner, sammenlignet med plasstøpt betong, er at de er mindre plasskrevende, byggetiden reduseres og veggene er mulig å ta ned i ettertid. Byggesteiner er imidlertid mer kostbart enn plasstøpt betong.

Byggpåvirkende utstyr
Linak og strålebehandlingsutstyr er svært byggpåvirkende. Ved planlegging av en slik funksjon er det svært viktig med tverrfaglig prosjektering. Det må tas høyde for utstyrets vekt og dimensjon, men også krav til takhøyder, el-tilførsel, behov for vann og avløp, kjøling, ventilasjon, brannslokking, evakuering og tilførsel av gass, stråleskjerming (nevnt over), støy og vibrasjon. Det er også viktig at ikke utsyr og kabelgjennomføringer er i strålefeltet.
Utstyret som skal installeres på behandlingsrommet har så stor innvirkning på design av rommet og det må derfor hensyntas alle leverandørers krav til utsparinger, gruber i gulv, slisser/kabelrenner/føringsveier osv. Ved tekniske gjennomføringer er det viktig å unngå lekaksjestråling og disse må kvalitetssikres av medisinsk fysiker. Detaljert informasjon om utstyret finnes i leverandørenes installasjonsforutsetninger. Det anbefales så tidlig som mulig med tett dialog med leverandør for planlegging og prosjektering av behandlingsrom, tekniske rom og manøverrom. Før leverandør er på plass, må all nødvendig infrastruktur føres fram til rommet. Det må også tas høyde for størrelse og teknikkbehov for ulike typer maskiner, slik at man unngår at binde seg til en type maskin eventuelt leverandør. Dette fordi utstyr vanligvis bestilles sent i byggefasen.
På grunn av komplekst og kostbart utstyr anbefaler leverandører å ikke benytte sprinkleranlegg inne i strålebehandlingsrommet. Dersom sprinkler derimot benyttes, må dette være pre-actionanlegg, det vil si at det ikke står vann i rørene i siste delgrener av anlegget. Dette reduserer risiko for lekkasjer og drypp på linak, modulator og etc. Andre slokkemetoder bør likevel vurderes og anbefales å installere.
Adkomst til strålebehandlingsrommet
Adkomst til strålebehandlingsrommet skjer enten via maze eller stråleskjermet dør. Begge løsningene kan gi utfordringer med nøytronlekkasje. Adkomstløsningen som velges vil ha innvirkning på den videre utformingen og arealet av strålebehandlingsrommet.
Maze
Mazens utforming må sikre at nivået av spredt stråling ikke er over anbefalte nivåer ved inngang maze. Utformingen må i tillegg tilpasses slik at pasient i seng, og transport av stort utstyr inn og ut ivaretas. Se bildet under.
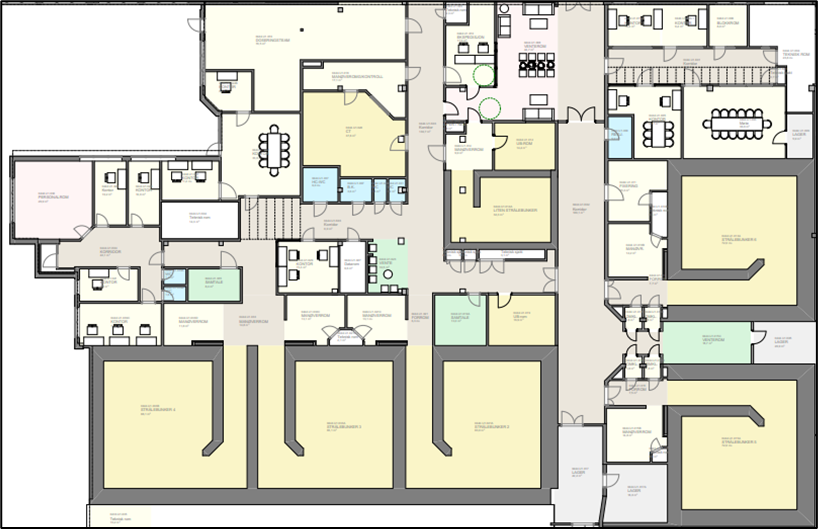
Det må i tillegg etableres et interlocksystem som bryter strålen ved passasje, enten i form av dør eller annen adgangsregulering, se eksempel fra Ullevål i bildene under.

Fordeler med maze
- Ikke behov for skjermet dør inn til behandlingsrommet
- Pasientene opplever rommet mindre innestengt enn med stråleskjermingsdør
- Den ansatte kan gå rett inn etter behandling
- Mer rom for tekniske føringer og installasjoner
- Utforming kan føre til flere muligheter for lagringsplass inne på behandlingsrommet
Ulemper med maze
- Krever større areal enn ved bruk av stråleskjermingsdør
- Krever mer betong enn ved bruk av stråleskjermingsdør
- Lengre gåavstand for å komme inn til behandlingsrommet
- Kan være behov for bor-dopet dør ved inngang for å stoppe nøytronstråling
Stråleskjermingsdører
Stråleskjermingsbehovet gjør at dør direkte inn til strålebehandlingsrom blir stor og tung. Dette krever kraftig fundamentering og konstruksjon. I tillegg kreves det en teknisk løsning (motorisering) for åpning og lukking. Dørene kan leveres både som skyvedører og med sidehengsel. Det må være mulig å kunne åpne døren manuelt dersom det oppstår strøm- eller mekanisk feil – både innenfra og utenfra rommet slik at rommet har en løsning for rømning. Det anbefales å gjennomføre en risiko og sårbarhetsanalyse når man skal velge adkomst til strålebehandlingsrommet.

Fordeler med stråleskjermingsdører
- Plassbesparende i forhold til maze
- Mindre betongforbruk
- Kort gåavstand inn til behandlingsrommet
- Enkel adkomst for sengepasienter
- Enklere tilgang for utskifting av strålemaskinen
Ulemper med stråleskjermingsdører
- Lengre tid å lukke og åpne døren
- Dørens dimensjoner kan få pasienten til å føle seg innestengt
- Vedlikehold og service på dør kan gi nedetid for behandling
- Nøytronstråling kan bli en utfordring utenfor døren
- Mindre plass inne på rom for lagring
Strålebehandlingsrommet
I strålebehandlingsrommet utføres selve behandlingen. Behandlingstiden er relativ kort, og det kan være 4 - 6 pasienter per time for hvert strålebehandlingsrom. Dimensjonering og utforming har mye å si for optimal pasientbehandling. Rommet må utformes med tilstrekkelig plass til utstyret som skal installeres i rommet og for arbeidsprosedyrene som skal foregå der.
De ulike leverandørene av strålemaskiner har arealanvisninger for arbeidsflaten rundt strålemaskinen og ofte også forslag til innredning. Disse anvisningene inkluderer ikke nødvendigvis all oppbevaringsplass det er behov for i behandlingsrommet. Det er viktig med nok gulvareal for pasienter som ankommer i rullestol eller seng, som blir stående i rommet under behandling (obs kollisjonsfare). Tekniske installasjoner i tak og på vegg slik som skjermer, lyd- og kameraovervåkingsutstyr, posisjoneringslasere og overflateskanning må også hensyntas. Sykehusbygg HF anbefaler areal for strålebehandlingsrom på 80 m2 uten maze og 100 m2 inkludert maze. Anbefalingen gis på bakgrunn av erfaring fra stråleterapisentrene i Norge.
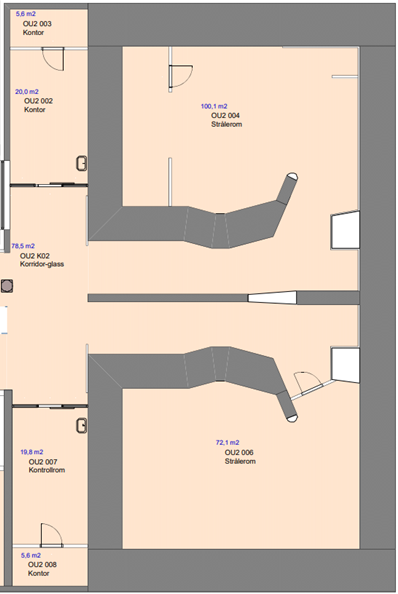
Strålebehandlingsrommene må være dimensjonert for gode arbeidsforhold til 2-3 ansatte og pasient.
I taket eller på vegg vil det være skjermer som viser pasientinformasjon.
Posisjonslasere som ikke er innebygd i strålemaskinen må monteres på fast vegg og tak. Dette krever fri veggplass. Montasje på gulv er også en mulighet. Dette gjelder også utstyr til overflateskanning og gating (pustestyrt behandling). Det må være tilstrekkelig med plass slik at enhetene ikke kommer ut av posisjon.
Hvert behandlingsbord må ha løftebøyle (søsterhjelp) montert fra tak, som pasienten skal kunne holde i når vedkommende skal på og av behandlingsbordet. Det kan vurderes takheis, men dette utstyret kan komme i konflikt med installasjonskrav til behandlingsmaskinen, noe som ble en utfordring ved nye SUS. Det er derfor viktig å planlegge installasjoner i tak nøye i samarbeid med leverandøren av strålebehandlingsutstyret. Dette gjelder alt utstyr som skal monteres i tak over himling i tillegg til ventilasjon inn og ut av strålebehandlingsrommet. For eksempel må kamera for overflateskanning ha en minimumsavstand fra tilluftskanaler. Dette for å unngå temperaturpåvirkning som krever kalibrering av utstyret.
For å ivareta pasientsikkerhet må det være kameraovervåkning og toveis lydkommunikasjon mellom strålebehandlingsrom og manøverrom. Kameraer plasseres gjerne i tak eller vegg i fotenden av behandlingsbordet.Det kan også være installert alarmsystem hvor pasienten kan ha en alarmknapp i hånden, som enkelt kan aktiveres ved behov. I tillegg må det være uttak for anestesi. Dette er sjeldent i bruk, men må være tilgjengelig ved behov.
Fikseringsutstyret skal sikre at pasienten ligger likt for hver behandling. Utstyret er plasskrevende og persontilpasset samt merket med navn og personnummer, derfor bør dette plasseres inne i skap.
Eksempler på fikseringsutstyr:
- Brystkreftpasienter fikseres med for eksempel et mammae-bord
- Øre-nese-hals-pasienter fikseres med 3- eller 5-punkts masker
- Individuelle Vacfix madrasser krever stor plass inne i strålebehandlingsrom

Dersom behandlingsmaskiner skal ha mulighet for elektronbestråling, er det behov for tilleggsutstyr til maskinen, kalt tubuser. Disse er plasskrevende og må ha plass i skap på behandlingsrommet og bør henges i skinner oppunder hver hylle, se bilde.

Se bildene under for eksempel på ulike lagringsløsninger inne på behandlingsrom.

Det er ikke stort behov for forbruksmateriell inne i strålebehandlingsrommene. Engangshansker og papirruller brukes for å dekke på behandlingsbordet. Dette skiftes mellom hver pasient og det trengs derfor en stor søppeltralle. I tillegg trengs det lagerplass for teppe og laken.
Vask må etableres inne på behandlingsrommet. Disse må plasseres hensiktsmessig i forhold til arbeidsflyt. Armaturen bør være berøringsfri.
Ventilasjon i rommet må ivareta flere funksjoner som avkjøling av maskin, utlufting (luftskift pr time) og temperaturstabilitet i tillegg til hensyn til pasient som ligger lenge og avkledd på behandlingsbordet.
Kjølebehov er leverandør- og maskinavhengig. Utstyret i rommet er følsom for temperaturforandringer noe som gjør at nattsenking må vurderes opp mot utstyret som skal installeres (for eksempel overflateskanningsutstyret).
Behandlingsrom skal være utstyrt med ventilasjon som gir tilstrekkelig luftskift for å unngå for høy konsentrasjon av indusert aktivitet i luft, nitrøse gasser og ozon. Man skal, ifølge , ikke overskride et ozonnivå på 0,1 ppm (parts per million). Behovet for antall luftskift kan beregnes. Her vises til ulike publikasjoner fra IAEAs:
Materialvalg inne på behandlingsrommet er en viktig faktor for opplevelsen til pasienten. Bruk av materialer som imitert treverk kan benyttes både til innredning og overflatemateriale. Dette har gitt gode tilbakemeldinger fra både ansatte og pasienter.

Positiv distraksjon ved bruk av farger, kunst eller utsyn til natur kan minske stress hos pasienten, og gjøre situasjonen mer trygg, ref. Chalmers 2016. Lysinstallasjon i taket kan være en god løsning for at rommet oppleves mer varmt, luftig og trygt.
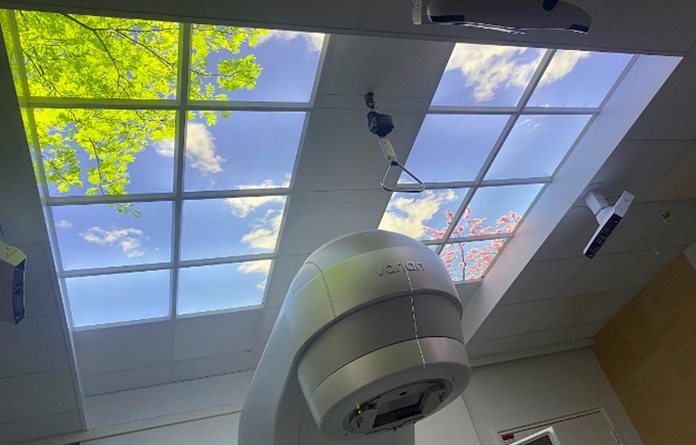
Manøverrom
Strålebehandlingen styres fra manøverrommet. Dette er fast arbeidsplass for 4 stråleterapeuter. I perioder vil i tillegg onkologer, fysikere og studenter være til stede og dette må hensyntas i arealplanlegging og innredning av rommet. Det vil kunne være opptil 8 personer i rommet samtidig.
Faste arbeidsplasser har krav til daglys og utsyn, jamfør , men reglene for strålevern kan gjøre dette vanskelig å imøtekomme. Ved mange sentre i Norge er dette løst med indirekte dagslys via vindu i vegg. Løsningen må godkjennes av Arbeidstilsynet.

Det er hensiktsmessig å etablere ulike arbeidssoner i rommet, se bildet under. Soneinndeling muliggjør at de som administrerer strålebehandlingen, og de som forbereder og går gjennom planene for neste pasient, kan arbeide i separate soner – noe som sikrer effektivitet og konfidensialitet. Størrelse på arbeidsplassene må dimensjoneres for mange skjermer særlig i behandlingssonen. Det må også planlegges med ergonomiske løsninger slik som hev- og senkbare bord, jamfør . Designet av rommet må hensynta taushetsplikt og det må ikke være innsyn til skjermer med pasientinformasjon fra korridor/forrom.

Under selve bestrålingen kan ikke stråleterapeutene oppholde seg fysisk i strålebehandlingsrommet. Pasienten overvåkes derfor fra manøverrommet, via videokameraer og lydutstyr for toveis kommunikasjon, under bestrålingen.
Manøverrommet må plasseres med enkel adkomst til stråleterapirommet både med tanke på arbeidsflyt og teknikk. Det anbefales, hvis mulig, å etablere to tilkomstmuligheter for eksternt personell, for å skjerme pasienter i den indre sonen. Dette ved behov for assistanse på maskin fra for eksempel fysiker eller ingeniør. Støyende og varmegivende utstyr slik som PC og annet IKT-utstyr bør plasseres i eget rom i direkte tilkobling til manøverrommet.
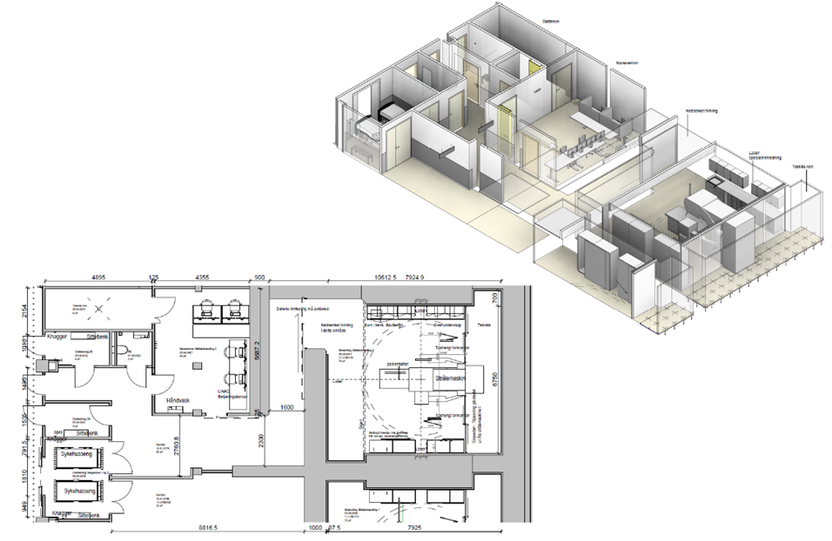
Teknisk rom
Det er behov for tekniske rom for strålemaskinen i tilknytning til behandlingsrommet. Det tekniske rommet ligger i bakkant av lineærakseleratoren. Maskinen innehar en svært sterk strømkilde og rommet utformes slik at det er en sikker og trygg arbeidsplass for serviceingeniør.
Kabling fra behandlingsmaskinen og utstyret til manøverrommet kan ikke gå direkte gjennom veggen, på grunn av svekkelse av stråleskjerming. Det etableres derfor gruber under gulvnivå for kabelgjennomføringer.

For noen linaker er all teknikk integrert i maskinen og da trengs ikke teknisk rom.
Enkelte sentre internasjonalt har etablert tekniske korridorer i bakkant av behandlingsrommene, se løsningsforslag fra Comprehensive Cancer Center, University of Texas Southwestern, USA.
Datarom
Det er behov for et teknisk rom for datakabinetter for IKT og PC-er. Dette rommet krever tilstrekkelig kjøling på grunn av stor varmeavgivelse fra utstyret. God ventilasjon og støyreduksjon til omgivelsene er nødvendig. Modulatorer til lineærakseleratoren kan også plasseres her. Rommet bør ha direkte tilkobling til manøverrommet, eventuelt i umiddelbar nærhet. Eksempler på tekniske rom vises under.

Grensestråleapparat/Strålebehandling hud
Strålebehandling ved hudkreft utføres ikke ved bruk av linak, men ved hjelp av en annen type strålemaskin, som har maks 250 kV. Skjermingsbehovet er normalt sett 2-3 mm bly. Eksempelvis har Sørlandet sykehus plassert sitt hudbestrålingsutstyr inne i et behandlingsrom som står tomt, i påvente av utskifting av linak.
Del 3 - Planlegging og utformingStøtterom
For at stråleterapienheten skal fungere med god flyt og effektivitet, må støtterom og andre arealer være godt planlagt og plassert. Dette kapitlet beskriver støtterommene.
Lager
En stråleterapienhet har behov for mye lagerplass både med tanke på behandling, fikseringsutstyr, kvalitetskontroll og service og vedlikehold. Plassering og størrelse har betydning for effektiv drift og god arbeidsflyt.
I tillegg anbefales det å etablere et lager for forbruksvarer, inklusive rene og sterile forbruksvarer. Her skal det være mulighet for bestilling (ved strekkode- skanner eller håndholdt enhet) og mottak av forbruksvarer. Eventuelle kjemikalier må oppbevares i lukket skap, og være registrert i stoffkartotek.
Lager kvalitetskontrollutstyr
Utstyret til kvalitetskontroll er ofte tungt og arealkrevende. Noe av dette må være tilgjengelig på behandlingsrommene, mens det mest tyngste og mest plasskrevende plasseres på et lager sentralt i enheten. Kvalitetskontrollutstyret trilles til behandlingsrommene på traller eller trillebord. Derfor må dørterskler inn til aktuelle rom unngås.

Plasskrevende utstyr er for eksempel:
- Vannfantom
- Vanntank
- Traller i ulike størrelser
- Ulike fantomer for behandlingskontroll
- Kroppsfantomer – opp mot pasientstørrelse
Verksted for medisinskteknisk utstyr – service og vedlikehold
Stråleterapienheten må ha dedikert verksted på enheten. Dette på grunn av stort og tungt utstyr samt daglig tilstedeværelse av serviceingeniør. Verkstedet må ha avtrekk (punktavsug og avtrekksskap), utslagsvask, håndvask, og store arbeidsbenker for finmekanikk, med mange el-uttak. Verkstedet må ha god lagringsplass, men hyller, reoler og skap, samt gulvplass til traller. Serviceingeniørene må i tillegg ha kontorplass uavhengig, men gjerne i nærheten av verkstedet. Bildet under viser verksted ved Radiumhospitalet.

Møter, undervisning og opplæring
Stråleterapienheter har i stor utstrekning undervisning, opplæring, utdanning og forskning, samt studier opp mot faglige prosedyrer, utstyr og teknologi. Arealer for dette må plasseres i eller i umiddelbar nærhet til enheten. Det bør i tillegg være tilgang til større undervisningsarealer på sykehuset.
I tilknytning til doseplanleggingsrommene, anbefales det å ha et eget demonstasjonsrom for tverrfaglig gjennomgang av doseplaner. Det bør være utstyrt for videokonferanser og digital visning av klinisk informasjon, bilder og annen relatert informasjon. Stråleterapimiljøet i Norge er relativt lite, og faglig oppdatering skjer jevnlig via digitale nasjonale møter for alle faggrupper. Demonsrasjonsrommet bør være dimensjonert for at alle ansatte i enheten kan delta i møter.
Møterom bør plasseres slik at hverken de ansatte forstyrres eller pasientens konfidensialitet brytes.
Pauserom
Alle arbeidstakere skal ha tilgang til spiserom jamfør . På de fleste sykehus har ansatte normalt også tilgang til kantine, men der det ikke er mulig å forlate arbeidsplassen, eller kantinen er stengt, skal det være tilgang til pauserom innenfor arbeidsstedet. Spiserom skal om mulig ha dagslys og utsyn jamfør Arbeidsplassforskriftens §2-10 og §3-5. Dette er særdeles viktig for stråleterapi, som har begrenset tilgang til dagslys og utsyn.
Ansatte skal ha en sosial sone hvor de kan koble av, og pauserommet bør plasseres slik at pasienter og pårørende skjermes for latter og støy fra arealet. Pauserommet må være utstyrt med tekjøkken.
Administrativt, fagansvarlig og merkantilt personale
Administrasjon og ledelse av stråleterapienheter krever tilstedeværelse, og kontorer må ligge i avdelingen. Ledere bør ha individuelle kontorer.
Flere ansatte har behov for fast kontorplass sentralt i enheten, blant annet fysikere, ledende stråleterapeuter og ansatte som tar videreutdanning, forsker eller har fagoppgaver. Ved fastsettelse av kontorbehov må man ta høyde for dette i tillegg til en viss økning over tid. Det anbefales å etablere fleksible kontorer med minimum 12 m2 og tilrettelegging for to arbeidsplasser.
Helsesekretærer/sekretærer bemanner resepsjoner og ekspedisjoner og det må tilrettelegges for gode arbeidsplasser i dette området.
Del 3 - Planlegging og utformingGenerelle krav til arealene
Universell utforming
Ved etablering av en stråleterapiavdeling forutsettes valg av løsninger som om . Universell utforming betyr at de fysiske forholdene, inkludert i, kan benyttes av flest mulig, uavhengig av funksjonsnivå.
Smittevern
Sykehus er . Ved stråleterapienheter oppholder det seg mange som kan bringe med smitte inn i sykehuset, og eller ha nedsatt immunforsvar. Ved planlegging av arealene bør smittevernkompetanse involveres tidlig. Det vises til Sykehusbygg HF sin Byggveileder smittevern for utdypende informasjon.
Covidpandemien har vist at romslige venteareal er viktig, da stråleterapibehandling skal opprettholdes under pandemi.
HMS i stråleterapienheten
Strålebehandling er underlagt lovpålagte krav, både for pasientbehandling og beskyttelse av personell. Innredning av stråleterapienheter bør legge til rette for å sikre at ansatte ikke blir utsatt for helseskadelige fysiske eller psykiske belastninger. Enheten må tilrettelegges for forebygging av ergonomiske belastninger.
Alarmer og annet sikkerhetsutstyr i enheten bør planlegges i forprosjektfase og må være i samsvar med nasjonale retningslinjer, lovverk og forskrifter.
Funksjonskrav til inneklima i form av romtemperatur, luftfuktighet osv., er beskrevet i , krav fra Arbeidstilsynet, og mer detaljert i Standardromkatalogen. I tillegg er det krav til utskifting av luft i behandlingsrommet grunnet ionisert luft.
Veifinning og skilting – fremkommelighet
Evalueringer av ulike funksjoner i sykehus, viser at veifinning bør være lett og intuitiv å forstå, med tydelig skilting og siktlinjer. Dette gjelder både for utearealer og inne i sykehuset.
Veifinning skal tilfredsstille krav til universell utforming, det vil si gi orienteringsmulighet for personer med nedsatt bevegelighet, syns- og orienteringshemning og hørselshemning.
Det er flere måter å få til god veifinning:
- Ved å aktivt bruke byggets arkitektur, med plasseringen av korridorer, heiser og trapper
- Gjennomlys og gode lysforhold samt visuelle elementer kan bidra til orientering og veifinning
- Kunstnerisk utsmykning kan tilføre omgivelsene orienteringspunkter
- Bruk av farger og materialer på vegger og gulv
- Benevnelse på avdelinger bør være lik på skilt og i innkallingsbrev
- Skilt bør være plassert godt synlig med et lett forståelig språk. Grafiske tegn eller figurer som underbygger teksten er en god løsning, som ikke krever språkforståelse. Fargevalg på tekst og bakgrunn har betydning for lesbarhet. Skilting kan med fordel gjøres digitalt.
Helsefremmende design
Helsefremmende design må inkluderes i planleggingen av stråleterapienheten. Temaer å jobbe med for å oppnå helsefremmende design kan være:
- Dagslys og utsyn – gjerne til grønne områder
- Farger, materialer og kunst som virker beroligende
- Lyd- og akustikkdemping som skaper en behagelig atmosfære
- Skjermede soner som kan gi følelse av privatliv
- Organisk layout uten harde linjer og sterile korridorer
- Digitale visualiseringsløsninger i rom uten vindu
Utforming av venteareal med stort volum kan være utfordrende. På Mayoklinikken i Minnesota har de benyttet naturlige materialer og gjennomgående fargevalg i venteområdet, se bildet fra Mayo Clinic under.

For å gi en god pasientopplevelse i behandlingsrommet, kan taket dekoreres med bilder, digitale løsninger, lysinstallasjoner eller tilsvarende. Se eksempel på dette under.

Del 3 - Planlegging og utformingPasientrelaterte støttefunksjoner
I følgende omtales støttefunksjoner som kan etableres i forbindelse med oppfølging av kreftpasienter for å gi helhetlig kreftomsorg. I moderne kreftbehandling har man anerkjent behovet for å tilby helhetlig omsorg til kreftpasienter, og dette har ført til etableringen av spesialiserte områder som Pusterom og Vardesenter. Disse stedene fungerer som støttende arenaer, hvor pasienter og pårørende kan være aktive, finne ro, informasjon og fellesskap under og etter behandling.
Pusterom
Pusterom er treningstilbud som har som mål å få fysisk aktivitet inn som en del av kreftbehandlingen, men også få et pusterom fra en vanskelig hverdag. På Pusterommene får kreftpasientene kyndig treningsveiledning av fagpersoner, i et sosialt og trivelig miljø, under og etter behandling. Det er også en møteplass og sosial arena for pasienter i samme situasjon. Pusterom etableres på sykehus i regi av stiftelsen Aktiv mot kreft. Stiftelsen gir også sykehuset midler til drift de første tre årene, mot en garanti for at sykehuset viderefører driften fra år 4.
Vardesenter
Vardesenteret er et mestringssenter for alle som er rammet av kreft - for nåværende eller tidligere kreftpasienter, pårørende og etterlatte. Senteret er et møtested hvor pasienter og pårørende kan møte andre i samme situasjon, delta på kurs, få støtte og veiledning i ulike aspekter av kreftforløp. Her er det fokus på kosthold og ernæring, fysisk aktivitet, psykososial støtte og pasientopplæring, rehabilitering og mestring. På Vardesenteret møter kreftrammede andre kreftrammede, frivillige, likepersoner og fagpersoner. Det legges vekt på å skape et inkluderende fellesskap og bidra til et helhetlig pasientforløp. Vardesenteret er et samarbeid mellom Kreftforeningen og det enkelte helseforetak.
Frivillig arbeid
Ved mange sykehus drives ulike former for frivillig arbeid. Ved enkelte stråleterapienheter har organisasjoner tilbudt matservering i nærheten av stråleterapienheter. Dersom dette er tilfelle ved etablering av en stråleterapienhet, må det settes av areal til dette.
Del 3 - Planlegging og utformingUtstyr
I vil opplysninger om utstyr være på et overordnet nivå. I forprosjekt og detaljprosjekt, før anskaffelse, vil utstyrsbehovet detaljeres. Tilnærmingen må sikre at bygningsmessige forutsetninger ikke blir konkurransebegrensende forhold til forestående anskaffelser. Det er viktig å innhente informasjon og installasjonsforutsetninger fra flere systemer og leverandører for eksempel via en dialogkonferanse forut for anskaffelsesperioden.
Medisinsk utstyr og krav til dette er stadig i endring, se Kapittel 4.9, og ut ifra prosjektets tidsperspektiv bør mulighet for teknologisk utvikling og endringer ivaretas i prosjektutviklingen. Stråleterapiutstyret krever avansert teknisk infrastruktur, inkludert elektrisk kraft, vannkjølingssystemer, datanettverk, og så videre.
Del 3 - Planlegging og utformingBildebaserte modaliteter til doseplan
Doseplanlegging for stråleterapi er første ledd i behandlingsprosessen, der nøyaktige stråledoser blir planlagt for å maksimere ødeleggelse av kreftsvulsten og minimere skade på friskt vev. CT, MR og PET er bildebaserte modaliteter som brukes til å skaffe viktig informasjon om kreftsvulstens størrelse, form, og plassering, og benyttes i doseplanleggingen for å oppnå en tilpasset behandling for hver pasient.
CT, MR og PET-CT/PET-MR avdekker kreftsvulstene på ulike måter:
- CT-skanning gir detaljerte tverrsnittsbilder av pasientens kropp og kreftsvulst
- MR-skanninger gir detaljerte bilder av bløtvev, og er spesielt nyttig for å se på tumorer nær sensitive områder som hjerne, ryggmarg og bekken
- PET-CT/PET-MR bilder gir informasjon om svulstens utbredelse og aktivitetsnivå
Del 3 - Planlegging og utformingLineærakselerator (linak)
Linak benyttes til strålebehandling av pasientene. Dette er avansert og tungt medisinsk utstyr, som produserer høyenergetiske stråler. Bildene viser linak fra to leverandører presentert på ASTRO 2022.

Konvensjonelle linaker er arealkrevende og en stor del av maskinen (gantry, se bilde under) roterer rundt sin egen akse. De fleste maskinene som er i bruk i dag krever et teknisk rom i bakkant (stand, se bilde under), og/eller et eget rom der kontrollenhet for utstyret, PC-er med mer er plassert. Behandlingsbordet kan også roteres (couch turnable, se bilde under og dette må hensyntas i planleggingen av rommet.

Stråleproduksjonen i en linaken skjer ved hjelp av en elektronkanon som produserer en stor mengde elektroner. Disse akselereres gjennom elektriske felt til svært høy energi. Elektronstrålen treffer så et «target» (metall i strålebanen) og fotonstråler dannes. Strålefeltet formes for hvert behandlingsfelt ved hjelp av en kollimator før strålen går ut av maskinen (se bilde over).
Linaken har innebygd conebeam CT som benyttes til pasientinnstilling og kontroll. Før hver behandling tas et feltkontrollbilde som brukes til å verifisere pasientens anatomi i behandlingsposisjon. Når posisjonering er verifisert starter behandlingen og gantryet på linaken roterer rundt pasienten som bestråles fra ulike behandlingsvinkler. Linaken har avanserte kontroll- og sikkerhetssystemer for å påse nøyaktig levering av strålene, og de overvåkes nøye av stråleterapeutene.
Noen leverandører kan levere linaker som ikke trenger teknisk rom i bakkant i tillegg til at bordene ikke skal roteres, se bilde under. Dette gir mindre arealbehov på behandlingsrommet, men gir en økt investeringskostnad for utstyret.

Det er viktig ved planlegging av behandlingsrommet at man tar hensyn til alle leverandørene og de ulike maskinene som er på markedet. Utviklingstrender innen stråleterapiutstyr er beskrevet tidligere i Kapittel 4.9. Det anbefales at det prosjekteringsfasen innhenter kravspesifikasjonene til de ulike behandlingsmaskinene, slik at rommets dimensjoner ikke utelukker framtidig utvikling og utskiftning. Elekta AB’s MR-linak nevnes spesifikt, siden denne krever en 1 m dyp grube i gulvet under selve behandlingsmaskinen.
Utskiftning av linak skjer etter ca. 10 -15 års drift og må hensyntas i planleggingen av prosjektet. Inn- og uttransport av tungt og volumkrevende utstyr skal ikke forstyrre annen drift og transportvei må kartlegges allerede i detaljprosjektering. Fra et utstyr tas ut av drift til et nytt er klart til pasientbehandling, tar det ca. 6 måneder. Derfor er mange stråleterapienheter utstyrt med et tomt behandlingsrom, for å unngå nedetid i pasientbehandling.
Skjermer inne på behandlingsrom
Inne på behandlingsrommet monteres skjermer som viser behandlingsinformasjon som er nødvendig for stråleterapeutene. Disse monteres på vegg eller i tak, se bilde.
Informasjonsskjermene er duplisert i rommet og montert på hver side av behandlingsmaskinen.

Enkelte behandlinger er pustestyrt – det vil si at strålingen bare er aktiv når pasienten holder pusten. Pustestyrt behandling krever utstyr som monteres i tak/vegg. Her er det viktig å ha en nøyaktig takplan så ikke utstyret kommer i konflikt med for eksempel ventilasjon.
Posisjonslasere
For å sikre en nøyaktig posisjon av pasient ved hver behandling, brukes posisjonslasere under planlegging og administrering av stråleterapi. Det er strenge krav til installasjon av disse laserne, og informasjon finnes i leverandørens spesifikasjoner. Dette gjelder også på CT-doseplan og fikseringsrom. Laserne må festes på stabil vegg (som oftest betongvegg) gulv eller tak, se bilde over. Nyere maskiner kan ha disse laserne innebygd.
IKT-systemer
Gjennom utvikling av en virksomhetsarkitektur for stråleterapi, vil behovet for systemstøtte kartlegges, samt hvilke integrasjoner som kreves i denne sammenheng. Denne type systemløsning anskaffes normalt som en del av utstyret, med behov for integrasjoner mot sykehusets andre IKT-systemer. Her bør det være tett dialog mellom prosjektet, lokal IKT-tjeneste på sykehuset og helseforetakenes IKT-leverandør.
Arbeid med virksomhetsarkitektur for stråleterapi må starte opp i god tid før utstyrs- og systemanskaffelsen.
Del 3 - Planlegging og utformingAnbefalt areal for stråleterapienheter
Sykehusbygg HF har ut fra tilbakemeldinger, erfaringer og sammenlikninger av ulike stråleterapisentre, samt gjennomgang av forskrifter, veiledere og internasjonale retningslinjer, utarbeidet en anbefalt arealplan med henholdsvis 1 til 4 linaker. Et eksempel for tidlig planlegging vises under.

I arbeidet med kunnskapsgrunnlaget har Sykehusbygg HF utarbeidet anbefalt areal til sentre med 3 og 4 linaker. Her er ikke teknisk areal og korridorer medtatt. I tillegg må man se på adkomst og garderobefasiliteter for de ansatte opp mot tilkobling til eksisterende sykehus. Se etterfølgende tabeller.
For mange av rommene er det anbefalt en minimums- og maksimumsstørrelse. Valg av størrelse på de enkelte rom avhenger av størrelse, layout og geometri på enheten. Hovedpoenget er at funksjon på rommene skal ivaretas ut fra hvor mange og hvordan det jobbes i de ulike rommene. Se kapittel 5.8 til 5.15 for beskrivelse av de enkelte rom og kapittel 5.20 for prinsippskisse av behandlingsområdet.
Det er viktig å merke seg at anbefalingen fra Sykehusbygg HF må sees opp mot bemanning av stråleterapienheten. Antall arbeidsplasser må korrespondere med antall ansatte og driftsmodell (dagskift/kveldsskift osv.).



Del 3 - Planlegging og utformingPrinsippskisse strålebehandlingsareal
I forbindelse med utarbeidelse av kunnskapsgrunnlaget har Sykehusbygg HF vært på omvisning og fått tilbakemeldinger fra mange av stråleterapisentrene i Norge. Det er også sett på ulike internasjonale sentre samt studier og litteratur om den fysiske utformingen. Vi har særlig vært interessert i faktorer som de ansatte erfarer for god og effektiv arbeidsflyt. Basert på dette er det utarbeidet en prinsippskisse for plassering av rommene i selve strålebehandlingsarealet. Utformingen skal ivareta:
- Plassering av manøverrommene nær strålebehandlingsrommene
- Manøverrommet skal være utformet med tanke på å skjerme pasientsensitiv informasjon
- Enkel tilgang for flere faggrupper inn til manøverrommet uten å krysse pasientsonen
- Omkledningsrom med adkomst både fra ytre og indre korridor for skjerming av pasienter
- God adkomst for pasienter i seng
- Adkomst og tilgang for utskifting av stort utstyr inn til behandlingsrommene
- Undersøkelses- og samtalerom plassert nært strålebehandlingsrommene for å ivareta effektiv flyt i avdelingen

Del 3 - Planlegging og utformingNærhetsbehov og spesielle krav til essensielle rom ved stråleterapienheten
I Tabellen under vises utvalgte rom som er spesielle for en stråleterapienhet. Her skisseres oppsummering av nærhetsbehov til det enkelte rom og spesielle krav knyttet til rommet. For oppdatert og ytterligere informasjon om funksjons- og teknisk krav til disse samt øvrige rom i enheten henvises til .
| Type rom | Nærhetsbehov | Spesielle krav |
|---|---|---|
| Strålebehandlingsrom | Manøverrom Omkledningsrom Teknisk rom behandlingsmaskin Doseplan | Rommet må stråleskjermes. Stort og tungt komplekst utstyr installeres. Særskilte krav til ventilasjon og kjøling. God plass med lukket oppbevaring. God gulvplass tilpasset sengepasienter. Mye tak- og/eller vegghengt utstyr (skjermer, pasientløfte, kamera, lasere, osv.). Vask |
| Manøverrom | Se over | Fast arbeidsplass for 4 - 6 personer i samtidighet. Ekstra store/mange skjermer til behandlingsapparatet. PC-arbeidsplass til 2. Inndeling i soner. Tilpasset ventilasjon. Gode lysforhold. Mulighet for solavskjerming. Ivareta konfidensialitet til øvrige lokaler. Unngå PC og varmeavgivende utstyr i rommet. Teknisk rom manøverrom. Vask. |
| Teknisk rom behandlingsmaskin | Behandlingsrom Toalett | Teknikk og utstyr til behandlingsmaskin. Ventilasjon og kjøling tilpasset utstyret som skal inn. Gulvplass til å ivareta HMS for serviceingeniør. |
| Teknisk rom manøverrom | Manøverrom | PC-er til manøverrom. Eventuelt modulator til behandlingsmaskin. Tilpasset ventilasjon til mye teknisk og varmeavgivende utstyr. Støyende utstyr (obs dør og veggkonstruksjon). |
| Omkledningsrom | Behandlingsrom | Inngangsdør fra ventesone. Utgangsdør ut mot behandlingssone. Låsbare dører. Knagger/hyller til oppbevaring. Låsbartskap for verdisaker. Plass til gående pasienter. Ett rom må være HC-tilpasset. |
| CT | Inngang til avdeling Toalett | Stråleskjermet rom. CT-maskin. God ventilasjon. God plass med lukket oppbevaring. Mye benkeplass til fikseringsutstyr. God gulvplass tilpasset sengepasienter. Mye tak- og/eller vegghengt utstyr (skjermer, pasientløfter, kamera, lasere, osv.). Vask. Mulighet for toalett i nærheten. |
| Fikseringsrom | CT | Behandlingsbenk tilsvarende strålebehandlingsrommet. God plass med lukket oppbevaring. Mye benkeplass til fikseringsutstyr. God gulvplass tilpasset sengepasienter. Mye tak- og/eller vegghengt utstyr tilsvarende strålebehandlingsrommet (skjermer, pasientløfter, lasere, osv.). Vask. |
| Doseplan | Sentralt i ansattdel av avdeling Strålebehandlingsrom | Faste arbeidsplasser for flere ansatte. Store arbeidsbord tilpasset antall skjermes på hver arbeidsplass. Ventilasjon tilpasset antall ansatte og skjermer. Solavskjerming. Soneinndeling. God akustikk og støyreduserende tiltak. |
| Datarom doseplan | Doseplan | PC-er og varme/støyavgivende utstyr tilknyttet doseplan. Tilpasset ventilasjon til mye teknisk og varmeavgivende utstyr. Behovet må sees i sammenheng med om det er tynne klienter eller arbeidsstasjoner med støy/varme. Støyende utstyr (obs dør og veggkonstruksjon). |
| Demonstrasjonsrom/ multimedierom | I tilknytning til avdeling | Skjermer tilpasset diagnostisk informasjon og telemedisinske løsninger. Størrelse og antall sitteplasser tilpasset stråleterapienheten. Mulighet for å dempe belysningen. Solavskjerming. Videokonferanseutstyr. Ventilasjon tilpasset rommet. |
| Verksted ingeniører | I avdeling med enkel adkomst til behandlingsmaskinene | Punktavsug/avtrekksbenk. Arbeidsbenker med mye el-uttak. Oppbevaring. Gulvplass til stort utsyr og traller. Arbeidsplass med PC. Terskelfri vei til strålebehandlingsmaskin. Vask/utslagsvask. |
Eksempler fra ulike stråleterapisentre
Nedenfor viser planskisser av de ulike stråleterapienhetene i Norge.
Organisering av prosjektet
Kunnskapsgrunnlag for planlegging av stråleterapi er utarbeidet av en intern arbeidsgruppe i Sykehusbygg HF. I prosessen har det vært tett samarbeid med fagpersoner tilknyttet fagfeltet, samt representanter fra brukerorganisasjoner, utstyrsleverandører og utdanningsinstitusjoner. Det er gjennomført befaringer ved ulike stråleterapiavdelinger, samt deltagelse på internasjonale konferanser.
Prosjektstyret i Sykehusbygg HF:
- Avdelingssjef Marte Lauvsnes
- Seksjonsleder Pål Ingdal
- Prosjektsjef samhandling Nina Kristiansen
Prosjektleder for kunnskapsgrunnlag stråleterapi:
Fagansvarlig Kristin Ramberg
Prosjektdeltakere
- Sykehusplanlegger Birgitte E. Stoffel
- Sykehusplanlegger Mette Råstad Knudsen
Ekstern referansegruppe har bidratt med gjennomlesning, faglig innhold og anbefalinger. Faggruppen har bestått av medisinsk fysiker, stråleterapeut, onkolog med erfaring fra etablerte stråleterapienheter, brukerrepresentant fra Kreftforeningen og høgskolelektor ved stråleterapeututdanningen ved OsloMet. Kommunikasjon har skjedd via Teamsmøter og e-post.
Referansegruppen:
- Kjell Ivar Dybvik, sjeffysiker, Stavanger Universitetssykehus
- Sukhwinder Kaur Bains, Seksjonsleder Stråleterapi, Sykehuset i Telemark
- Monika Eidem, Onkolog, St. Olavs Hospital
- Ann Rita Halvorsen, Spesialrådgiver, Kreftforeningen
- Eric Sundquist, Høyskolelektor og Studiekoordinator Stråleterapi, Oslo Met